La vitrificación, también conocida como congelación ultrarrápida de embriones, es una técnica fundamental dentro de los tratamientos de reproducción asistida. Este procedimiento permite conservar de manera segura aquellos embriones que no se transfieren en el mismo ciclo de tratamiento.
La experiencia clínica demuestra que un porcentaje significativo de los tratamientos de Fecundación In Vitro (FIV) con ovocitos propios resultan en embriones sobrantes viables para ser congelados, situándose esta cifra entre el 40% y el 50% de los casos. Somos conscientes de que este procedimiento, como muchos otros en el campo de la fertilidad, puede generar numerosas preguntas y dudas entre los pacientes.
¿Qué es la Vitrificación Embrionaria?
La vitrificación es un sistema de congelación ultrarrápida que consiste en la inmersión de los embriones en nitrógeno líquido. Esta elevada velocidad de enfriamiento, combinada con el uso de crioprotectores, es crucial para prevenir la formación de cristales de hielo. La ausencia de estos cristales protege las estructuras celulares de los embriones de posibles daños, asegurando su viabilidad a largo plazo.
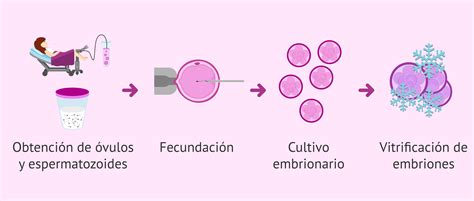
Cada vez más estudios científicos avalan la eficacia de la vitrificación, evidenciando tasas de éxito comparables entre embriones frescos y congelados. La calidad de los embriones se mantiene inalterada tanto en el momento de la congelación como una vez descongelados, conservando sus características morfológicas originales. El éxito de la técnica dependerá intrínsecamente de la calidad embrionaria y de su capacidad para superar el proceso de congelación y posterior descongelación.
Las tasas de supervivencia tras la vitrificación son excepcionalmente altas: se sitúan alrededor del 98-99% para embriones obtenidos con ovocitos donados y un 95-96% para aquellos procedentes de FIV con ovocitos propios.
Desarrollo Embrionario y Posibles Bloqueos
Existen diversos factores que pueden influir en el desarrollo de un embrión, llevando a lo que se conoce como bloqueo embrionario. Uno de los factores más determinantes son las condiciones de cultivo en el laboratorio. Aunque los avances tecnológicos han logrado que el ambiente de cultivo in vitro sea cada vez más similar al entorno natural del útero materno, las condiciones artificiales nunca serán idénticas.
A pesar de los notables progresos en los tratamientos de reproducción asistida, se estima que entre un 10% y un 15% de los embriones desarrollados mediante FIV pueden detener su división celular. La causa más frecuente de esta detención son las alteraciones cromosómicas en el embrión. Estas anomalías pueden originarse en distintas etapas: durante la formación del óvulo o del espermatozoide, en el momento de la fecundación, o en las primeras divisiones celulares del embrión.
Las posibles causas de un bloqueo en el desarrollo embrionario incluyen:
- Fragmentación del ADN de doble cadena que el óvulo no es capaz de reparar, impidiendo la activación genómica del embrión.
- Un FISH alterado, que puede provocar un aumento de embriones aneuploides (con un número anormal de cromosomas).
- Mala calidad ovocitaria, óvulos postmaduros, o alteraciones en el retículo endoplasmático o los cuerpos polares, que pueden detener el desarrollo embrionario.
- Alteraciones genéticas o cromosómicas intrínsecas del embrión que impiden la activación de su genoma.
Cancelación de Ciclos de FIV y Transferencia Embrionaria
Un ciclo de Fecundación In Vitro (FIV) es un proceso complejo que consta de varias fases: estimulación ovárica, punción folicular, cultivo y desarrollo embrionario, y transferencia de embriones. En cualquiera de estas etapas pueden surgir complicaciones que lleven a la cancelación del ciclo.
Factores que pueden llevar a la Cancelación de un Ciclo de FIV
- Baja respuesta a la estimulación ovárica: El ovario puede no responder adecuadamente a la medicación hormonal, resultando en el desarrollo de pocos folículos, niveles hormonales bajos, o incluso ovulación espontánea y pérdida de los óvulos. En estos casos, el ciclo puede cancelarse para intentarlo en un momento posterior con un protocolo diferente.
- Riesgo de Hiperestimulación Ovárica (SHO): Una respuesta excesiva a la medicación hormonal puede llevar a un crecimiento anormal de los ovarios y a la acumulación de líquido en el abdomen y el pecho, pudiendo comprometer funciones vitales en casos graves. Ante este riesgo, se puede optar por cancelar la punción folicular o proceder a la vitrificación de los embriones para una transferencia en un ciclo posterior.
- Incapacidad de obtener semen: Si no se dispone de semen para la fecundación de los óvulos en el tiempo limitado del laboratorio (aproximadamente 4 horas), el ciclo puede verse afectado.
¿Por qué se cancela un tratamiento de fecundación in vitro?
Motivos para la Cancelación de una Transferencia Embrionaria
Incluso cuando se han obtenido embriones viables, la transferencia al útero puede ser cancelada por diversas razones:
- No se ha desarrollado ningún embrión viable.
- Se están realizando análisis cromosómicos o genéticos de los embriones frescos, lo que requiere su congelación hasta obtener resultados.
- Todos los embriones analizados resultan ser cromosómicamente o genéticamente anormales.
- Presencia de líquido endometrial.
- La paciente presenta riesgo o signos de Síndrome de Hiperestimulación Ovárica (SHO).
- Imposibilidad técnica de transferir los embriones al útero (situación muy infrecuente).
Transferencia de Embriones Criopreservados
La transferencia de embriones criopreservados, también conocida como criotransferencia, es un paso crucial en muchos tratamientos de FIV. Su éxito depende en gran medida de la preparación del endometrio, la capa interna del útero donde el embrión debe implantarse.
Preparación del Endometrio
Para que la implantación sea exitosa, el endometrio debe alcanzar un grosor óptimo (generalmente entre 7 y 10 mm) y presentar un aspecto trilaminar visible en ecografía. Existen dos enfoques principales para la preparación endometrial:
1. Ciclo Sustituido
Este método implica el uso de medicación hormonal, principalmente estrógenos y progesterona, para controlar el ciclo menstrual de forma exógena. Esto permite sincronizar el crecimiento endometrial con el momento óptimo para la transferencia embrionaria, aumentando la probabilidad de embarazo. Es el método preferido por muchos especialistas debido a un mayor control sobre el ciclo.
2. Ciclo Natural
En este enfoque, se aprovecha el crecimiento natural del endometrio inducido por las hormonas endógenas producidas por los ovarios (estrógenos y progesterona). Este método es viable para mujeres con ciclos menstruales regulares y ovulación normal. Requiere un seguimiento ecográfico más estricto para determinar el momento exacto de la ovulación y programar la transferencia. Sus principales ventajas incluyen la ausencia o minimización de efectos secundarios de la medicación hormonal, menor desgaste emocional y un coste económico reducido.
La elección entre ciclo sustituido y ciclo natural dependerá de las características individuales de cada paciente, incluyendo la regularidad de sus ciclos, la reserva ovárica y la experiencia del equipo médico. En general, la tasa de éxito de la transferencia de embriones congelados es similar en ambos tipos de ciclo.

Cancelación de una Transferencia de Embriones Congelados
Incluso en el caso de embriones congelados, la transferencia puede ser cancelada. Los motivos principales incluyen:
- Fallo en la preparación endometrial: Si el endometrio no alcanza las características adecuadas, la transferencia no se realizará.
- Los embriones vitrificados no sobreviven al proceso de descongelación: Aunque la tasa de supervivencia es alta (95-99%), este evento, aunque poco frecuente, puede ocurrir.
La transferencia embrionaria en tratamientos como la ovodonación también puede ser cancelada por complicaciones en la preparación endometrial o, en casos de transferencia en fresco, por falta de sincronía entre los ciclos de donante y receptora.
Destino de los Embriones Criopreservados en España
La legislación española contempla diversas opciones para el destino de los embriones criopreservados, buscando adaptarse a las decisiones personales y criterios médicos y legales:
- Conservación para uso propio: Permite a las parejas o mujeres solteras conservar los embriones hasta el fin de su vida fértil (aproximadamente a los 50 años).
- Donación a otras parejas con fines reproductivos: Los embriones pueden ser donados a otras personas que necesiten recurrir a esta técnica.
- Donación a la investigación científica: Existe la posibilidad de donar los embriones para avanzar en el conocimiento científico.
- Cese de la conservación: Esta opción solo es aplicable si dos especialistas externos al centro lo avalan y existe un informe clínico que justifique la decisión.
Tomar la decisión sobre el destino de los embriones congelados puede ser emocionalmente complejo. El vínculo afectivo puede ser fuerte, y el proceso de aceptación puede requerir tiempo, reflexión y apoyo profesional. Técnicas como la vitrificación permiten la conservación de embriones durante muchos años, ofreciendo un margen amplio para tomar una decisión informada.

Es fundamental mantener una comunicación fluida con el centro de reproducción asistida para confirmar periódicamente la decisión sobre la conservación de los embriones y asumir los costes asociados.