El sufrimiento fetal, también conocido como compromiso o distrés fetal, se refiere a una situación en la que el feto no recibe oxígeno suficiente dentro del útero o presenta alteraciones vitales que pueden poner en riesgo su vida. Este fenómeno puede convertirse en negligencia médica cuando la atención sanitaria no se presta con la evaluación, supervisión y actuación que los protocolos exigían según el estado de la ciencia.
Una negligencia médica es una actuación que se aleja de los protocolos sanitarios habituales. Es importante destacar que la mera existencia de un daño no es suficiente para que una situación se considere negligente. En materia sanitaria, también se debe tener en cuenta la normativa de derechos del paciente. Por ejemplo, la Ley 41/2002, de 14 de noviembre, regula la autonomía del paciente y el derecho a recibir información clara y suficiente sobre su estado clínico, así como el consentimiento informado.
Tipos y Causas del Sufrimiento Fetal
Sufrimiento Fetal Agudo y Crónico
Se denomina sufrimiento fetal agudo (SFA) o distrés fetal a aquellas complicaciones surgidas previamente al alumbramiento o durante el mismo que provocan una falta de oxígeno en el bebé. Estos cuadros de hipoxia pueden producir lesiones importantes y permanentes en el neonato y, en el peor de los casos, incluso la muerte. El sufrimiento fetal agudo se presenta de forma repentina y durante el parto, aunque no es una complicación habitual.
El bebé también podría padecer sufrimiento fetal crónico; este tiene lugar a lo largo de la gestación y de manera progresiva. En este supuesto, lo único que se puede hacer es adelantar el parto. En este caso no estaremos ante una urgencia ya que, al ocurrir de forma progresiva, el bebé desarrolla la capacidad de adaptarse a las condiciones en las que se encuentra.
Factores que Contribuyen al Sufrimiento Fetal
El sufrimiento fetal en parto provoca una privación de oxígeno que se detecta en alteraciones de la frecuencia cardíaca y disminución del movimiento. Este distrés fetal puede generarse durante los momentos previos al parto o en el alumbramiento por diversas causas que provocan falta de oxígeno en la sangre. Entre los factores que contribuyen a esta condición se encuentran:
- Condiciones maternas: Enfermedad hipertensiva durante el embarazo, obesidad y diabetes (con un riesgo mayor de hasta 2.5 veces).
- Problemas del líquido amniótico: La presencia de sustancias anormales, como las heces del bebé (conocidas como meconio), o el oligohidramnios (escasez de líquido amniótico), que condiciona la aparición de meconio espeso intraparto.
- Problemas del cordón umbilical o la circulación uterina.
- Compresión uterina: La presión del útero contra la columna vertebral (efecto Poseiro), que puede mitigarse posicionando a la paciente en decúbito lateral.
- Estrés fetal: Situaciones de estrés fetal, madurez fetal avanzada y cambios adaptativos que pueden llevar a la aspiración de meconio. La aspiración de meconio constituye el 2% de todas las muertes perinatales. Los tapones de meconio obstruyen mecánicamente las vías aéreas pequeñas, y la inflamación contribuye a empeorar esta obstrucción.
La hipoxia fetal, tanto aguda como crónica, y la aspiración de meconio son los factores de riesgo más importantes que conducen al desarrollo de Hipertensión Pulmonar Persistente (HTP).
Detección y Monitoreo del Sufrimiento Fetal
El monitoreo constante y la actuación médica son fundamentales para evitar las graves consecuencias del sufrimiento fetal. Para ello, se utilizan diversas herramientas y procedimientos:
- El partograma se encarga de recopilar los latidos del bebé y la actividad uterina de la madre, registrándose los movimientos fetales.
- Se utiliza la gráfica de monitorización fetal y el registro tococardiográfico para registrar la frecuencia cardíaca fetal y las contracciones uterinas.
- El análisis del pH fetal también es un indicador importante del bienestar del feto.
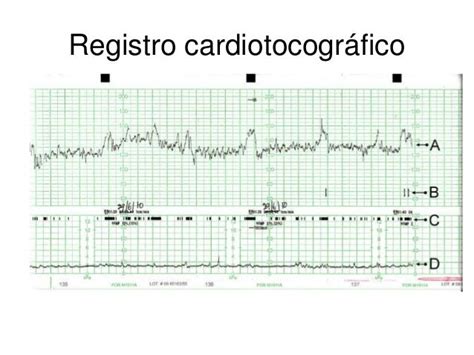
Durante la fase de dilatación, se sugiere un control de las contracciones cada 30 a 45 minutos. La auscultación de la frecuencia cardíaca fetal se realiza cada 30 minutos al comienzo del trabajo de parto y entre contracciones, con valores normales entre 120 y 160 latidos por minuto. Valores por debajo de 120 (bradicardia) o por encima de 160 (taquicardia) latidos por minuto indican signos de hipoxia, que pueden ser leves. Los cambios en la frecuencia cardíaca fetal son un signo precoz y no específico de hipoxia.
En la fase de expulsivo, la frecuencia cardíaca fetal se evalúa mediante auscultación intermitente o mediante cardiotocografía continua, como mínimo cada 15 minutos. Cuando un médico considera que existe pérdida de bienestar fetal, está obligado a tomar las medidas necesarias para asegurar la supervivencia del feto. Entre las medidas más habituales se encuentran un cambio de postura de la madre o una aportación de oxígeno.
Para evitar un fatal resultado o lesiones irreparables, ante una hipoxia, el personal sanitario debe actuar con rapidez, practicándose, en la mayoría de casos, una cesárea. Un cuadro de sufrimiento fetal agudo supone una situación de emergencia en la que los médicos deben adelantar el parto. Siempre con el monitoreo constante es necesario que se provoque el alumbramiento para prevenir lesiones en el bebé.
Consecuencias y Secuelas del Sufrimiento Fetal
El cuadro clínico que deriva del sufrimiento fetal puede provocar lesiones permanentes y de gravedad, afectando significativamente la calidad de vida del neonato y su familia.
Hipoxia Neonatal
La hipoxia neonatal es la falta de oxígeno durante el parto, o en algún momento inmediatamente anterior o posterior al mismo. Esta falta de oxígeno puede derivar en lesiones graves al cerebro e incluso a la muerte cerebral. Si se produce encefalopatía hipóxico-isquémica (EHI), se generan daños cerebrales que conllevan deterioro del nivel de alerta y capacidad para despertar, alteraciones en el tono muscular y las respuestas motoras, alteraciones en los reflejos y convulsiones. La anoxia cerebral (ausencia total de oxígeno en el cerebro) es una de las consecuencias más graves.
Otros Daños y Trastornos
Los bebés con sufrimiento fetal tienen un alto riesgo de padecer:
- Daño cerebral permanente, que impide el desarrollo normal del niño y requiere de cuidados continuos y profundos.
- Trastornos metabólicos.
- Anomalías cardíacas.
- Alteraciones en el tono muscular y las habilidades motoras.
- Trastornos cognitivos.
- Síndrome de aspiración meconial: El sufrimiento fetal puede causar la aspiración de meconio hacia el árbol bronquial. El meconio obstruye mecánicamente las vías aéreas pequeñas, y la inflamación contribuye a empeorar esta obstrucción.
Negligencia Médica en Partos: Concepto y Ejemplos
El neonato puede sufrir lesiones que se pueden relacionar causalmente con una detección tardía del sufrimiento fetal o con un accionar inapropiado del médico. Por lo tanto, si el equipo sanitario no atiende al neonato como es debido, se debe estudiar si los profesionales no han actuado con la diligencia debida.
La medicina asistencial está configurada actualmente como una obligación de medios. En este sentido, se examinará el cumplimiento de los protocolos, la aplicación de todos los medios adecuados y la valoración de la suficiencia de los recursos empleados (personales y materiales), aunque el resultado sea finalmente adverso.
Sufrimiento Fetal Agudo en 3 minutos | Yo Obstetra
Casos Habituales de Negligencia
Las negligencias médicas durante el parto que afectan la salud del feto son diversas. Los casos más habituales que se presentan incluyen:
- Falta de actuación rápida ante la hipoxia: La no realización de una cesárea a tiempo cuando es necesaria para evitar un resultado fatal o lesiones irreparables.
- Mal uso de los instrumentos médicos: El uso incorrecto de elementos como fórceps puede ocasionar daños en el bebé y en la madre.
- Errores de diagnóstico: Cuando durante el embarazo o el parto no se realizan los controles necesarios, un error de diagnóstico puede producir secuelas que habrían sido evitables.
Un ejemplo de negligencia puede ser cuando el registro cardio-tocográfico realizado durante el parto muestra alteraciones en la frecuencia cardíaca, síntoma que debía hacer sospechar la presencia de sufrimiento fetal por falta de oxígeno. A pesar de ello, si no se adopta ninguna medida encaminada a confirmar o descartar esta sospecha y no se plantea finalizar el parto de forma precoz mediante cesárea, esta demora puede implicar la agravación de la hipoxia y, como consecuencia, provocar gravísimas lesiones neurológicas a la recién nacida, como parálisis cerebral, tetraparesia espástica y síndrome convulsivo neonatal, que la acompañarán de por vida.
Proceso de Reclamación por Negligencia Médica
Si se comprueba que el equipo médico no actúa diligentemente y se producen secuelas irreversibles, se puede reclamar por negligencia médica. Como en cualquier ámbito jurídico, obtener una condena por negligencia exigirá la prueba de los hechos alegados. Si bien el sufrimiento fetal y sus consecuencias se objetivan generalmente tras el nacimiento o en los primeros años de vida, por parte de los facultativos se suele defender que se siguieron todos los protocolos y que no pudo evitarse, por lo que es esencial que por parte de especialistas se estudie el caso concreto.
Documentación Necesaria
Una vez planteado el caso y evaluada la viabilidad de este, se procede a evaluar y recabar toda la documentación necesaria. En este punto es fundamental acceder a:
- Historia clínica de seguimiento del embarazo.
- Registro de RCTG (Registro Cardio-Toco-Gráfico).
- Hojas de enfermería.
- El partograma.
- Informes del recién nacido.
- Todas las mediciones y pruebas que se hayan realizado en paralelo.

Es importante prestar especial atención a lo que en ocasiones "desaparece" de la historia clínica, ya que esto podría suponer una inversión de la carga de la prueba. En la demanda, además, se aporta la pericia médica, informes de diagnóstico y valoración de daños.
Valoración de Daños e Indemnización
Con toda la información recabada, un equipo de profesionales realizará una valoración que incluye:
- Daños y perjuicios ocasionados.
- Secuelas físicas y neurológicas causadas por el sufrimiento fetal.
- Necesidad de atención y seguimiento continuo por las lesiones sufridas.
- Daño moral.
- Costes añadidos a los padres por la negligencia médica.
Con todo lo recabado, más los testimonios de quienes fueron testigos del desarrollo de los hechos, se solicita la indemnización correspondiente. La negligencia médica es indemnizable y, debido a la gravedad de los hechos, suele ser elevada. La cuantificación de la indemnización por negligencia médica en parto dependerá de la gravedad de las lesiones provocadas. Cada caso debe ser analizado y valorado de manera personalizada por el abogado especializado y los peritos médicos, quienes realizan un informe evaluando los daños y las repercusiones que tienen sobre la vida del niño y de toda la familia.
Vías de Reclamación
Existen diferentes vías para reclamar una indemnización por negligencia médica por sufrimiento fetal:
- Acuerdo Extrajudicial: Una de las vías más recomendadas es llegar a un acuerdo con los responsables de la negligencia médica. Los abogados especializados en la materia, con toda la documentación recabada, intentarán negociar una indemnización adecuada y justa. Este camino es aconsejado porque evita el considerable gasto de energía, tiempo y dinero que conlleva la vía judicial. Además, permite a los padres continuar con su proceso de recuperación y evitar el doloroso momento del juicio. Siempre que sea posible, es recomendable llegar a acuerdos, ya que esto acorta los tiempos y reduce los costes.
- Vía Judicial Civil: La segunda vía posible es acudir a la justicia y demandar por negligencia médica. Esta opción es la que se debe seguir cuando la otra parte no acepta un acuerdo o intenta minimizar la responsabilidad que le recae.
- Vía Judicial Penal: Además de lo expuesto, también se pueden iniciar acciones penales contra un profesional o contra varios. En este caso, el proceso se iniciaría con la presentación de una denuncia o de una querella, siguiéndose los trámites del proceso penal.
Plazos de Prescripción
Es necesario diferenciar si la entidad responsable de la negligencia médica es privada o pública, ya que los plazos de prescripción varían.
Negligencia Médica en la Salud Pública
El plazo de prescripción es de un año, contabilizado a partir del momento en que se produce la negligencia médica. Este tiempo se modifica si se ha provocado una lesión o daño de gravedad. En estas circunstancias, el plazo comienza a correr a partir de la estabilización de las secuelas. Debido a la complejidad, es fundamental disponer del asesoramiento de un profesional experto. La demanda que se presenta cuando se trata de una negligencia médica en la salud pública es de Responsabilidad Patrimonial, interponiéndose esta reclamación a la Administración por daños y perjuicios.
Negligencia Médica en Sanidad Privada
En el plano de lo privado, lo que se interpone es una demanda por responsabilidad civil por daños y perjuicios. Los plazos son más amplios que en la sanidad pública y varían según se trate de una relación contractual o extracontractual:
- Relación contractual: El plazo de prescripción es de 5 años.
- Relación extracontractual: El plazo de prescripción es de 1 año.
Es posible acumular ambas acciones en la misma demanda.
tags: #negligencia #medica #sufrimiento #fetal