La hiperbilirrubinemia se define como una concentración sérica elevada de bilirrubina, la cual se manifiesta clínicamente como ictericia, caracterizada por una coloración amarillenta de la piel y los ojos. La concentración de bilirrubina sérica necesaria para que aparezca la ictericia puede variar según el tono de la piel y la zona del cuerpo. A medida que los niveles de bilirrubina aumentan, la ictericia tiende a progresar en dirección cefalocaudal.
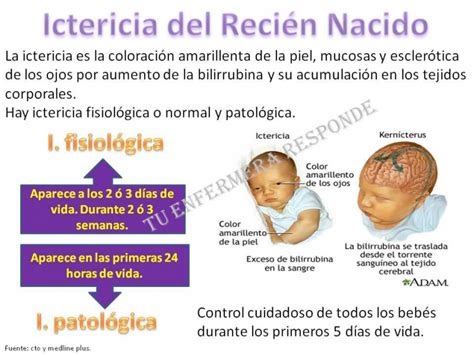
Se estima que más de la mitad de los recién nacidos presentan ictericia visible durante la primera semana de vida. En el período neonatal inmediato, la hiperbilirrubinemia es predominantemente no conjugada, conocida también como bilirrubina indirecta, mientras que la bilirrubina conjugada se denomina bilirrubina directa. Para información detallada sobre colestasis y trastornos de la excreción de bilirrubina en neonatos, se remite al lector a la sección de colestasis neonatal.
Consecuencias de la Hiperbilirrubinemia
La hiperbilirrubinemia puede ser inofensiva o perjudicial, dependiendo de su causa y del grado de elevación. Algunas causas de ictericia son intrínsecamente peligrosas independientemente de la concentración de bilirrubina. Sin embargo, la hiperbilirrubinemia de cualquier etiología se vuelve preocupante una vez que el nivel alcanza un umbral específico. Este umbral de preocupación y tratamiento varía según la edad posnatal en horas, el grado de prematurez y el estado de salud general del neonato.
Se han establecido umbrales operativos para iniciar la fototerapia, basados en la edad gestacional y los factores de riesgo de neurotoxicidad, para guiar el tratamiento. No obstante, los recién nacidos prematuros, pequeños para la edad gestacional y/o enfermos (p. ej., con sepsis, hipotermia o hipoxia) presentan un mayor riesgo, y la intervención puede estar justificada a niveles más bajos. En estos lactantes, aunque el riesgo aumenta con la hiperbilirrubinemia severa, no existe un nivel de bilirrubina considerado completamente seguro; el tratamiento se administra según la edad y los factores clínicos.
La neurotoxicidad representa la principal consecuencia negativa de la hiperbilirrubinemia neonatal. Una encefalopatía aguda puede dejar secuelas neurológicas variadas, incluyendo parálisis cerebral y déficits sensoriomotores; la cognición generalmente no se ve afectada. La encefalopatía crónica por bilirrubina, anteriormente conocida como kernícterus, es la forma más grave de neurotoxicidad. Aunque actualmente es rara, todavía ocurre y es casi siempre prevenible. El kernícterus consiste en una lesión encefálica causada por el depósito de bilirrubina no conjugada en los ganglios basales y los núcleos del tronco encefálico, provocado por hiperbilirrubinemia aguda o crónica.
Normalmente, la bilirrubina unida a la albúmina sérica permanece en el espacio intravascular. Sin embargo, la bilirrubina no conjugada puede cruzar la barrera hematoencefálica y causar encefalopatía bilirrubínica en ciertas circunstancias:
- Cuando la concentración sérica de bilirrubina es marcadamente alta.
- Cuando la concentración sérica de albúmina es marcadamente baja (p. ej., en recién nacidos pretérmino).
- Cuando la bilirrubina es desplazada de la albúmina por sustancias competitivas.
Las sustancias competitivas incluyen ciertos fármacos (p. ej., sulfisoxazol, ceftriaxona, aspirina), ácidos grasos libres e iones hidrógeno (p. ej., en recién nacidos sépticos o acidóticos).
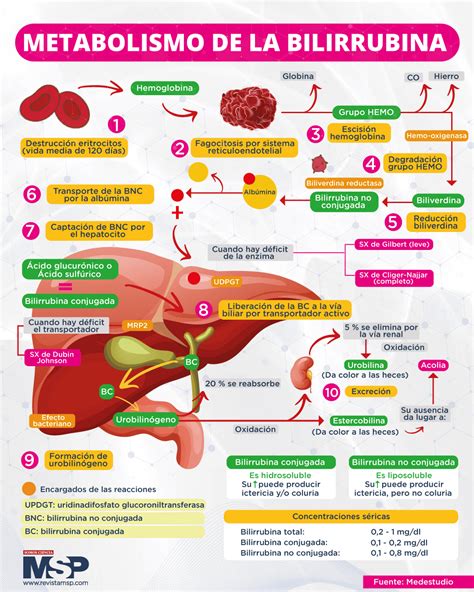
Fisiopatología de la Hiperbilirrubinemia Neonatal
La mayor parte de la bilirrubina se produce a partir de la degradación de la hemoglobina en bilirrubina no conjugada (y otras sustancias). La bilirrubina no conjugada se une a la albúmina en la sangre para ser transportada al hígado. Allí, es captada por los hepatocitos y conjugada con ácido glucurónico mediante la enzima uridindifosfoglucuronosiltransferasa (UGT), lo que la hace hidrosoluble. Posteriormente, la bilirrubina se excreta a través de la bilis hacia el duodeno. En los adultos, las bacterias intestinales reducen la bilirrubina conjugada a urobilina, que es excretada. Sin embargo, los recién nacidos presentan una menor cantidad de bacterias en su tracto digestivo, lo que resulta en una menor reducción de bilirrubina a urobilina y su consecuente excreción. Además, poseen la enzima beta-glucuronidasa, que desconjuga la bilirrubina. Esto permite que la bilirrubina no conjugada sea reabsorbida y reciclada en la circulación, un proceso conocido como circulación enterohepática de bilirrubina.
Mecanismos de Desarrollo de la Hiperbilirrubinemia
La hiperbilirrubinemia puede ser causada por uno o más de los siguientes procesos:
- Incremento de la producción de bilirrubina.
- Disminución de la captación hepática.
- Disminución de la conjugación.
- Alteración de la excreción.
- Alteración del flujo biliar (colestasis).
- Aumento de la circulación enterohepática.
Etiología de la Hiperbilirrubinemia Neonatal
Existen diversas formas de clasificar y analizar las causas de la hiperbilirrubinemia. Dado que la ictericia transitoria es frecuente en recién nacidos sanos (a diferencia de los adultos, en quienes siempre implica un trastorno), la hiperbilirrubinemia puede clasificarse como fisiológica o patológica. También es posible clasificarla como hiperbilirrubinemia no conjugada, conjugada o ambas. Otra clasificación se basa en el mecanismo subyacente.
Causas Comunes
La mayoría de los casos corresponden a hiperbilirrubinemia no conjugada. Algunas de las causas más frecuentes de ictericia neonatal incluyen:
- Hiperbilirrubinemia fisiológica.
- Ictericia asociada a la lactancia materna (alimentación con leche materna).
- Ictericia por leche materna.
- Hiperbilirrubinemia patológica secundaria a enfermedad hemolítica.
La disfunción hepática (p. ej., colestasis inducida por alimentación parenteral, sepsis neonatal o hepatitis neonatal) puede ocasionar hiperbilirrubinemia conjugada o mixta.
Hiperbilirrubinemia Fisiológica
La hiperbilirrubinemia fisiológica se observa en casi todos los recién nacidos. El período de vida más corto de los eritrocitos neonatales aumenta la producción de bilirrubina. La conjugación insuficiente debido a la deficiencia de UGT disminuye la eliminación, y las bajas concentraciones bacterianas en el intestino, combinadas con una mayor hidrólisis de la bilirrubina conjugada, incrementan la circulación enterohepática. Los niveles de bilirrubina suelen aumentar durante los primeros 3 a 4 días de vida (hasta 7 días en lactantes de origen asiático oriental, que presentan niveles más altos al nacer) y luego descienden.
Ictericia por Amamantamiento
La ictericia por amamantamiento se presenta durante la primera semana de vida en aproximadamente un sexto de los recién nacidos que son amamantados. La lactancia puede aumentar la circulación enterohepática de bilirrubina en algunos lactantes que tienen una ingesta de leche reducida y que también presentan deshidratación o baja ingesta calórica. Asimismo, el aumento de la circulación enterohepática puede deberse a la menor cantidad de bacterias intestinales que convierten la bilirrubina en metabolitos irreabsorbibles.
Ictericia por Leche Materna
La ictericia por leche materna es distinta de la ictericia por amamantamiento. Aparece después de los primeros 5 a 7 días de vida, alcanzando su pico alrededor de las 2 semanas de edad, y puede persistir durante varios meses. Se considera que es causada por una mayor concentración de beta-glucuronidasa en la leche materna, lo que resulta en un aumento de la desconjugación y reabsorción de bilirrubina.
Hiperbilirrubinemia Patológica
La hiperbilirrubinemia patológica en recién nacidos a término se diagnostica si:
- La ictericia aparece en las primeras 24 horas de vida, después de la primera semana de vida o persiste por más de 2 semanas.
- La bilirrubina total sérica aumenta en más de 5 mg/dL por día (más de 86 µmol/L/día).
- El recién nacido presenta signos o síntomas de una enfermedad grave.
Algunas de las causas patológicas más frecuentes son:
- Anemia hemolítica inmunitaria y no inmunitaria.
- Reabsorción de hematoma.
- Sepsis.
- Hipotiroidismo.
Evaluación de la Hiperbilirrubinemia Neonatal
Anamnesis
La anamnesis de la enfermedad actual debe registrar la edad de inicio (en horas) y la duración de la ictericia. Los síntomas asociados importantes incluyen letargo y mala succión (sugestivos de posible encefalopatía crónica por bilirrubina), que pueden progresar a estupor, hipotonía o convulsiones, y finalmente a hipertonía. Los patrones de alimentación pueden sugerir una posible ictericia por amamantamiento o hipoalimentación. Por lo tanto, la anamnesis debe indagar sobre el tipo de alimentación del recién nacido, la cantidad y frecuencia de las tomas, la diuresis y las deposiciones (indicativo de posible ictericia por amamantamiento o hipoalimentación), la técnica de agarre al pecho o al biberón, si la madre percibe que ha bajado la leche y si el recién nacido deglute durante las tomas y parece saciado después de alimentarse.
La revisión por aparatos y sistemas debe buscar síntomas de posibles causas subyacentes, como dificultad respiratoria, fiebre e irritabilidad o letargo (sepsis); hipotonía y mala succión (hipotiroidismo, trastorno metabólico); y episodios reiterados de vómitos (obstrucción intestinal).
Los antecedentes personales deben investigar infecciones maternas (toxoplasmosis, otros patógenos, rubéola, citomegalovirus y herpes simple [TORCH]), trastornos que pueden causar hiperbilirrubinemia temprana (diabetes materna), grupo sanguíneo y factor Rh maternos (incompatibilidad maternofetal de grupo sanguíneo), y antecedentes de un parto prolongado o difícil (hematoma o traumatismo por fórceps).
Los antecedentes familiares deben registrar trastornos hereditarios diagnosticados que pueden causar ictericia, como deficiencia de G6PD (glucosa-6-fosfato deshidrogenasa) u otras enzimas del eritrocito, talasemias y esferocitosis, así como cualquier antecedente de hermanos que hayan presentado ictericia.
El historial farmacológico debe tener en cuenta específicamente los medicamentos que pueden promover la ictericia (p. ej., ceftriaxona, antipalúdicos, sulfonamidas; aunque las sulfonamidas no promueven la ictericia, pueden conducir a un daño potencialmente mayor a niveles de bilirrubina medidos más bajos porque desplazan la bilirrubina de la albúmina, aumentando la fracción de bilirrubina libre).
Examen Físico
Se evalúa el aspecto clínico general y los signos vitales. Se inspecciona la piel para determinar la extensión de la ictericia; la presión suave sobre la piel puede ayudar a revelar su presencia. El examen físico debe centrarse en la búsqueda de signos de trastornos causales.
Se inspecciona el aspecto general para investigar plétora (debido a transfusión maternofetal), macrosomía (debido a diabetes materna), letargo o irritabilidad extrema (debido a sepsis o infección) y cualquier característica dismórfica, como macroglosia (asociada a hipotiroidismo) y puente nasal plano o epicanto bilateral (en el síndrome de Down).
En la exploración de la cabeza y el cuello, se investiga cualquier hematoma y tumefacción del cuero cabelludo compatible con un cefalohematoma.
Se examinan los pulmones para detectar crepitantes, roncus y disminución del murmullo vesicular (sugestivo de neumonía).
Se explora el abdomen para detectar distensión, masas (hepatoesplenomegalia) o dolor a la palpación (sugestivo de obstrucción intestinal).
La exploración neurológica debe centrarse en signos de hipotonía o debilidad (indicativo de trastorno metabólico, hipotiroidismo o sepsis).
Signos de Alarma
Los siguientes hallazgos son de particular importancia:
- Ictericia que aparece en el primer día de vida.
- Bilirrubina sérica total cercana a los niveles de transfusión de intercambio específicos para la hora de vida.
- Tasa de aumento de la bilirrubina total sérica superior a 0,2 mg/dL/h (3,4 µmol/L/h) o superior a 5 mg/dL/día (86 µmol/L/día).
- Concentración de bilirrubina conjugada superior a 1 mg/dL (17 µmol/L) si la bilirrubina total en suero es inferior a 5 mg/dL (86 µmol/L), o superior al 20% de la bilirrubina total en suero (sugiere colestasis neonatal).
- Ictericia que persiste después de las 2 semanas de edad.
- Letargo, irritabilidad, dificultad respiratoria.
- Fiebre.
Interpretación de los Hallazgos
La evaluación debe centrarse en distinguir la ictericia fisiológica de la patológica. La anamnesis, el examen físico y la cronología pueden ser útiles, pero generalmente se miden las concentraciones de bilirrubina total sérica y bilirrubina conjugada sérica.
Cronología
Es más probable que la ictericia que aparece en las primeras 24-48 horas o que persiste por más de 2 semanas sea patológica. Aquella que no se manifiesta hasta después de 2 a 3 días es más compatible con ictericia fisiológica, por amamantamiento o por leche materna. Una excepción es la hiposecreción de bilirrubina por factores metabólicos (p. ej., síndrome de Crigler-Najjar, hipotiroidismo y fármacos), que puede tardar de 2 a 3 días en manifestarse. En estos casos, la bilirrubina suele alcanzar un máximo en la primera semana, se acumula a una velocidad inferior a 5 mg/dL (< 86 µmol/L) y puede persistir durante un período prolongado. Dado que actualmente la mayoría de los recién nacidos reciben el alta del hospital o la sala de recién nacidos dentro de las 48 horas, muchos casos de hiperbilirrubinemia se detectan solo después del alta.
Estudios Complementarios
El diagnóstico de hiperbilirrubinemia se sospecha por el color del recién nacido y se confirma mediante la determinación de bilirrubina sérica. Las técnicas no invasivas para medir la bilirrubina en lactantes, incluidas las técnicas transcutáneas y basadas en fotografía digital, se utilizan cada vez más y se correlacionan bien con las mediciones de bilirrubina sérica. El riesgo de hiperbilirrubinemia depende de las concentraciones de bilirrubina total sérica específicas para la edad (en horas).
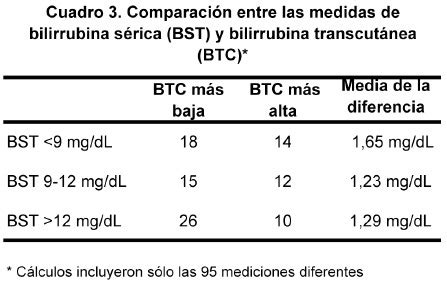
Una concentración de bilirrubina superior a 10 mg/dL (171 µmol/L) en recién nacidos pretérmino o superior a 18 mg/dL (308 µmol/L) en aquellos a término justifica estudios adicionales, como hematocrito, frotis de sangre, recuento de reticulocitos, prueba de Coombs directa, concentraciones séricas de bilirrubina directa y grupo sanguíneo y tipo Rh del recién nacido y la madre.
Pueden estar indicadas otras pruebas, como cultivos de sangre, orina y líquido cefalorraquídeo para detectar sepsis y otras infecciones graves, y la determinación de concentraciones de enzimas eritrocíticas para identificar causas inusuales de hemólisis en función de la anamnesis y el examen físico. Estas pruebas también pueden indicarse en cualquier recién nacido con una concentración inicial de bilirrubina superior a 25 mg/dL (428 µmol/L).
Tratamiento de la Hiperbilirrubinemia Neonatal
El tratamiento de la hiperbilirrubinemia está dirigido al trastorno de base. Además, puede ser necesario tratar la hiperbilirrubinemia en sí misma.
Fototerapia
La fototerapia es el tratamiento inicial en la mayoría de los casos de ictericia, incluso cuando se indica la exanguinotransfusión, mientras se prepara este procedimiento. El efecto máximo de la fototerapia se observa durante las primeras 24-48 horas y es mayor cuanto más elevadas son las cifras de bilirrubina iniciales. La presencia de piel oscura no altera su eficacia. Entre las complicaciones de la fototerapia se incluyen deposiciones blandas, aumento de las pérdidas insensibles (que pueden llegar a un 40% en neonatos a término y al 80% en prematuros) y la consiguiente deshidratación.
Inmunoglobulinas Intravenosas
Las inmunoglobulinas intravenosas pueden estar indicadas en casos graves de enfermedad hemolítica y se utilizan conjuntamente con la fototerapia. Se ha observado una reducción en el grado de hemólisis y, por consiguiente, en la necesidad de exanguinotransfusión.
Exanguinotransfusión
Esta técnica se realiza cuando los niveles de bilirrubina son muy elevados, existe riesgo de encefalopatía y otras medidas han fracasado. Consiste en el recambio, generalmente por la vena umbilical, con sangre total lo más fresca posible, de dos veces la volemia del neonato. Durante el procedimiento, se deben realizar controles de electrolitos, hematocrito y bilirrubina.
Metaloporfirinas
Las metaloporfirinas son compuestos que pueden utilizarse en el tratamiento de la hiperbilirrubinemia neonatal, ya que inhiben la enzima heme oxidasa, responsable de la producción de bilirrubina.
Prevención y Seguimiento
Las medidas de prevención son fundamentales en esta patología. Existen diversos factores de riesgo que ayudan a seleccionar aquellos neonatos con mayor probabilidad de desarrollar hiperbilirrubinemia grave. La monitorización de los niveles séricos constituye una pieza clave. La prevención comienza en el período prenatal, durante el cual se debe realizar a todas las mujeres embarazadas análisis de grupo ABO y Rh, así como cribado de anticuerpos. Si la madre no posee dicho cribado o es Rh negativa, se recomienda realizar grupo Rh y test de Coombs directo al ingreso en maternidad.
Debe realizarse una medición de bilirrubina si la ictericia aparece antes de las 24 horas de vida.
Seguimiento Post-Alta
Cada vez más, se tiende a altas hospitalarias más precoces, con ictericia leve en el momento del alta y con o sin factores de riesgo añadidos. Si desde la maternidad se considera conveniente, se proporcionarán los consejos oportunos a los padres para el control de la ictericia en el domicilio y se podrá derivar para control al propio hospital o a atención primaria. Esta situación es muy frecuente, ya que resulta imposible prever la aparición de factores añadidos, como la pérdida de peso progresiva, la imposibilidad de medir la ingesta alimentaria con lactancia materna, la deshidratación y la aparición de alguna infección (como onfalitis), o de lesiones en el cuero cabelludo originadas por microtomas/electrodos.
Deben realizarse tantos controles clínicos como sean necesarios. Si el niño presenta ictericia con algún síntoma de enfermedad, se derivará al hospital. Si está ictérico y sin otros síntomas, se valorará la medición de bilirrubina total (en ausencia de coluria). Debe prestarse especial atención al prematuro tardío (34-37 semanas de gestación), ya que muchos de estos neonatos reciben el alta y presentan un riesgo mucho mayor que el recién nacido a término.
Todo recién nacido con tinte verdínico o coluria/acolia debe ser evaluado por posible enfermedad hepática. La coluria (de gran interés clínico) debe distinguirse, en los primeros días de vida, del acúmulo de uratos en la orina y es excepcional que aparezca en los primeros días, salvo en algunos casos graves de enfermedad hemolítica del recién nacido. Es frecuente en atención primaria la presencia de recién nacidos con lactancia materna y leve ictericia, clínicamente estable, sin coluria ni acolia. Puede prolongarse hasta incluso los 40-60 días de vida y desaparece sin complicaciones. Si el niño no presenta ningún signo de enfermedad, su curva de peso es adecuada, la ictericia permanece estable y no aparece coluria, el control debe ser clínico por parte de atención primaria, siempre teniendo en cuenta como diagnóstico diferencial la ictericia que aparece en la atresia de vías biliares extrahepática.
Ictericia del recién nacido
Medición Transcutánea de la Bilirrubina
La medición transcutánea de la bilirrubina (BTc) es una herramienta no invasiva que utiliza la óptica de reflectancia para medir la bilirrubina a través de la piel. Este método, a diferencia de la medición de la bilirrubina sérica total (BST) que requiere una muestra de sangre, es indoloro y proporciona resultados casi inmediatos. Diversos estudios han investigado la exactitud de la BTc en comparación con la BST, sugiriendo que es una buena herramienta de cribado para detectar la hiperbilirrubinemia en recién nacidos. Aunque la precisión puede variar según el dispositivo, el umbral de hiperbilirrubinemia, y las características de los neonatos (edad gestacional, etnia, color de piel), la alta sensibilidad de los dispositivos de BTc indica su fiabilidad para descartar la hiperbilirrubinemia en neonatos.
El bilirrubinómetro JM-105 de Dräger, por ejemplo, permite identificar bebés en riesgo, incluso prematuros a partir de 24 semanas de edad gestacional. Su uso mejora la eficiencia del programa de detección de ictericia, ahorrando tiempo y dinero, y ofreciendo mejores cuidados al paciente. La capacidad de obtener resultados fiables en segundos aumenta la seguridad del paciente y acelera la toma de decisiones. La función de marcado integrada ayuda a realizar un seguimiento de los pacientes que requieren atención especial y a cumplir con los protocolos de gestión de la ictericia.
El JM-105 es cómodo y fácil de usar, minimizando el estrés para los recién nacidos y sus padres. El proceso de medición es rápido y sencillo. Al estar conectado al sistema informático del hospital, la información de la medición de ictericia se transfiere al registro médico electrónico del paciente de manera sencilla y precisa. El dispositivo optimiza los procedimientos de supervisión de la ictericia, reduciendo el tiempo de extracción de sangre, la programación del trabajo de laboratorio y los costes de procesamiento. La punta de sonda reutilizable elimina la necesidad de elementos desechables, lo que puede suponer un ahorro significativo a largo plazo.
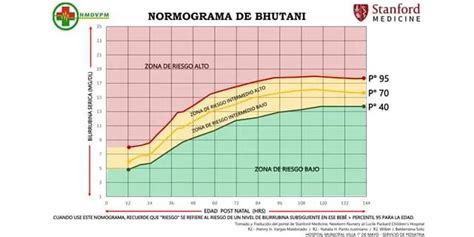
La identificación de neonatos en riesgo de desarrollar hiperbilirrubinemia importante es un desafío. La predicción se basa actualmente en mediciones pre-alta de la BST, utilizando nomogramas específicos. Sin embargo, la determinación de la BST sigue siendo un procedimiento cruento, estresante y que consume tiempo. Los aparatos de determinación de bilirrubina transcutánea (BTc) han demostrado su exactitud y ahorro de tiempo en la estimación de las concentraciones de bilirrubina en neonatos. El desarrollo de herramientas de predicción basadas en la BTc, como nomogramas específicos por horas de vida, puede mejorar la gestión de la ictericia neonatal, permitiendo una estratificación del riesgo y una toma de decisiones más eficiente.
tags: #medidor #de #bilirrubina #neonatal