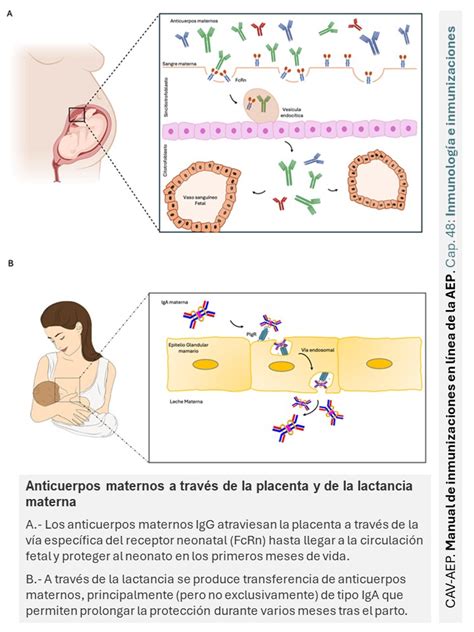
El lupus eritematoso neonatal (LEN) es un modelo clásico de enfermedad autoinmunitaria adquirida de forma pasiva. Se produce por el paso transplacentario de anticuerpos maternos, principalmente anti-Ro/SSA, anti-La/SSB y, con menor frecuencia, anti-RNP, desde la circulación materna a la fetal. A pesar de ser una enfermedad transmitida pasivamente, su patogenia no se conoce completamente.
Se trata de una enfermedad poco frecuente, con una incidencia aproximada de 1 cada 13.000 nacidos vivos. A pesar de su rareza, es la afección adquirida con mayor frecuencia por vía transplacentaria. Clínicamente, puede manifestarse con anomalías cutáneas, cardíacas, hemáticas y hepáticas. La manifestación clínica más importante es el bloqueo auriculoventricular congénito (BAVc), que en la mayoría de los casos es de tercer grado. Este cuadro clínico se relaciona con la presencia de anticuerpos anti-Ro y, con menor frecuencia, anti-La o anti-RNP en el suero materno.
Alrededor del 50% de los recién nacidos afectados presentarán manifestaciones cardíacas, mientras que el otro 50% manifestará afecciones cutáneas. Tan solo un 10% tendrá afectación concomitante de ambos órganos. El término lupus eritematoso neonatal se estableció debido a la observación de la similitud de las lesiones cutáneas con las del lupus eritematoso sistémico (LES).
Manifestaciones Clínicas
Manifestaciones Cardíacas
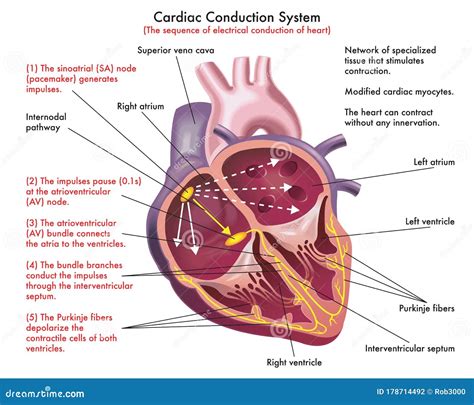
El bloqueo auriculoventricular (BAV) completo es la manifestación clínica más grave del lupus neonatal. Es irreversible, conlleva una alta tasa de mortalidad (hasta un 20%) y morbilidad, requiriendo marcapasos permanentes en la mayoría de los supervivientes. La presencia de signos clínicos está condicionada por el ritmo ventricular de escape, que se sitúa entre 15 y 70 latidos por minuto. Un ritmo ventricular de escape más lento aumenta el riesgo de insuficiencia cardíaca neonatal.
El diagnóstico de BAV se realiza in utero mediante ecografía prenatal entre las semanas 16 y 24 de gestación. Este período de detección se debe al inicio del paso transplacentario de anticuerpos (no antes del tercer mes de gestación) y al desarrollo embrionario del sistema de conducción cardíaco (no concluye antes de la semana 22 de gestación). En la mayoría de los casos, es necesaria la implantación de un marcapasos en el período neonatal. La muerte fetal intraútero es posible, generalmente por insuficiencia cardíaca grave.
Se han descrito otras manifestaciones cardíacas, como bloqueos incompletos o bradicardias sinusales, lo que demuestra que no solo el nódulo auriculoventricular puede verse afectado, sino también el nódulo sinusal.
Manifestaciones Cutáneas
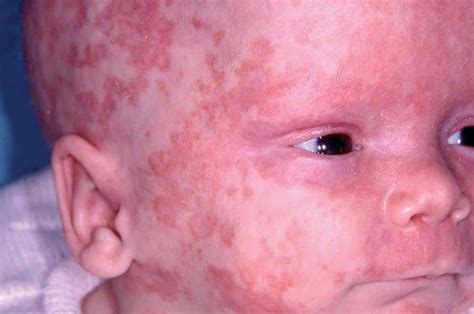
Las lesiones cutáneas suelen aparecer durante las primeras semanas de vida, aunque raramente pueden ser congénitas. Habitualmente afectan a áreas fotoexpuestas, siendo la cara la localización más frecuente.
Formas de Presentación de las Lesiones Cutáneas:
- Pápulas eritematodescamativas anulares: Son las lesiones más frecuentes. Consisten en pápulas y placas eritematosas anulares con un centro más claro y un borde descamativo, con crecimiento centrífugo. Aunque pueden aparecer en cualquier localización, lo más común es que afecten áreas fotoexpuestas como la cara y el cuero cabelludo. Estas lesiones son similares a las observadas en el lupus eritematoso cutáneo subagudo (LECS).
- Eritema periocular: El eritema periocular en "ojos de mapache" es una manifestación muy característica de esta enfermedad y se considera una importante clave diagnóstica.
- Telangiectasias: Pueden aparecer como secuela de lesiones previas o ser la manifestación principal y única. Pueden estar presentes al nacer y se localizan en áreas fotoexpuestas o no.
- Lesiones purpúricas: En niños con trombocitopenia, cualquier lesión puede adquirir una tonalidad purpúrica, y pueden aparecer también petequias y equimosis.
- Lesiones tipo eritema multiforme: Se trata de lesiones más inflamatorias y edematosas, en ocasiones con morfología en diana.
- Lesiones vitiligoides: Son lesiones hipocrómicas y simétricas en la cara que, al involucionar, adquieren el aspecto de vitíligo.
- Lesiones tipo cutis marmorata telangiectásica congénita: Lesiones con un patrón reticulado y atrófico que recuerdan a la cutis marmorata telangiectásica congénita.
A diferencia de las lesiones cardíacas, las lesiones cutáneas son transitorias y desaparecen al eliminarse los anticuerpos maternos de la circulación fetal. Habitualmente curan sin secuelas, aunque pueden dejar hiperpigmentación o hipopigmentación residual.
Anatomía Patológica
La biopsia cutánea puede ser un dato complementario para el diagnóstico. Los cambios histológicos pueden ser inespecíficos o presentar alteraciones similares a las del lupus eritematoso cutáneo. Se pueden observar cambios en la epidermis, como hiperqueratosis ortoqueratósica con tapones córneos infundibulofoliculares, atrofia epidérmica, degeneración vacuolar de la capa basal y engrosamiento de la membrana basal. En la dermis, se puede apreciar edema, dilatación de capilares, depósitos de mucina, incontinencia de pigmento e infiltrado linfocitario perivascular y perianexial superficial.
Estos hallazgos son menos claros que en el lupus eritematoso cutáneo subagudo o crónico. En muchos casos, solo se observa una discreta atrofia epidérmica con dilatación del plexo vascular superficial y un leve infiltrado inflamatorio perivascular. La inmunofluorescencia directa de la piel lesional es negativa en el 50% de los casos. En la otra mitad, se encuentran depósitos de complemento, inmunoglobulina (Ig) G e IgM en la zona de la membrana basal y alrededor de los vasos. También puede observarse un fino punteado fluorescente entre las células de las capas inferiores de la epidermis, que se cree se debe a la presencia de anticuerpos anti-Ro.
Diagnóstico Diferencial de las Lesiones Cutáneas
El diagnóstico diferencial con otras dermatosis es amplio, especialmente con lesiones eritematodescamativas como la dermatitis seborreica, la tinea corporis, la psoriasis y la dermatitis atópica. Las lesiones más inflamatorias deben diferenciarse del granuloma anular, el eritema multiforme y el eritema anular centrífugo.
Cuando las lesiones de lupus eritematoso neonatal aparecen al nacer, debe considerarse el diagnóstico diferencial con infecciones congénitas como la rubéola y el citomegalovirus, aunque en estas entidades las lesiones purpúricas suelen ser más llamativas. La sífilis congénita se descarta por la presencia de lesiones mucosas y en palmas y plantas, raras en el LEN, aunque una serología luética falsamente positiva puede ser un factor de confusión.
Es necesario realizar diagnóstico diferencial con procesos cutáneos infantiles que cursan con fotosensibilidad, como el síndrome de Bloom, de Cockayne, de Rodmund-Thompson o la porfiria eritropoyética congénita. En algunos casos, la intensidad de las telangiectasias ha llevado a errores diagnósticos con malformaciones capilares.
Anomalías Biológicas
Las anomalías hemáticas descritas pueden afectar a las tres líneas celulares: anemia hemolítica con prueba de Coombs positiva, leucocitopenia y trombocitopenia. Pueden afectar hasta al 15% de los recién nacidos con lupus neonatal; lo más frecuente es la trombocitopenia transitoria, presente en un 40% de los neonatos con esta enfermedad.
Estas anomalías se resuelven al eliminarse los anticuerpos maternos. Estudios han evidenciado la fijación de anticuerpos sobre los neutrófilos, fijación que era inhibida por el antígeno Ro. Estos resultados sugieren un papel directo de los anticuerpos anti-Ro en estas citopenias.
La afectación hepática puede ser específica o secundaria a insuficiencia cardíaca en el contexto de BAV. Se ha descrito como único síntoma y se cree que está infradiagnosticada, con una prevalencia superior al 10%. La manifestación más frecuente es un aumento transitorio de transaminasas a los 2-3 meses de vida. Al igual que las manifestaciones cutáneas, y a diferencia del BAV completo, estas anomalías son transitorias y habitualmente no requieren tratamiento.
Otras Manifestaciones
Son muy infrecuentes la afectación pulmonar, gastrointestinal o neurológica.
Patogenia
Varios hechos sugieren que las manifestaciones clínicas del lupus neonatal no solo se asocian, sino que son causadas por la presencia de autoanticuerpos, particularmente anti-Ro y anti-La. Estos anticuerpos atraviesan la barrera placentaria a partir de la semana 16 de gestación y alcanzan los tejidos fetales.
Su papel patógeno se ve corroborado por el hecho de que, a excepción del BAV, las manifestaciones clínicas del lupus neonatal se resuelven con la eliminación de los anticuerpos maternos. En el tejido cardíaco fetal, estos anticuerpos pueden tener tres efectos:
- Inducir miocarditis o un trastorno del ritmo.
- Interferir con el mecanismo de apoptosis, causando sensibilización y posterior fagocitosis de las células apoptóticas.
- Estos elementos pueden inducir una inflamación autoinmunitaria que, en última instancia, produce una lesión del sistema de conducción y su sustitución por tejido fibroso. La incapacidad de restaurar este tejido fibroso explica la irreversibilidad de las lesiones cardíacas.
Sin embargo, algunos factores aún no están explicados. Por ejemplo, solo una minoría de las madres portadoras de anticuerpos anti-Ro y anti-La tienen hijos afectos de lupus neonatal, y el BAV afecta únicamente al feto y nunca a la madre. Otro evento sin explicación es la discordancia de la enfermedad entre gemelos homocigotos. Por lo tanto, la presencia de anticuerpos anti-Ro y anti-La parece ser una condición necesaria pero no suficiente para el desarrollo de la enfermedad; debe existir algún factor, fetal o materno, que, en presencia de los autoanticuerpos, sea determinante de la enfermedad.
Factores Maternos y Fetales
- Microquimerismo materno: La presencia de células maternas en el corazón fetal podría producir una respuesta inflamatoria local inmunomediada, ya sea de las células maternas contra el tejido fetal o viceversa.
- Subpoblaciones de anticuerpos: Se ha sugerido que solo una subpoblación de anticuerpos anti-Ro dirigidos contra epítopos específicos sería capaz de inducir lesiones en el tejido de conducción cardíaco; sin embargo, esta hipótesis no explicaría la discordancia entre gemelos monocigotos.
- Polimorfismos genéticos fetales: Se han implicado polimorfismos del factor de necrosis tumoral alfa (TNFα) y del factor transformador del crecimiento beta (TGFβ). Se ha observado una frecuencia más elevada del alelo 308 A del TNFα en niños afectos de lupus neonatal respecto a los sanos. También se ha observado una mayor frecuencia del polimorfismo Leu-TGFβ (relacionado con un mayor riesgo de fibrosis) en niños con lupus eritematoso neonatal con BAV. Esto indica que los recién nacidos con un fenotipo proinflamatorio y profibrótico serían más susceptibles a presentar lesiones permanentes del tejido de conducción ante la presencia de autoanticuerpos.
- Infección concomitante: Otra hipótesis sugiere que un proceso infeccioso concomitante podría ser el factor ambiental capaz de potenciar la acción de los anticuerpos anti-Ro/anti-La e inducir lesiones inflamatorias.
Pronóstico
Pronóstico Fetal
El pronóstico de la enfermedad es bueno si no hay BAV. El BAV marca el pronóstico, con una mortalidad de hasta un 20% por insuficiencia cardíaca, habitualmente in utero o en el primer trimestre de vida. Está indicada la implantación de un marcapasos en los pacientes con BAV supervivientes, incluso si están asintomáticos, debido al riesgo elevado e impredecible de trastornos del ritmo con morbilidad y mortalidad significativas.
Estudios comparan el riesgo de desarrollar una enfermedad autoinmunitaria entre niños con lupus eritematoso neonatal y sus hermanos sanos. Los hermanos sanos no parecen tener un mayor riesgo de desarrollar una enfermedad autoinmunitaria. Sin embargo, los niños con lupus eritematoso neonatal sí pueden tener un mayor riesgo de desarrollar posteriormente una enfermedad autoinmunitaria. Por ello, deben ser seguidos regularmente y se debe advertir a sus padres sobre este riesgo.
Pronóstico Materno
El pronóstico a largo plazo de las madres que han dado a luz a un recién nacido con lupus neonatal es relativamente bueno, pues solo la mitad desarrolla una conectivopatía que, en la mayoría de los casos, no afectará su vida. Por otra parte, estas madres tienen un mayor riesgo de tener un segundo recién nacido afecto, que puede ser de hasta un 20%.
Tratamiento
Tratamiento del Lupus Neonatal Cutáneo
De forma preventiva, y debido a la descripción de lesiones fotoinducidas en un alto porcentaje de casos, se debe aconsejar evitar la exposición solar en los primeros meses de vida en los recién nacidos de madres con anticuerpos anti-Ro y/o anti-La positivos. Es importante también realizar un electrocardiograma a los 3 días de vida para descartar un eventual BAV de primer o segundo grado.
De forma curativa, no está indicada la toma de corticoides sistémicos para la afectación cutánea. Los corticoides tópicos pueden estar indicados en casos más extensos o para acelerar la curación. Es importante, en estos niños con afectación únicamente cutánea al diagnóstico, la realización de un electrocardiograma, un hemograma completo y una bioquímica hepática.
Tratamiento del BAVc
Para poder realizar consejo preconcepcional, es necesario tener datos precisos sobre el riesgo de tener un recién nacido con BAVc. Estudios prospectivos identifican una prevalencia del 2% de BAVc en pacientes con anticuerpos anti-Ro positivo.
tags: #manifestaciones #cutaneas #lupus #neonatal