La miastenia gravis es una enfermedad autoinmune que se caracteriza por la producción de anticuerpos IgG dirigidos contra los receptores nicotínicos de acetilcolina del músculo estriado. Su presentación clínica se manifiesta por fatigabilidad fluctuante de los músculos oculares, faciales, orofaríngeos y de las extremidades. La coexistencia de miastenia gravis y embarazo es excepcional, presentando un curso impredecible durante la gestación, que puede exacerbar o desencadenar situaciones de riesgo perinatal.
Introducción a la Miastenia Gravis
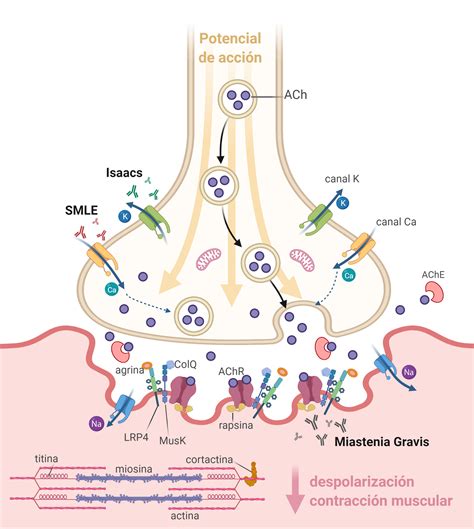
La miastenia gravis es una enfermedad autoinmune que afecta a la placa motora, produciendo debilidad y fatiga en la musculatura estriada. Clínicamente se caracteriza por fatiga muscular fácil, especialmente en los músculos de la cara y las extremidades. En aproximadamente el 90% de las pacientes con esta patología, se detectan anticuerpos IgG dirigidos contra los receptores de acetilcolina (anti-AchR ac). La enfermedad es más común en mujeres con HLA-DR3 y su incidencia varía entre uno en 20.000 a 40.000 mujeres, afectando predominantemente a mujeres en la tercera década de la vida.
Los síntomas de la miastenia gravis se deben a la variabilidad del bloqueo de la transmisión neuromuscular, causada por autoanticuerpos que se enlazan a los receptores de acetilcolina. Los síntomas más frecuentes incluyen diplopía, ptosis, disfagia y dificultad respiratoria. Es importante destacar que no existe compromiso sensitivo y el examen neurológico suele ser normal, excepto por la debilidad muscular observada en la mayoría de los casos. Los síntomas tienden a exacerbarse antes del período menstrual, durante o poco tiempo después del embarazo, o tras la ingesta de medicamentos que inhiben la liberación de acetilcolina.
La miastenia gravis puede coexistir con otras enfermedades autoinmunes, como tiroiditis de Hashimoto, lupus eritematoso sistémico, polimiositis, artritis reumatoide, tumores tímicos, tirotoxicosis y sarcoidosis. La presentación de esta patología durante el embarazo es muy rara, pero cuando ocurre, su curso es impredecible.
Curso de la Miastenia Gravis durante el Embarazo
El embarazo tiene un efecto impredecible sobre la evolución de la miastenia gravis. La experiencia en embarazos previos o el grado de estabilidad de la enfermedad al inicio de la gestación no garantizan la evolución del embarazo actual. Existe una probabilidad del 40% de empeoramiento, particularmente en el primer trimestre de gestación y durante el primer mes posparto. Por otro lado, en el 60% de los casos, la enfermedad permanece igual o mejora.
Las pacientes que han sido sometidas a una timectomía (cirugía de la glándula del timo) al menos tres años antes de la gestación podrían experimentar una disminución en el riesgo de brotes o empeoramiento de la enfermedad. Esta cirugía podría reducir el número de brotes y el riesgo de desarrollar miastenia gravis neonatal. Sin embargo, es fundamental valorar los riesgos y beneficios de cualquier intervención quirúrgica en conjunto con el equipo médico.
Los anticuerpos en la miastenia gravis están dirigidos exclusivamente a los receptores nicotínicos de acetilcolina del músculo estriado, respetando el músculo liso y el miometrio. Por lo tanto, la enfermedad no modifica la actividad contráctil uterina durante el trabajo de parto ni prolonga la involución uterina. Sin embargo, la sintomatología de la miastenia gravis puede ser desencadenada o agravada por el embarazo, manifestándose con ptosis, disfagia, debilidad muscular generalizada, visión borrosa, diplopía y parálisis de los músculos respiratorios.
Los cuadros miasténicos suelen presentarse después de la semana 30 de gestación. No obstante, algunos estudios reportan que entre el 19% y 34% de las pacientes embarazadas con miastenia gravis experimentan un cuadro miasténico al menos una vez durante la gestación. De estas, el 60% lo presenta en el primer trimestre, el 10% en el segundo y el 30% en el tercer trimestre. Alrededor del 35% de las pacientes no experimentan cambios, y el 30% presenta síntomas durante el puerperio. La mortalidad materna se estima en menos del 4%.
Manejo Terapéutico
El manejo terapéutico de la miastenia gravis durante el embarazo abarca diversas modalidades:
Medicamentos Anticolinesterasa
Los inhibidores de la colinesterasa, como la piridostigmina y la neostigmina, son compuestos de amonio cuaternario que no atraviesan la placenta ni la barrera hematoencefálica, y se secretan en concentraciones insignificantes en la leche materna. Estos medicamentos pueden administrarse por vía intramuscular o intravenosa durante el trabajo de parto. Un exceso en la dosis puede provocar una crisis colinérgica, caracterizada por aumento de la debilidad, sudoración, cólicos, diarrea y broncoespasmo. La evaluación de las funciones vitales, como la respiración y la deglución, es crucial para guiar las dosis.
Esteroides
El uso de esteroides como la prednisona e hidrocortisona es controversial. Si bien pueden inducir una remisión completa o reducir la necesidad de anticolinesterásicos, el manejo con dosis altas puede empeorar la condición de la paciente.
Inmunomoduladores
Inmunomoduladores como la ciclosporina y la azatioprina también se utilizan, pero no se recomiendan durante el embarazo, ya que atraviesan la barrera placentaria y, en dosis altas, pueden causar malformaciones congénitas, aborto espontáneo y parto pretérmino.
Plasmaféresis
La plasmaféresis puede ser empleada en caso de crisis miasténica y se recomienda en las siguientes situaciones: 1) cuando la paciente no responde a otras alternativas terapéuticas; 2) para estabilización antes de una timectomía; y 3) en crisis miasténica dependiente de ventilación. Aunque no se ha demostrado una relación directa, se han reportado casos de prematurez después de su aplicación.
Inmunoglobulina Humana Intravenosa
La inmunoglobulina humana intravenosa, en combinación con anticolinesterásicos, ha demostrado proporcionar remisión de la sintomatología y no está contraindicada durante el embarazo.
Medicamentos a Evitar
Ciertos medicamentos pueden inducir debilidad muscular y deben evitarse durante el embarazo. Estos incluyen agonistas adrenérgicos, narcóticos, tranquilizantes, sales de magnesio y algunos antibióticos como la gentamicina. En caso de desarrollar toxemia, la administración de sulfato de magnesio está contraindicada, ya que puede bloquear la liberación de acetilcolina en la unión neuromuscular y agravar el cuadro miasténico.
Aspectos Obstétricos y Perinatales
La anestesia regional y el bloqueo pudendo son métodos recomendados para la analgesia durante el trabajo de parto. Si la paciente está recibiendo tratamiento con agentes anticolinesterasa, se deben evitar dosis elevadas de estos y sus congéneres, ya que pueden producir convulsiones. En estos casos, se prefiere el uso de lidocaína. La anestesia general con intubación endotraqueal se recomienda para pacientes que requieren cesárea debido a debilidad de los músculos respiratorios.
En la mayoría de los casos, se prefiere el parto por vía vaginal. La interrupción del embarazo mediante cesárea se considera necesaria en casos de dificultad respiratoria importante, sufrimiento fetal u otras anomalías. Los reportes indican que las cesáreas en pacientes con miastenia gravis se realizaron principalmente por desproporción cefalopélvica u otras razones obstétricas, y no por compromiso materno directo de la enfermedad.
La miastenia gravis puede conducir a parto prematuro en aproximadamente el 7-8% de las pacientes. El aborto no induce una remisión si la enfermedad se ha exacerbado.
Miastenia Gravis Neonatal
Existe la posibilidad de que los recién nacidos de madres con miastenia gravis desarrollen miastenia gravis neonatal. Esto ocurre en un 20-30% de los hijos de madres con esta patología debido al paso de autoanticuerpos a través de la placenta. No hay forma de predecir qué recién nacidos manifestarán los síntomas, que pueden incluir llanto leve, dificultad para tragar y respirar. La identificación temprana de estos síntomas es crucial para iniciar el tratamiento si es necesario. Estos síntomas son generalmente transitorios y desaparecen a medida que el recién nacido elimina los anticuerpos de su circulación. Por ello, es fundamental la vigilancia del neonato durante los primeros días de vida.
En casos muy raros, se puede presentar artrogriposis múltiple congénita, donde el feto sufre contracturas articulares debido a la disminución de movimientos dentro del útero. En mujeres embarazadas con miastenia gravis, la valoración de los movimientos fetales adquiere una importancia aún mayor.
Consideraciones Adicionales
La consulta preconcepcional es fundamental para evaluar la medicación y realizar los ajustes necesarios, informando sobre los fármacos que pueden continuarse durante la gestación y aquellos que deben suspenderse o cambiarse por presentar riesgo de malformaciones fetales. El consejo preconcepcional es individualizado para cada paciente y su estado clínico.
La actividad de la enfermedad durante la gestación es impredecible. Es importante que la mujer identifique los estímulos que inducen el empeoramiento de sus síntomas, evitando situaciones de estrés e infecciones. Establecer estrategias de bienestar para el control de los síntomas es también esencial.
Si el embarazo se desarrolla sin complicaciones maternofetales, se puede esperar el inicio espontáneo del parto. La inducción del parto, si fuera necesaria, se realiza de manera similar a la de otras pacientes. Durante el trabajo de parto, se puede mantener la medicación habitual, pasando a vía intravenosa si la paciente lo requiere. La cesárea se indicará según criterios obstétricos, no por la miastenia gravis per se.
La decisión sobre la lactancia materna debe tratarse a lo largo de la gestación. Inicialmente, se evalúa la necesidad de iniciar fármacos que puedan contraindicarla. Si es posible esperar, se permitiría la lactancia materna. El otro aspecto a considerar es evitar el empeoramiento de los síntomas del recién nacido con miastenia gravis neonatal por el paso de anticuerpos a la leche materna. Sin embargo, los beneficios de la lactancia materna son numerosos, y la decisión final recae en la madre, valorando siempre el balance entre los beneficios y los posibles riesgos.