La consulta por molestias vulvovaginales, que incluyen prurito, leucorrea, escozor y dolor, representa entre el 15% y el 20% de las consultas ginecológicas. Las vaginitis son la causa principal de estas molestias, las cuales con frecuencia afectan también a la vulva y al periné, por lo que en general se habla de vulvo-vaginitis.
Causas comunes de vulvo-vaginitis
Entre las causas más frecuentes de estas afecciones se encuentran la candidiasis vulvovaginal y la vaginosis bacteriana.
1. Candidiasis Vulvovaginal (CVV)
La vaginitis candidiásica es el segundo tipo de vaginitis más frecuente en las mujeres, por detrás de la vaginosis bacteriana. La mayoría de los episodios de vaginitis candidiásica están causados por una especie de hongo llamada Candida Albicans, presente en el 80-90% de los casos. El reservorio principal de este hongo es el tracto gastrointestinal y el colon.
Es importante destacar que para diagnosticar una candidiasis vulvovaginal, no solo es necesaria la presencia de Candida Albicans en un cultivo, sino que debe ir acompañada de los síntomas típicos. Esto se debe a que Candida Albicans se encuentra como flora normal de la vagina en el 10-20% de las mujeres en edad reproductiva sin que por ello cause ningún síntoma.
Síntomas asociados a la vaginitis candidiásica
- Picor o prurito vulvovaginal: Es el síntoma más común y puede localizarse en la zona externa de los genitales y/o en la vagina. Suele ser un picor intenso e incómodo que se describe como desagradable para las pacientes, aunque la severidad varía de un caso a otro.
- Sensación de quemazón en genitales externos y/o dispareunia (dolor con las relaciones sexuales).
- Molestias al orinar: Se producen por el contacto de la orina con las zonas de piel irritadas y son fácilmente distinguibles de las relacionadas con infecciones de orina.
- Presencia de flujo vaginal blanco y espeso sin olor característico (leucorrea blanca grumosa y adherente, similar a cuajada).
La vulva suele presentar irritación, enrojecimiento (eritema) e hinchazón (edema) que se puede extender al periné.

¿Por qué aparece la candidiasis vulvovaginal?
Diversos factores pueden actuar como desencadenantes de la candidiasis vulvovaginal:
- Diabetes mellitus mal controlada.
- Toma de antibióticos en las semanas previas, que alteran la flora habitual de la vagina (penicilinas, cefalosporinas, etc.).
- Embarazo y cualquier otra causa de aumento de estrógenos.
- Disminución del sistema inmune.
- Factores locales que incrementan la humedad o dificultan la transpiración de la vulva.
En la vagina existe un microambiente húmedo y protector en el que participan las secreciones del epitelio y de las glándulas del cuello del útero, además de la microflora bacteriana formada por los bacilos de Döderlein. Un 5% de las pacientes presentan más de 4 episodios en un año, lo que se denomina vulvovaginitis candidiásica recurrente o crónica.
Tratamiento de la candidiasis vulvovaginal
El tratamiento estándar para la candidiasis vaginal (infección por hongos en forma de levadura) incluye medicamentos antimicóticos. Estos pueden administrarse en forma de cremas, ungüentos, tabletas o supositorios vaginales, o como pastillas por vía oral.
Los medicamentos antimicóticos vaginales, como el miconazol (Monistat) y el tioconazol (Vagistat), están disponibles en presentaciones de 1, 3 o más días de tratamiento, según la concentración del medicamento. Las cápsulas vaginales de ácido bórico también se encuentran disponibles sin receta y suelen ser eficaces, especialmente para infecciones que no responden a los tratamientos estándar.
Las cremas y supositorios antimicóticos que se introducen en la vagina tienen menos efectos secundarios sistémicos que las pastillas orales, ya que el medicamento actúa localmente. Sin embargo, las pastillas orales son cómodas y pueden tratar infecciones en otras partes del cuerpo. Los efectos secundarios de las pastillas son poco frecuentes, pero pueden incluir náuseas, dolores de cabeza y dolor abdominal.
Para casos de candidiasis vaginal recurrente, que se define como la aparición de 4 o más episodios en un año, o infecciones que no responden a los tratamientos estándar, pueden ser necesarios tratamientos más prolongados, como el uso diario de un medicamento antimicótico hasta por dos semanas, o dosis semanales de fluconazol para prevenir nuevas infecciones. En algunos casos, se pueden utilizar dosis adicionales de medicamentos orales o terapias más específicas.

Prevención de la candidiasis vulvovaginal
Para prevenir la aparición de la candidiasis vulvovaginal, se recomiendan las siguientes medidas:
- Mantener la zona vaginal limpia y seca.
- Usar agua y jabón suave sin perfume para la higiene íntima.
- Utilizar ropa interior de algodón que permita la transpiración y evite la retención de calor y humedad.
- Evitar la ropa ajustada, como pantimedias o jeans apretados.
- Quitarse el traje de baño mojado de inmediato.
- No realizar lavados vaginales ni usar tampones con desodorante, aerosoles femeninos, polvos o perfumes.
- Consumir una dieta equilibrada rica en frutas, verduras, granos integrales y productos lácteos sin grasa.
- Controlar la diabetes si se padece.
- Evitar el uso innecesario de antibióticos.
Aunque algunas mujeres creen que el consumo de alimentos con organismos lactobacilos, como el yogur o la leche acidófila, ayuda a prevenir infecciones por hongos, hasta la fecha no existe evidencia científica concluyente que respalde esta afirmación.
2. Vaginosis Bacteriana (VB)
La vaginosis bacteriana es una alteración de la flora normal de la vagina que conlleva un aumento del pH y de bacterias anaerobias (como Gardnerella vaginalis, Ureaplasma, Mycoplasma), con una disminución de la población de Lactobacillus. En la mayoría de los casos, está asociada a la presencia de Gardnerella vaginalis. La tasa de recurrencias es alta, llegando al 15-30%.
Síntomas de la vaginosis bacteriana (VB)
Los síntomas de la vaginosis bacteriana pueden incluir:
- Flujo vaginal: Generalmente es de color blanquecino o grisáceo, fino y con un olor característico a pescado, especialmente después de las relaciones sexuales o durante la menstruación.
- Puede haber escozor o irritación, aunque es menos común que en la candidiasis.
- En la mayoría de los casos, la VB no produce picor intenso.
A diferencia de la candidiasis, en la vaginosis bacteriana el flujo no suele ser espeso ni grumoso.
Tratamiento de la vaginosis bacteriana
El tratamiento de la vaginosis bacteriana generalmente se realiza con antibióticos, como metronidazol, clindamicina o tinidazol. El tratamiento está indicado siempre que se encuentre este protozoo, incluso si no hay síntomas, debido a su alta tasa de recurrencias.
3. Tricomoniasis Vaginal
La tricomoniasis es una infección causada por el parásito Trichomonas vaginalis. Se transmite casi exclusivamente a través de las relaciones sexuales, siendo considerada una enfermedad de transmisión sexual (ETS).
Síntomas de la tricomoniasis
- Flujo vaginal: Puede ser abundante, espumoso, de color amarillento o verdoso y con un olor desagradable.
- Picor, ardor y enrojecimiento de la vulva y la vagina.
- Dispareunia (dolor durante las relaciones sexuales).
- Disuria (dolor al orinar).
Tratamiento de la tricomoniasis
El tratamiento para la tricomoniasis se realiza con antibióticos específicos, como metronidazol, clindamicina o tinidazol, administrados tanto a la persona infectada como a su pareja sexual para evitar la reinfección.
Diagnóstico y evaluación médica
Ante la presencia de síntomas de picazón, escozor o ardor vaginal, cambios en el flujo vaginal, o si los síntomas no mejoran tras unos días de tratamiento casero, es fundamental acudir al ginecólogo. El especialista realizará un cultivo vaginal con el exudado para obtener un diagnóstico seguro y determinar el tipo de infección.
El examen pélvico puede revelar hinchazón y enrojecimiento de la vulva, la vagina y el cuello uterino, así como la presencia de manchas blancas o fisuras en la piel. El análisis del flujo vaginal bajo el microscopio (preparación en fresco y examen de hidróxido de potasio) puede ayudar a identificar la presencia de levaduras o bacterias.
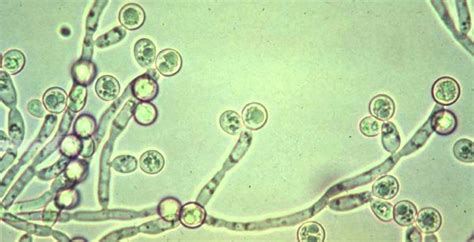
En algunos casos, se pueden ordenar otros exámenes para descartar otras causas de los síntomas o evaluar la salud general de la paciente, como el control de la diabetes o el estado del sistema inmunológico.
Factores que pueden afectar el equilibrio vaginal
La microbiota vaginal es un ecosistema complejo compuesto por diversos microorganismos, siendo los Lactobacillus los más destacados, ya que mantienen un pH ácido que protege contra infecciones. Diversos factores pueden alterar este equilibrio:
- Uso de antibióticos: Pueden erradicar bacterias beneficiosas, creando un ambiente propicio para el crecimiento de hongos.
- Cambios hormonales: El aumento de estrógenos, como ocurre durante el embarazo o con el uso de anticonceptivos hormonales, puede modificar el pH vaginal.
- Sistema inmunológico debilitado: Afecciones como la diabetes mal controlada o el VIH, o el uso de medicamentos inmunosupresores, pueden facilitar la aparición de infecciones.
- Alimentación: Una dieta rica en azúcares y carbohidratos refinados puede favorecer el crecimiento de la cándida.
- Estrés.
- Higiene inadecuada o el uso de productos irritantes en la zona genital.
Medidas de prevención y estilo de vida
Además de las medidas específicas para prevenir la candidiasis, mantener un estilo de vida saludable contribuye a la salud vaginal:
- Dieta equilibrada: Consumir alimentos ricos en fibra, frutas, verduras y proteínas magras. Limitar el consumo de azúcares refinados y alimentos procesados.
- Control del estrés.
- Higiene íntima adecuada: Utilizar agua y jabón suave sin perfume, y evitar duchas vaginales.
- Ropa interior transpirable: Preferir algodón y evitar prendas ajustadas.
- Evitar el uso de productos irritantes en la zona genital.
El mantenimiento de una microflora vaginal saludable, rica en lactobacilos, es fundamental para el control fisiológico de las infecciones y la profilaxis de las recidivas.