El agua es un componente esencial para la vida en todas sus etapas, y mantener una hidratación adecuada es fundamental para el correcto funcionamiento del organismo. En el caso de los lactantes, la hidratación adquiere una importancia aún mayor debido a sus características fisiológicas y a sus mayores requerimientos proporcionales en comparación con niños mayores y adultos.
Composición Corporal y Necesidades Hídricas del Lactante
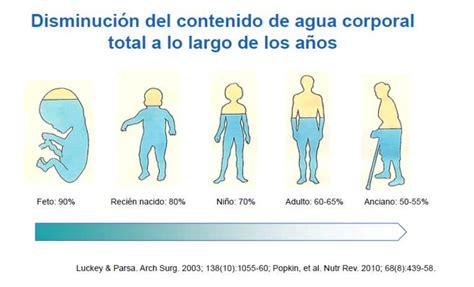
El peso corporal de un bebé está compuesto en aproximadamente un 70% por agua. Esta alta proporción subraya la criticidad de una ingesta hídrica suficiente para el desarrollo y las funciones vitales del lactante.
Aunque no existe una única respuesta a cuánto líquido debe consumir un bebé, la recomendación general se basa en el peso corporal, estimándose unos 55 mililitros por cada kilogramo. Es importante destacar que esta cantidad incluye la totalidad de los líquidos ingeridos, no solo el agua pura.
Hidratación Durante la Lactancia Materna
Durante los primeros seis meses de vida, la leche materna es la fuente principal y suficiente de líquidos para el bebé. La leche materna está compuesta por aproximadamente un 90% de agua, lo que cubre integralmente las necesidades hídricas del lactante en esta etapa. Por ello, no se recomienda ni es necesario ofrecer agua adicional a los bebés que se alimentan exclusivamente de leche materna durante este periodo.
A partir de los seis meses, cuando se introducen alimentos sólidos, la leche materna sigue siendo fundamental, pero ya no es la única fuente de líquidos. Los alimentos complementarios y pequeñas cantidades de agua pueden comenzar a formar parte de la dieta, siempre y cuando no desplacen la ingesta de leche materna ni diluyan excesivamente el contenido nutricional de otros alimentos densos en energía.
Para la preparación de biberones y papillas, así como para el aporte de agua adicional, se recomienda el uso de agua mineral natural de mineralización muy débil. Este tipo de agua, con bajo contenido en sodio, flúor y nitratos, no altera la composición mineral de los alimentos infantiles y, al garantizar su pureza original, no necesita ser hervida.
Transición a Sólidos y Necesidades de Agua Posteriores
Una vez introducidos los alimentos sólidos, alrededor de los seis meses, las necesidades hídricas del bebé pueden verse influenciadas por la composición de estos alimentos. Frutas, verduras y jugos (sin azúcares añadidos) pueden complementar la ingesta de líquidos. Sin embargo, es crucial asegurar que estos líquidos adicionales no sustituyan la leche materna y que no diluyan excesivamente nutrientes esenciales de otros alimentos.
La forma de ofrecer agua también evoluciona. Para los bebés que no han usado biberón, se aconseja el uso de vasos adaptados para que aprendan a beber como los adultos. Para aquellos que aún utilizan biberón, es recomendable también introducir el uso de vasos de aprendizaje para facilitar la transición futura.
Deshidratación en Lactantes: Causas, Síntomas y Tratamiento
La deshidratación, definida como una depleción significativa de agua corporal y, en grados variables, de electrolitos, representa un riesgo considerable para los lactantes. Son particularmente susceptibles debido a sus mayores requerimientos basales de líquidos, mayores pérdidas por evaporación y su incapacidad para comunicar la sed o procurarse líquidos por sí mismos.
Causas de la Deshidratación
- Aumento de la pérdida de líquidos: Principalmente por vómitos o diarrea (gastroenteritis), pero también por causas renales (cetoacidosis diabética), cutáneas (sudoración excesiva, quemaduras) o pérdidas hacia el tercer espacio (obstrucción intestinal).
- Disminución de la ingesta de líquidos: Frecuente durante enfermedades leves (faringitis) o graves, especialmente si se acompaña de vómitos, fiebre o taquipnea, que aumentan las pérdidas insensibles.
Síntomas y Signos de Deshidratación
Los síntomas varían según el grado de déficit y el nivel de sodio sérico:
- Sed
- Letargo
- Sequedad de mucosas
- Oliguria (disminución de la producción de orina)
- A medida que progresa: taquicardia, hipotensión y shock.
En casos de hipernatremia (alto nivel de sodio), los bebés pueden parecer más enfermos con mucosas muy secas y piel pastosa, pero su hemodinámica suele ser mejor. En cambio, la hiponatremia puede llevar a un colapso cardiovascular más rápidamente, a pesar de una apariencia menos grave.
Diagnóstico y Tratamiento
El diagnóstico se basa en la anamnesis y el examen físico. La deshidratación se clasifica como leve (3-5% del peso corporal), moderada (6-8%) o grave (≥10%). El cambio de peso corporal previo a la enfermedad es un indicador útil, aunque requiere un peso preciso y reciente.
Las pruebas de laboratorio se reservan para casos moderados o graves, o cuando se sospechan alteraciones electrolíticas significativas.
El tratamiento principal es la reposición de líquidos y electrolitos:
- Rehidratación oral: Recomendada para deshidratación leve a moderada.
- Fluidoterapia intravenosa (IV): Indicada para deshidratación grave o en casos donde la vía oral no es viable. Se inicia con bolos de líquidos isotónicos para restaurar la volemia y la perfusión.
- Reposición del déficit: Se calcula el déficit actual y se repone gradualmente en las siguientes 24 horas.
- Pérdidas concurrentes: Se reponen según la cantidad y composición de las pérdidas continuas (vómitos, diarrea).
- Requerimientos de mantenimiento: Se cubren las necesidades hídricas basales, ajustadas por fiebre, temperatura ambiental y actividad.
Es fundamental un control continuo de los signos vitales, el estado clínico, la diuresis y el peso para ajustar el tratamiento de manera adecuada.
Deshidratación Infantil
Agua en el Embarazo y la Lactancia
La hidratación es igualmente crucial durante el embarazo y la lactancia. Durante la gestación, el aumento del volumen sanguíneo, la producción de líquido amniótico y el crecimiento fetal demandan una mayor ingesta hídrica. La recomendación general es añadir unos 300 ml diarios a los 2 litros habituales, aunque factores como el clima cálido o la actividad física pueden incrementar esta necesidad.
En la lactancia, donde más del 85% de la leche materna es agua, la madre pierde líquidos significativamente por la producción de leche. Se recomienda añadir unos 700 ml diarios adicionales a los 2 litros de ingesta habitual. Tener agua a mano durante la lactancia es un buen consejo para asegurar una hidratación constante.

Preguntas Frecuentes
¿Se puede beber agua del grifo estando embarazada?
La calidad del agua del grifo puede variar. Por precaución, muchos especialistas recomiendan el consumo de agua mineral natural como una opción más segura, especialmente por su contenido en cal y posibles compuestos derivados de la desinfección.
¿Qué bebidas se pueden beber estando embarazada?
Se debe priorizar el consumo de agua, evitando bebidas azucaradas o edulcoradas. El consumo de alcohol debe ser totalmente evitado. Los zumos naturales son una opción, pero es más saludable consumir la fruta entera. Las frutas y verduras frescas también contribuyen a la hidratación.
¿Hay que beber más agua durante la lactancia?
Sí, durante la lactancia se recomienda aumentar la ingesta de agua en aproximadamente 700 ml diarios para compensar la pérdida de líquidos por la producción de leche materna.