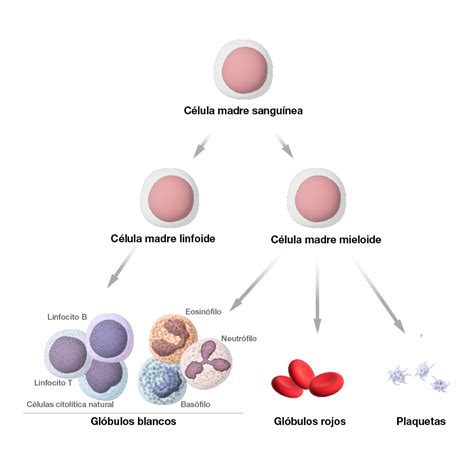
La leucemia es un tipo de cáncer que se origina en los tejidos que producen las células sanguíneas, principalmente en la médula ósea. En esta enfermedad, la médula ósea produce una gran cantidad de células anormales, lo que afecta la producción normal de glóbulos blancos, glóbulos rojos y plaquetas. La leucemia es el cáncer más frecuente en la infancia, representando una parte significativa de todos los tumores pediátricos.
Tipos de Leucemia Infantil
Existen principalmente dos tipos de leucemia que afectan a los niños:
Leucemia Linfoblástica Aguda (LLA)
La Leucemia Linfoblástica Aguda (LLA) es la neoplasia más frecuente en la infancia, constituyendo aproximadamente el 80% de todas las leucemias agudas en la edad pediátrica. Representa el 25% de todos los tumores en menores de 15 años y el 19% en menores de 19 años. El pico de incidencia máximo se sitúa entre los dos y los cinco años de edad, y predomina ligeramente en los varones, especialmente en la edad puberal. Las diferencias geográficas son notables: mientras que en países menos desarrollados predominan las LLA de estirpe T, en países industrializados la LLA de estirpe B es la más frecuente.
La LLA se caracteriza por el desarrollo rápido de sus manifestaciones clínicas, en días o semanas, y afecta a los linfocitos, un tipo de glóbulo blanco. Aunque es más común en niños de uno a cinco años, puede presentarse a cualquier edad.
Leucemia Mieloide Aguda (LMA)
La Leucemia Mieloide Aguda (LMA), aunque menos frecuente que la LLA (representando solo el 15-25% de las leucemias pediátricas), es responsable de un porcentaje significativo de muertes por leucemia en la edad pediátrica. Esto se debe a una peor respuesta al tratamiento quimioterápico, un mayor número de complicaciones hemorrágicas al diagnóstico y la necesidad de tratamientos más agresivos, como el trasplante de progenitores hematopoyéticos. La LMA afecta a los precursores de los neutrófilos y monocitos, y sus manifestaciones clínicas también se desarrollan rápidamente.
Un subtipo de LMA con buen pronóstico es la Leucemia Mieloide Aguda promielocítica (M3), que comprende el 5-10% de las LMA. En este caso, al tratamiento quimioterápico se añade el ácido transretinoico (ATRA), que disminuye el riesgo de complicaciones hemorrágicas y favorece la maduración de las células leucémicas.
Otras leucemias menos frecuentes en la edad infantil incluyen la leucemia mieloide crónica (LMC) y la leucemia mielomonocítica juvenil (LMMJ).
Causas y Factores de Riesgo
En la gran mayoría de los casos de leucemia en niños, no existe una causa clara ni antecedentes familiares de la enfermedad. Se cree que se producen por una mutación genética o una anomalía cromosómica casual en las células leucémicas. Los cambios genéticos en las células de la médula ósea hacen que se multipliquen de forma descontrolada.
Los factores que pueden influir en el desarrollo de la leucemia incluyen:
- Alteraciones genéticas y cromosómicas: En más del 75% de las LLA pediátricas se detectan anomalías genéticas primarias. Se necesitan varias alteraciones genéticas para el desarrollo de la leucemia, con una media de 6 alteraciones en los casos de LLA infantil.
- Factores medioambientales: La exposición a las radiaciones ionizantes se ha relacionado con un aumento de la incidencia de leucemia. Existe controversia sobre si los campos electromagnéticos incrementan el riesgo. La exposición a productos químicos como el benceno se ha asociado a LMA en adultos. La quimioterapia utilizada para otros tumores también puede tener un efecto leucemógeno.
- Infecciones virales: Se ha dado importancia al papel de los virus, especialmente en la LLA, debido a que el sistema inmune en desarrollo podría ser más susceptible a los efectos oncogénicos de ciertos agentes virales. Se ha encontrado una relación entre el virus de Epstein-Barr y la LLA.
- Condiciones genéticas: Ciertas afecciones genéticas, como el síndrome de Down, el síndrome de Li-Fraumeni y el síndrome de Louis-Bar, pueden aumentar el riesgo de leucemia infantil.
- Tratamientos previos: El tratamiento previo con radioterapia y quimioterapia para otros tipos de cáncer puede aumentar el riesgo.
- Sistema inmunológico: Trastornos del sistema inmunológico también se han relacionado con la leucemia infantil.
- Hermanos con leucemia: Tener un hermano con leucemia puede aumentar ligeramente el riesgo.
Es importante destacar que, en la mayoría de los casos, no hay una causa única identificable ni algo que la familia "haya hecho" para que el niño padezca esta enfermedad. La mayoría de los niños diagnosticados con leucemia no tienen ningún factor de riesgo conocido.
Síntomas de la Leucemia Infantil
Los síntomas de la leucemia pueden variar y a menudo se confunden con los de otras enfermedades comunes, lo que puede dificultar su diagnóstico precoz. Los síntomas más comunes están relacionados con la infiltración de la médula ósea por las células leucémicas (blastos) y la extensión extramedular de la enfermedad:
- Fatiga y debilidad: Debido a la anemia (bajo recuento de glóbulos rojos), que transportan oxígeno. Los niños pueden cansarse fácilmente y tener dificultades para realizar actividades físicas.
- Fiebre o infecciones frecuentes/graves: Como consecuencia de la neutropenia (bajo recuento de glóbulos blancos normales), que debilita el sistema inmunológico.
- Sangrado fácil o hematomas (petequias, equimosis): Debido a la trombocitopenia (bajo recuento de plaquetas), que dificulta la coagulación.
- Dolor en los huesos y las articulaciones: Causado por la infiltración medular por blastos.
- Piel pálida: Otro signo de anemia.
- Pérdida de peso y/o falta de apetito: Puede deberse al agrandamiento del hígado o bazo.
- Hinchazón de los ganglios linfáticos: Especialmente en el cuello, axilas e ingle.
- Agrandamiento del hígado y/o bazo (hepatoesplenomegalia): Puede notarse como una sensación de llenura o hinchazón en el abdomen.
En la LLA de estirpe T (aproximadamente el 15% de las LLA), los pacientes suelen ser de mayor edad, presentar recuentos leucocitarios más altos al diagnóstico y debutar con una masa mediastínica (un tumor en el centro del tórax), con una mayor incidencia de afectación del sistema nervioso central (SNC) al diagnóstico.
Otros síntomas menos frecuentes pero posibles incluyen:
- Aumento del tamaño testicular.
- Síntomas neurológicos (dolores de cabeza, convulsiones, vómitos, cambios en el estado de conciencia).
- Lesiones cutáneas (en la LMA, pueden aparecer pequeños puntos oscuros que parecen un sarpullido).
- Tos o dificultad para respirar, si la leucemia afecta al timo u otras estructuras torácicas.
- Hinchazón en la cara y los brazos (síndrome de la vena cava superior).

Diagnóstico de la Leucemia Infantil
El diagnóstico de la leucemia se basa en una serie de pruebas que detectan células sanguíneas anormales y evalúan el estado de la médula ósea. Ante la sospecha clínica, se realizan las siguientes pruebas:
- Análisis de sangre (Hemograma): Es la prueba inicial y fundamental. Puede mostrar alteraciones en el número de leucocitos, hemoglobina y plaquetas. En aproximadamente el 50% de los casos de LLA, se observa leucocitosis a expensas de linfoblastos. La anemia se presenta en el 80% y la trombopenia en el 75%. La extensión de sangre periférica puede revelar linfoblastos.
- Aspirado y/o biopsia de médula ósea: Es la prueba definitiva para confirmar el diagnóstico. Se extrae una muestra de médula ósea, generalmente de la cresta ilíaca posterior, para su análisis morfológico, molecular y citogenético. La presencia de al menos un 25% de blastos en la médula ósea confirma el diagnóstico de leucemia aguda. Esta prueba se repetirá en diferentes momentos del tratamiento para valorar la respuesta.
- Análisis del líquido cefalorraquídeo (Punción Lumbar): Se realiza en todos los pacientes al diagnóstico para descartar la afectación inicial del sistema nervioso central (SNC) y, si es necesario, administrar quimioterapia intratecal.
- Estudios genéticos y citogenéticos: Permiten identificar anomalías cromosómicas y mutaciones específicas que son cruciales para la clasificación del subtipo de leucemia y la definición del pronóstico y tratamiento.
- Otras pruebas complementarias:
- Radiografía de tórax: Para detectar masas mediastínicas.
- Ecografía abdominal: Para evaluar el tamaño del hígado y el bazo.
- Estudio cardiológico: Previo al tratamiento, ya que algunos fármacos son cardiotóxicos.
- Bioquímica sanguínea: Incluyendo LDH, ácido úrico, calcio, fósforo, transaminasas, etc.
- Estudio de coagulación.
- Serologías: Hepatitis viral, VIH, herpes, CMV, etc.
- Inmunoglobulinas.
El diagnóstico diferencial de las LLA debe incluir enfermedades no neoplásicas (artritis crónica juvenil, mononucleosis infecciosa, púrpura trombocitopénica idiopática, anemia aplásica, linfocitosis secundaria a infección viral, síndrome hipereosinofílico) y otros tumores pediátricos.
Tratamiento de la Leucemia Infantil
El tratamiento de la leucemia infantil está adaptado al riesgo del paciente y se ha avanzado notablemente en las últimas décadas, logrando altas tasas de curación. La supervivencia global a 5 años para la LLA se sitúa alrededor del 90%, y para la LMA, entre el 65% y el 70%. El tratamiento se divide generalmente en tres fases:
- Inducción: El objetivo es erradicar la mayor parte de las células leucémicas (más del 99%) y restaurar una hematopoyesis normal. Se considera remisión completa cuando no hay evidencia de leucemia en la exploración física, sangre periférica o médula ósea (menos del 5% de blastos). La tasa de remisión completa alcanzada con los tratamientos actuales es del 96-99%.
- Intensificación (Consolidación): Inmediatamente después de la inducción, se administra un tratamiento intensivo para erradicar las células leucémicas residuales resistentes al tratamiento de inducción, disminuyendo el riesgo de recaída.
- Mantenimiento: Continuación del tratamiento, generalmente con quimioterapia oral e intravenosa, para mantener la remisión y prevenir recaídas.
Los tratamientos más comunes incluyen:
- Quimioterapia: Es el principal tratamiento y consiste en el uso de medicamentos para destruir las células leucémicas. Las dosis y los fármacos varían según la edad, el tipo de leucemia y el protocolo. Se administra por vía oral, intravenosa o inyectable.
- Medicina de precisión / Terapias dirigidas: Fármacos que actúan sobre alteraciones genéticas específicas de las células leucémicas, como los inhibidores de la tirosín cinasa (ej. imatinib) para LLA con cromosoma Philadelphia positivo. Tienen menos efectos secundarios y pueden ser más efectivas si la quimioterapia tradicional no funciona.
- Inmunoterapia: Utiliza el propio sistema inmunológico del paciente para combatir el cáncer. Ejemplos incluyen anticuerpos monoclonales y la terapia con células T con receptores de antígenos quiméricos (CAR-T), que se ofrece en casos de LLA sin éxito con tratamientos convencionales.
- Trasplante de células madre (trasplante de médula ósea): Reemplaza la médula ósea enferma con células madre sanas (propias o de un donante compatible). Generalmente se reserva para casos de leucemia de alto riesgo o recaída.
- Radioterapia: Utiliza radiación de alta energía para matar células cancerosas. Se usa a menudo en combinación con otros tratamientos y se planifica cuidadosamente para minimizar efectos secundarios.
- Quimioterapia intratecal: Administración de quimioterapia directamente en el líquido cefalorraquídeo para tratar o prevenir la afectación del SNC.
La terapia de mantenimiento es crucial para prevenir la recaída después del tratamiento inicial, utilizando medicamentos como metotrexato, 6-mercaptopurina y ciclofosfamida.
¿Por qué es importante invertir en investigación de la leucemia infantil? La historia de Vega
Pronóstico y Seguimiento
El pronóstico de la leucemia infantil ha mejorado drásticamente en las últimas décadas. La supervivencia a 5 años para la LLA es de aproximadamente el 90%, y para la LMA, se sitúa entre el 65% y el 70%. Factores como la respuesta precoz al tratamiento (medida por la enfermedad mínima residual - EMR), la edad (los lactantes menores de un año tienen un peor pronóstico), y ciertas anomalías cromosómicas influyen en el pronóstico.
A pesar de los avances, un pequeño porcentaje de pacientes (alrededor del 10-20%) puede experimentar recaídas. En estos casos, se requieren tratamientos más intensivos, y a menudo un trasplante de médula ósea. Las posibilidades de curación tras una recaída se reducen, pero las nuevas terapias están mejorando las tasas de supervivencia.
Los pacientes que han superado la leucemia pueden necesitar atención médica a largo plazo y seguimiento para controlar posibles efectos secundarios del tratamiento y prevenir recaídas. Es fundamental mantener un estilo de vida saludable, realizar controles médicos regulares y contar con apoyo emocional.
La investigación continúa siendo vital para comprender mejor el origen de la leucemia, desarrollar nuevas herramientas de diagnóstico y pronóstico, y diseñar tratamientos más efectivos y con menos efectos secundarios. El SJD Pediatric Cancer Center Barcelona, en colaboración con otras instituciones, impulsa programas de investigación para avanzar en la lucha contra la leucemia infantil.