El Síndrome de Hiperestimulación Ovárica (SHO) es una complicación que puede presentarse en tratamientos de reproducción asistida, manifestándose como una respuesta exagerada de los ovarios a la medicación hormonal administrada. Aunque es una condición poco frecuente, su comprensión es fundamental para quienes se someten o planean someterse a técnicas como la fecundación in vitro (FIV).
¿Qué es el Síndrome de Hiperestimulación Ovárica?
El SHO se produce cuando los ovarios responden de manera excesiva a la estimulación hormonal, aumentando considerablemente su tamaño y acumulando líquido. Este fenómeno ocurre principalmente en ciclos de Fecundación In Vitro (FIV), ya que las dosis hormonales administradas son mayores que en otros procedimientos como la inseminación artificial (IA). La medicación hormonal en la FIV tiene como objetivo estimular los ovarios para que produzcan múltiples folículos maduros, incrementando así la cantidad de óvulos a recuperar.
La causa exacta de esta reacción exagerada de los ovarios aún no se conoce completamente. Sin embargo, se ha identificado que la administración de gonadotropina coriónica humana (hCG), comúnmente utilizada para desencadenar la ovulación, juega un papel crucial. Esta hormona, administrada habitualmente como la última inyección del tratamiento de reproducción asistida, provoca la ovulación unas 36 horas después y, además, aumenta la permeabilidad de los vasos sanguíneos. Este aumento de permeabilidad puede llevar a una liberación anormal de líquido desde los vasos sanguíneos hacia la cavidad abdominal y, en casos más graves, a otras áreas del cuerpo.
Es importante destacar que el SHO no aparece inmediatamente después de la administración de hCG, sino que los síntomas suelen manifestarse varios días o semanas después.
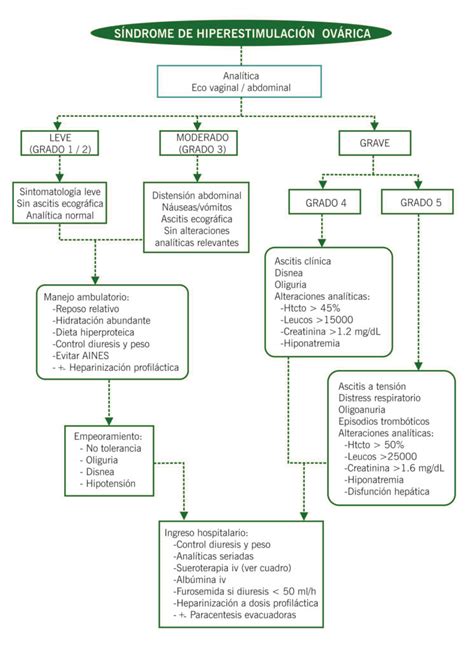
Clasificación y Tipos de SHO
El SHO se clasifica según su gravedad y el tiempo de aparición:
Clasificación por Gravedad:
- Leve: Caracterizado por niveles elevados de estradiol, un ligero aumento del tamaño de los ovarios y molestias abdominales leves, similares a las del síndrome premenstrual. Generalmente, se resuelve sin necesidad de tratamiento médico específico.
- Moderado: Los ovarios aumentan significativamente de tamaño, las molestias abdominales se intensifican y puede haber una retención de líquidos notable, provocando un aumento de peso. En estos casos, puede ser necesaria una supervisión médica.
- Grave: Implica un aumento exagerado del tamaño de los ovarios, niveles hormonales muy alterados, y una acumulación considerable de líquido en el abdomen y tórax. Puede derivar en problemas renales, hepáticos, trombóticos, dificultad para respirar y una reducción drástica en la producción de orina. Este grado requiere atención médica inmediata y, a menudo, hospitalización.
Clasificación por Tiempo de Aparición:
- Precoz: Aparece entre 3 y 7 días después de la administración de hCG. Suele ser leve y autolimitado.
- Tardío: Se manifiesta entre 12 y 17 días después de la inyección de hCG. Este tipo es más común cuando existe gestación, ya que el saco embrionario también produce hCG, prolongando y agravando los síntomas.
Síntomas del Síndrome de Hiperestimulación Ovárica
Los síntomas del SHO varían según su grado de severidad. Los signos iniciales pueden incluir:
- Hinchazón y molestias abdominales.
- Aumento de peso rápido debido a la retención de líquidos.
- Náuseas y vómitos.
- Diarrea.
- Disminución de la producción de orina.
En casos más graves, pueden presentarse:
- Dolor abdominal intenso.
- Dificultad para respirar.
- Reducción drástica en la cantidad de orina producida.
- Coágulos sanguíneos.
- Aumento de la frecuencia cardíaca.
- Alteración de los valores renales y hepáticos.
Es crucial que las pacientes escuchen a su cuerpo y comuniquen cualquier molestia a la clínica. En caso de sospecha de SHO, la clínica debe ser contactada de inmediato.
Factores de Riesgo para el SHO
Aunque el SHO puede presentarse en mujeres sin factores de riesgo aparentes, existen ciertas condiciones que aumentan la probabilidad de desarrollarlo:
- Edad joven: Mujeres menores de 35 años, cuyos ovarios pueden tener una mayor respuesta a las hormonas.
- Alta respuesta ovárica a la estimulación hormonal: Un número elevado de folículos en desarrollo.
- Nivel elevado de estradiol en sangre: Niveles superiores a 25000 pg/ml o un aumento rápido.
- Diagnóstico de síndrome de ovario poliquístico (SOP): La presencia de múltiples quistes ováricos puede predisponer al SHO.
- Episodios previos de SHO: Una historia previa de SHO indica una mayor susceptibilidad.
- Embarazo: La presencia de la hormona hCG durante la gestación puede empeorar la evolución del SHO.
- Embarazo múltiple: La duplicación de la hCG en caso de gemelos puede agravar el síndrome.
- Bajo índice de masa corporal (IMC): Algunas investigaciones sugieren una mayor incidencia en mujeres delgadas.
La identificación de estos factores permite a los especialistas ajustar los protocolos de tratamiento y monitorizar de cerca a las pacientes en riesgo.
Diagnóstico del SHO
El diagnóstico del SHO se basa en la evaluación clínica y pruebas complementarias:
- Examen físico: El médico evaluará el aumento de peso, el tamaño de la cintura y la presencia de dolor abdominal.
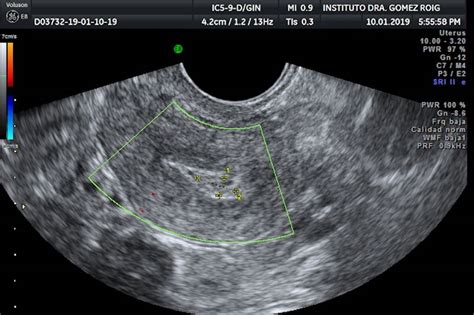
- Ecografía transvaginal: Revela el tamaño de los ovarios, la presencia de quistes llenos de líquido y la distribución de los folículos (signo del collar).
- Análisis de sangre: Permite medir los niveles hormonales (estradiol, progesterona) y evaluar la concentración de glóbulos rojos y blancos, lo cual puede indicar un aumento de la "espesura" de la sangre.
Prevención y Tratamiento del SHO
La prevención y el manejo del SHO se centran en minimizar los riesgos y tratar los síntomas:
Estrategias de Prevención:
- Protocolos personalizados: Adaptación del tratamiento según la edad, IMC, historial médico y respuesta a la medicación de la paciente.
- Reducción de dosis de gonadotropinas: Inicio de la estimulación con dosis bajas en pacientes con alto riesgo.
- Inducción de la ovulación con agonistas de la GnRH: Sustitución de la hCG por estos fármacos, que inducen la ovulación y previenen el SHO, aunque pueden afectar la fase lútea.
- Cancelación del ciclo: En casos de respuesta folicular excesivamente rápida o niveles de estradiol muy altos, se puede optar por cancelar la transferencia embrionaria en fresco para evitar complicaciones.
- Criopreservación de embriones: Vitrificación de todos los embriones para una transferencia en un ciclo posterior, evitando la hCG endógena en caso de embarazo temprano.
Tratamiento del SHO:
El tratamiento dependerá de la gravedad de los síntomas:
- Casos leves a moderados:
- Reposo con las piernas elevadas.
- Ingesta abundante de líquidos, especialmente bebidas ricas en electrolitos.
- Evitar alcohol y cafeína.
- No realizar ejercicio intenso ni mantener relaciones sexuales.
- Uso de analgésicos de venta libre (como paracetamol) para el dolor.
- Monitorización diaria del peso y la circunferencia abdominal.
- Casos graves:
- Hospitalización para control exhaustivo.
- Administración de líquidos por vía intravenosa.
- Posible paracentesis (extracción de líquido acumulado).
- Seguimiento de funciones hepáticas, factores anticoagulantes, función renal y equilibrio hidroelectrolítico.
- En casos excepcionales, pueden ser necesarios tratamientos adicionales como cirugía (por rotura de quiste ovárico) o cuidados intensivos.
En la mayoría de los casos, el SHO es un proceso autolimitado que desaparece con la menstruación. Sin embargo, si se logra el embarazo, los síntomas pueden prolongarse y agravarse. La comunicación constante con el equipo médico es fundamental para asegurar un manejo adecuado y garantizar la seguridad de la paciente.
El síndrome de hiperestimulación ovárica (SHO)
tags: #hiperestimulacion #ovarica #cuqnto #dura