Introducción a Gardnerella Vaginalis y la Vaginosis Bacteriana
Gardnerella vaginalis es una bacteria que comúnmente reside en la microbiota vaginal, formando parte de un ecosistema complejo que incluye tanto bacterias beneficiosas como potencialmente patógenas. Aunque la presencia de Gardnerella vaginalis en la vagina no siempre resulta problemática, su proliferación excesiva puede llevar a una condición conocida como vaginosis bacteriana (VB). La vaginosis bacteriana es una de las infecciones vaginales más frecuentes en mujeres de edad fértil y se caracteriza por un desequilibrio en la flora vaginal, donde las bacterias beneficiosas, como los lactobacilos, son superadas en número por bacterias anaerobias como Gardnerella vaginalis. Este desbalance microbiológico no solo altera el pH vaginal, haciéndolo menos ácido, sino que también provoca síntomas incómodos que afectan la calidad de vida de las mujeres. A pesar de su alta prevalencia, muchas mujeres no están al tanto de los factores que pueden desencadenar este desequilibrio, así como de los síntomas de la Gardnerella, las medidas preventivas y cuál es el tratamiento adecuado para la vaginosis bacteriana.
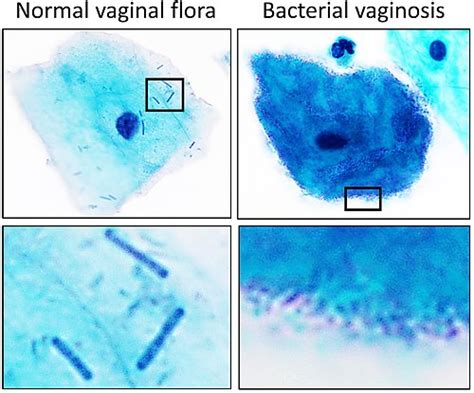
Flora Vaginal: La Importancia de los Lactobacilos
Para comprender mejor la infección provocada por Gardnerella vaginalis y los síntomas que puede producir, es primordial comprender cómo funciona la flora vaginal y remarcar la importancia de los lactobacilos. La vagina de la mujer alberga diferentes tipos de bacterias. Algunas de ellas son beneficiosas porque mantienen un pH ácido en sus paredes; estas se llaman lactobacilos o bacilos de Döderlein. Estos lactobacilos metabolizan el glucógeno producido por el epitelio vaginal, produciendo ácido láctico, que es el responsable de la acidez vaginal normal con un pH menor de 4.5. Existen diferentes familias, como los L. Acidophilus, L. Crispatus, L. Jensenii y L. Iners. La presencia de bacilos de Döderlein en la flora vaginal es considerada normal y deseable, ya que ayudan a proteger contra infecciones como la vaginosis bacteriana y las infecciones por hongos. Sin embargo, diversos factores como el uso de antibióticos, cambios hormonales, estrés o higiene inadecuada pueden alterar el equilibrio de la flora vaginal, dando lugar a infecciones o desequilibrios. Es importante destacar que los bacilos de Döderlein son específicos de la flora vaginal y no deben confundirse con otros tipos de lactobacilos presentes en el intestino u otras áreas del cuerpo; cada microbiota tiene sus propias características y funciones.
Ciclo de Vida y Proliferación de Gardnerella Vaginalis
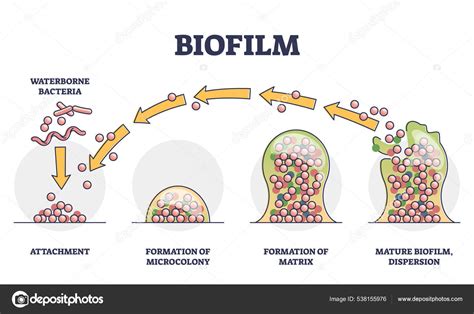
El ciclo de vida de Gardnerella vaginalis comienza cuando esta bacteria encuentra un entorno propicio para colonizar, principalmente en la flora vaginal. Gardnerella es una bacteria anaerobia facultativa, lo que significa que puede prosperar en condiciones con poco oxígeno, como las que se encuentran en la vagina. El desarrollo de Gardnerella está estrechamente relacionado con el equilibrio del microbioma vaginal, ya que cualquier alteración en el pH o en la flora normal puede facilitar su crecimiento descontrolado. Gardnerella puede introducirse en el cuerpo a través de diversos mecanismos, como el contacto sexual, aunque no se considera estrictamente una infección de transmisión sexual. Una vez en la vagina, esta bacteria aprovecha factores como el desequilibrio hormonal, el uso de duchas vaginales o antibióticos, y la disminución de lactobacilos para establecerse. Estos lactobacilos, responsables de mantener el pH vaginal en un rango saludable, actúan como barrera natural contra el crecimiento excesivo de bacterias patógenas. Una vez instalada, Gardnerella comienza a multiplicarse rápidamente, especialmente si el pH vaginal aumenta por encima de los niveles normales, creando un entorno en el que la bacteria puede proliferar sin restricciones. Durante esta fase, la bacteria genera biopelículas, que son estructuras protectoras que permiten a las bacterias adherirse a las paredes vaginales y resistir las defensas naturales del organismo. Estas biopelículas dificultan la erradicación de la bacteria y son una de las razones por las que las infecciones pueden volverse recurrentes. La proliferación de Gardnerella puede llevar a una disminución de los lactobacilos y a un aumento en la producción de compuestos como las aminas volátiles, responsables del característico olor a pescado asociado con la vaginosis bacteriana. Otros síntomas incluyen flujo vaginal anormal, irritación y picor. Aunque muchas mujeres pueden ser portadoras asintomáticas, el desequilibrio en su ciclo de vida puede desencadenar molestias significativas.
Diferencias Clave de Gardnerella con Otras Bacterias Vaginales
Gardnerella vaginalis se distingue de otras bacterias que causan infecciones vaginales por varias características específicas que afectan su comportamiento, diagnóstico y tratamiento. Una de las principales particularidades de la bacteria Gardnerella es su capacidad para formar biopelículas, estructuras protectoras que le permiten adherirse a las paredes vaginales, otorgándole una ventaja sobre otras bacterias al resistir las defensas naturales del cuerpo y algunos tratamientos antibióticos. A diferencia de bacterias como Escherichia coli o Streptococcus, que suelen provocar infecciones más agudas, Gardnerella está asociada con desequilibrios crónicos de la flora vaginal, como la vaginosis bacteriana. Otra diferencia clave es su preferencia por ambientes con un pH vaginal elevado; mientras que otras bacterias, como los hongos del género Candida, prosperan en un ambiente más ácido, Gardnerella se beneficia de la disminución de lactobacilos, que son esenciales para mantener un pH bajo y saludable. Este aumento en el pH permite que Gardnerella se multiplique rápidamente y domine el ecosistema vaginal. Aunque algunas infecciones bacterianas vaginales comparten síntomas similares, como el flujo anormal o la irritación, la presencia de Gardnerella se asocia comúnmente con un olor fuerte y desagradable a pescado, causado por la liberación de compuestos volátiles como las aminas, un síntoma distintivo que no es tan frecuente en infecciones causadas por otras bacterias.
Causas y Factores de Riesgo de la Proliferación de Gardnerella Vaginalis
El desequilibrio de la flora vaginal que conduce a la vaginosis bacteriana puede ser causado por varios factores, muchos de los cuales están relacionados con cambios en el pH vaginal. Entre los factores de riesgo más comunes se encuentran:
- Duchas vaginales: El uso frecuente de lavados vaginales altera el pH natural de la vagina y elimina tanto bacterias beneficiosas como perjudiciales, creando un ambiente más favorable para el crecimiento de Gardnerella vaginalis al reducir la acidez protectora.
- Relaciones sexuales sin protección: Aunque Gardnerella vaginalis no es considerada una enfermedad de transmisión sexual, la actividad sexual sin protección puede introducir nuevas bacterias en la flora vaginal y alterar su equilibrio. El semen, con su pH alcalino, puede neutralizar el ambiente ácido de la vagina, facilitando el crecimiento de Gardnerella vaginalis.
- Uso de antibióticos: Los antibióticos, especialmente los de amplio espectro, pueden destruir las bacterias lactobacilos junto con las bacterias patógenas, resultando en una reducción significativa de la acidez vaginal y permitiendo que bacterias como Gardnerella vaginalis se multipliquen.
- Dispositivos intrauterinos (DIU): Algunos estudios sugieren que el uso de DIU puede estar asociado con un aumento en el riesgo de vaginosis bacteriana, posiblemente debido a cambios en el ambiente vaginal o a la introducción de bacterias durante la inserción del dispositivo.
- Cambios hormonales: Las fluctuaciones hormonales durante el ciclo menstrual, el embarazo o la menopausia pueden afectar la composición de la flora vaginal. Los niveles más bajos de estrógeno pueden reducir la producción de glucógeno, una sustancia que sirve de alimento para los lactobacilos, disminuyendo su cantidad y permitiendo que Gardnerella vaginalis prospere.
- Higiene inadecuada o excesiva: Tanto la falta de higiene como una higiene excesiva, especialmente el uso de productos perfumados o irritantes, pueden alterar el delicado equilibrio de la flora vaginal.
Vaginosis Bacteriana: Síntomas y Diagnóstico
Los síntomas de vaginosis bacteriana pueden variar en intensidad, y algunas mujeres pueden no experimentar síntomas Gardnerella en absoluto. Sin embargo, cuando los síntomas están presentes, suelen incluir:
- Flujo vaginal anormal: Un aumento considerable de secreciones vaginales es a menudo el primer signo de vaginosis bacteriana. Este flujo puede ser blanco o grisáceo y tener una consistencia más delgada y acuosa que el flujo vaginal normal.
- Olor fétido: Un olor fuerte y desagradable, a menudo descrito como un «olor a pescado», es característico de la vaginosis bacteriana. Este olor puede intensificarse después de las relaciones sexuales debido a la alcalinidad del semen.
- Ardor y molestias al orinar: Algunas mujeres pueden experimentar una sensación de ardor o dolor al orinar, que puede confundirse con una infección urinaria.
- Picazón e irritación: Aunque menos común, algunas mujeres pueden experimentar picazón o irritación en la región vulvovaginal.
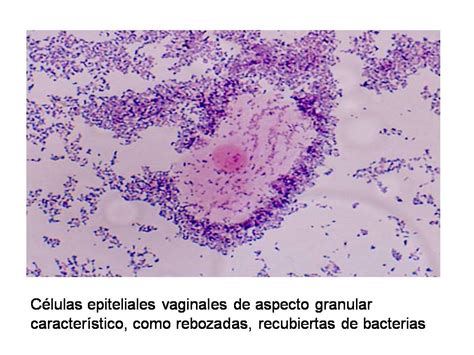
Para confirmar el diagnóstico de vaginosis bacteriana, es necesario un examen clínico y pruebas de laboratorio. Los criterios de Amsel son ampliamente utilizados y requieren al menos tres de los siguientes cuatro signos: flujo vaginal homogéneo, pH vaginal superior a 4.5, test de olor positivo (al mezclar el flujo con una solución alcalina), y la presencia de «células clave» al microscopio, que son células epiteliales cubiertas de bacterias. Otra herramienta diagnóstica es la prueba de Nugent, que se basa en una tinción de Gram del flujo vaginal para cuantificar las bacterias presentes.
Opciones de Tratamiento para la Gardnerella y Vaginosis Bacteriana
El tratamiento de la infección por Gardnerella sp. tiene como objetivo restaurar la flora bacteriana de la región genital, reduciendo la cantidad de esta bacteria. Los medicamentos que suelen ser indicados para tratar la infección por Gardnerella sp. incluyen:
- Metronidazol: Este medicamento se presenta en forma de pastilla (oral) o gel tópico (vaginal). La pastilla se traga, mientras que el gel se introduce en la vagina. Es fundamental evitar el consumo de alcohol mientras se toma este medicamento y durante un día después de terminar el tratamiento, ya que puede provocar náuseas o dolor de estómago.
- Clindamicina: Este medicamento se presenta en forma de crema que se introduce en la vagina, o también en forma de pastilla o supositorio. La crema y los supositorios pueden debilitar los preservativos de látex.
- Tinidazol (Tindamax): Este medicamento se toma por vía oral.
- Secnidazol (Solosec): Es un medicamento antibiótico que se toma por vía oral junto con las comidas. Se presenta en un paquete de gránulos que se espolvorean sobre un alimento blando, como puré de manzana, pudín o yogur; la mezcla se ingiere dentro de los 30 minutos.
Es crucial tomar el medicamento o usar la crema o el gel durante el tiempo que el médico haya indicado, incluso si los síntomas desaparecen. Interrumpir el tratamiento antes de tiempo puede hacer que la vaginosis bacteriana reaparezca.
¿Qué causa la resistencia a los antibióticos? - Kevin Wu
Reaparición de la Vaginosis Bacteriana y Manejo a Largo Plazo
La reaparición de la vaginosis bacteriana es común, ocurriendo en un porcentaje significativo de mujeres dentro de los 3 a 12 meses posteriores al tratamiento adecuado. Los investigadores están analizando opciones para la vaginosis bacteriana recurrente. Si los síntomas reaparecen poco después del tratamiento, es importante hablar con el equipo de atención médica. Se ha sugerido que los probióticos podrían aportar algún beneficio, pero se necesita más información; algunos ensayos aleatorizados han mostrado que el tratamiento con probióticos no es mejor que el placebo para detener la vaginosis bacteriana recurrente. Para el manejo de casos recurrentes, se pueden considerar pautas de tratamiento más prolongadas o el uso de tratamientos de soporte.
Preparación para la Consulta Médica
Para una consulta médica efectiva, se recomienda:
- Programar la cita médica para un día en el que no se esté en el periodo menstrual, ya que el sangrado puede dificultar la observación del flujo vaginal.
- Anotar los síntomas que se presentan.
- Anotar los medicamentos y suplementos que se toman, incluyendo vitaminas y plantas medicinales.
- Tener preparadas las preguntas que se desean hacer al médico.
Gardnerella Vaginalis y su Relación con el Embarazo
La relación precisa entre Gardnerella vaginalis y las complicaciones del embarazo aún no se comprende completamente, pero la vaginosis bacteriana sintomática en mujeres embarazadas puede ser tratada con metronidazol o clindamicina. El metronidazol oral es a menudo la pauta de elección, y aunque no se ha demostrado teratogenicidad, se debe seguir la indicación médica. La vaginosis bacteriana no tratada en el embarazo puede aumentar el riesgo de parto prematuro y otras complicaciones obstétricas.
Prevención de la Vaginosis Bacteriana
Prevenir es mejor que lamentar, y para la salud de la zona íntima, mantener hábitos saludables puede marcar una gran diferencia:
- Higiene suave y sin excesos: Lavar la zona íntima solo externamente con agua tibia y un jabón suave, sin perfume y específico para la higiene íntima. Evitar las duchas vaginales.
- Secado delicado: Secar suavemente con una toalla de algodón limpia, dando toques y evitando frotar en exceso.
- Ropa interior adecuada: Preferir ropa interior de algodón y evitar la ropa demasiado ajustada.
- Evitar irritantes: Optar por jabones suaves sin perfume y evitar aerosoles o desodorantes íntimos.
- Higiene durante la menstruación: Cambiar toallas sanitarias o tampones con frecuencia y usar productos sin perfume.
- Práctica sexual segura: El uso de preservativo puede ayudar a prevenir la alteración del equilibrio vaginal.
- Cuidado con productos de baño: Evitar baños de burbujas y sales de baño perfumadas.
- Alimentación equilibrada: Una dieta equilibrada y un sistema inmunológico fuerte contribuyen a la salud general.
- Escuchar al cuerpo: Prestar atención a los cambios en el flujo vaginal, olor o sensación, y consultar al médico ante cualquier anomalía.

Impacto de Factores Ambientales en las Infecciones Vaginales
Las condiciones ambientales también pueden influir en la salud vaginal. En invierno, el clima frío puede causar sequedad vaginal, alterando el equilibrio bacteriano. El uso de ropa interior ajustada y sintética puede contribuir a un ambiente propicio para la vaginosis bacteriana. En verano, el calor y la sudoración excesiva pueden crear un ambiente húmedo que favorece el crecimiento bacteriano, y pasar largos periodos con trajes de baño mojados puede aumentar el riesgo de infecciones.
Consideraciones sobre el Tratamiento y el Diagnóstico
El diagnóstico de esta infección vaginal se realiza mediante pruebas específicas, como el análisis del flujo vaginal o la prueba de aminas. A diferencia de infecciones como la candidiasis, donde los síntomas pueden incluir picor intenso y flujo blanco grumoso, la vaginosis causada por Gardnerella se identifica principalmente por el olor y la textura homogénea del flujo. La vaginosis bacteriana es una causa muy frecuente de flujo vaginal anormal en mujeres en edad reproductiva, es tratable y curable. Su prevalencia varía, pero se estima entre el 23 % y el 29 %. La vaginosis bacteriana aumenta el riesgo de contraer el VIH y otras infecciones de transmisión sexual, y si no se trata, puede afectar negativamente el embarazo. Aunque la causa exacta no se conoce, se atribuye a un desequilibrio entre microorganismos «buenos» y «perjudiciales», con un crecimiento excesivo de patógenos como Gardnerella spp. que puede sustituir a los lactobacilos beneficiosos. El tratamiento actual se basa principalmente en antibióticos, especialmente metronidazol y clindamicina, con tasas de curación del 80-90%. Sin embargo, las recurrencias son un problema importante, con tasas de hasta el 69% 12 meses después del tratamiento. Los tratamientos de soporte en estudio incluyen probióticos y ácido láctico.
El diagnóstico se basa en el análisis de antecedentes médicos y sexuales, exploración genital, y pruebas como la microscopia, medición del pH vaginal y la prueba de olores (criterios de Amsel). La prueba de Nugent también es útil. La actividad sexual reciente, el ciclo menstrual, duchas vaginales y el uso de fármacos antimicrobianos pueden afectar los resultados. En ausencia de diagnóstico de laboratorio, se puede adoptar un enfoque sindrómico. El tratamiento con metronidazol es eficaz, pero las tasas de recurrencia son altas. Se han explorado alternativas como el gel de metronidazol, tinidazol, clindamicina (oral y tópica) y secnidazol. En formas recurrentes, se pueden usar pautas prolongadas o tratamientos preventivos.
tags: #gardnerella #tratamiento #metronidazol #sin #tapon #mucoso