La respiración en los recién nacidos, especialmente en los prematuros, presenta características únicas que difieren de las de los lactantes mayores y adultos. Comprender estos patrones es crucial para identificar signos de alarma y proporcionar la atención adecuada.
Frecuencia Respiratoria Normal en Recién Nacidos
La frecuencia respiratoria normal de un recién nacido varía de 40 a 60 respiraciones por minuto mientras está despierto. Esta tasa puede reducirse ligeramente durante el sueño. Dada la inmadurez de sus pulmones, la respiración del recién nacido puede ser irregular. Es normal que los bebés hagan pausas en su respiración de unos 5 a 10 segundos, seguidas de períodos breves de respiración rápida. Esta respiración irregular, conocida como respiración periódica, suele ocurrir durante el sueño, pero también puede observarse cuando el bebé está despierto.
Mientras el recién nacido parezca cómodo y no haya cambios en el color de su piel (azul o morado), no hay motivo de preocupación. La frecuencia respiratoria en el recién nacido se encuentra entre las 40 a 60 respiraciones/min, y esta respiración suele ser periódica. Los recién nacidos, sobre todo los prematuros, pueden respirar a un ritmo regular durante aproximadamente un minuto y luego presentar un breve periodo de ausencia de respiración durante 5 a 10 segundos.
Normalización de los Patrones Respiratorios
Los patrones de respiración de los recién nacidos generalmente se normalizan dentro de los primeros seis meses de vida, o incluso más en el caso de bebés prematuros. Este período prolongado se debe a su desarrollo continuo y al aprendizaje para utilizar eficientemente sus pulmones.
Sonidos Respiratorios Comunes en Recién Nacidos
Los recién nacidos suelen ser ruidosos al respirar. Algunos de estos sonidos provienen de fluidos residuales del proceso de nacimiento, lo que les confiere un sonido congestionado, similar al de un resfriado, pero es completamente normal. Otros sonidos y patrones de respiración normales incluyen:
- Chirridos
- Gruñidos (que pueden indicar fluidos o moco residual del nacimiento y ayudan a obtener suficiente oxígeno)
- Sonidos ásperos o congestionados
- Ronquidos
La respiración ruidosa persistente más allá de las primeras semanas suele ser el resultado de la inmadurez de las vías respiratorias del bebé. Los recién nacidos tienen una anatomía suave y 'flácida', lo que hace que sus sonidos de respiración sean más evidentes. A medida que los bebés maduran, su respiración tiende a regularizarse y volverse más silenciosa.
Sibilancia
Otros Sonidos Respiratorios a los que Prestar Atención
Además de los sonidos típicos, es importante estar atento a otros patrones:
- Sibilancias: Un sonido silbante agudo durante la exhalación. Puede indicar una infección viral o asma y requiere atención médica inmediata.
- Tos perruna: Una tos áspera y ronca, a menudo signo de enfermedades como el crup. Requiere atención médica inmediata.
- Estridor: Un sonido áspero y distintivo durante la inhalación, comúnmente asociado con infecciones bacterianas graves o la inhalación de un objeto extraño. Si se acompaña de tos perruna, puede indicar crup.
Señales de Alarma en la Respiración del Recién Nacido
Cualquier cambio en la frecuencia o en el patrón respiratorio del bebé, el uso de músculos accesorios para respirar, o cambios de color pueden indicar insuficiencia respiratoria y requieren atención médica inmediata. Si la respiración del recién nacido se vuelve más pronunciada, es posible que tenga laringomalacia, un defecto congénito en la laringe.
Signos Anormales de Respiración
- Respiración rápida o irregular: Más de 60 respiraciones por minuto que persisten cuando el bebé está tranquilo. Una respiración que se detiene durante más de 20 segundos (apnea) es un problema grave.
- Respiración rápida con músculos accesorios: Se observa una caja torácica visible debajo de la piel, retracciones (el tórax se retrae hacia las costillas, debajo del esternón o por encima de la clavícula), movimiento de balancín rápido del abdomen, o ensanchamiento de las fosas nasales con cada respiración. Este patrón requiere atención de emergencia inmediata.
- Respiración lenta: Puede ocurrir en bebés con problemas metabólicos, exposiciones tóxicas, problemas neurológicos o fatiga respiratoria prolongada, acompañada de letargo. Es un signo de emergencia.
- Pausas prolongadas en la respiración: Pausas de 20 segundos o más son una emergencia y pueden indicar infección respiratoria, problemas cardíacos o condiciones neurológicas.
- Cianosis: Coloración azul o morada de la piel debido a la falta de oxígeno en el torrente sanguíneo. Requiere atención médica inmediata, excepto si solo las manos o los pies se ponen azules (acrocianosis), lo cual es normal.
- Aleteo nasal: Las fosas nasales se ensanchan más de lo normal para intentar captar aire.
- Quejidos: Sonido emitido por un bebé con dificultad para respirar, intentando mantener el aire en los pulmones.
- Tos o atragantamiento persistentes: Pueden indicar un problema respiratorio o digestivo.
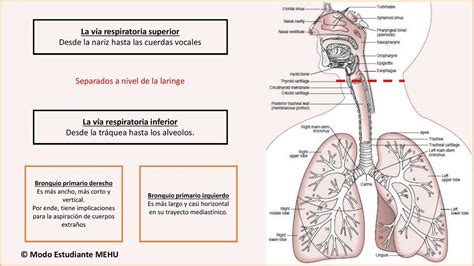
Es fundamental que la enfermera que inicia su trabajo en una Unidad de Cuidados Intensivos Neonatales (UCIN) conozca de antemano el patrón respiratorio de un recién nacido, ya que difiere del lactante o del adulto. La escala de Silverman es una herramienta muy utilizada en las UCINs para valorar la gravedad de afectaciones respiratorias, específicamente el síndrome de distrés respiratorio, muy frecuente en prematuros y grandes prematuros.
Soporte Respiratorio en Recién Nacidos Prematuros
El avance tecnológico ha permitido un notable progreso en el diagnóstico y tratamiento del recién nacido que precisa soporte respiratorio, contribuyendo al aumento de su supervivencia, sobre todo en los prematuros. Actualmente, el tipo de soporte respiratorio es amplio, extendiéndose el uso de la ventilación no invasiva y la ventilación sincronizada con el paciente.
Peculiaridades del Recién Nacido Prematuro
El recién nacido prematuro tiene una vía aérea más corta, menos ramificada y más fácil de distender y colapsar. Presenta una distensibilidad de la pared torácica mayor, pero una distensibilidad pulmonar menor debido a la inmadurez del sistema surfactante pulmonar. La inmadurez de los sistemas enzimáticos antioxidantes y del equilibrio reparador/crecimiento favorece que la ventilación mecánica induzca daño pulmonar, con inflamación y una peor reparación, factores implicados en el desarrollo de la displasia broncopulmonar (DBP).
Además, la hiperoxia o las oscilaciones bruscas de la presión arterial de oxígeno (PaO2) aumentan el riesgo de retinopatía del recién nacido prematuro, y la hiperventilación con hipocapnia disminuye el flujo cerebral, lo que está implicado en la etiología de la leucomalacia periventricular (LPV). Estos hechos han impulsado el desarrollo de estrategias como la ventilación "suave" o mínimamente agresiva, la hipercapnia permisiva, la indicación estricta de ventilación mecánica y extubación temprana, o el empleo de ventilación no invasiva o presión de distensión continua nasal.
Ventilación Mecánica Convencional (VMC)
La ventilación mecánica se define como las técnicas que introducen de forma artificial, a través de un tubo en la tráquea, un volumen de gas al pulmón mayor del espacio muerto anatómico a una frecuencia menor de 150 ciclos por minuto en modos de VMC, o menor del espacio muerto anatómico a frecuencias elevadas en la ventilación de alta frecuencia (VAF).
Antes del desarrollo de los respiradores actuales, la VMC se realizaba con dispositivos de flujo continuo, ciclados por tiempo y limitados por presión. Los nuevos modelos detectan el esfuerzo inspiratorio del paciente, sincronizándolo con el ciclo del respirador, miden flujos y volúmenes (volumen corriente [Vt], volumen minuto [Vm]) y calculan en tiempo real datos de mecánica respiratoria como la distensibilidad (Cl) y la resistencia.
Parámetros de la Asistencia Respiratoria Invasiva
Los parámetros controlados habitualmente incluyen:
- Frecuencia Respiratoria (FR): Influye en el volumen minuto (Vm) y en la eliminación de CO2. En prematuros se ajusta entre 40-60 rpm.
- Tiempos inspiratorios (Ti) y espiratorios (Te): Determinados por las constantes de tiempo pulmonar. En prematuros puede ser suficiente entre 0,25 y 0,35 s. Se aconseja una relación inspiración:espiración de 1:2 a 1:5.
- Presión inspiratoria pico (PIP): Influye en la oxigenación y ventilación. Se emplea la menor PIP necesaria para obtener un Vt entre 4-6 ml/kg.
- Presión de distensión continua al final de la espiración (PEEP): Evita el colapso alveolar y mejora la oxigenación. Se recomienda entre 4-6 cmH2O.
- Presión media en la vía aérea (MAP): Mantiene el volumen pulmonar y mejora la oxigenación.
- Flujo: Entre 6 y 10 l/min según el peso.
- Concentración de oxígeno inspirado (FiO2): Incrementa la presión alveolar de oxígeno.
Estrategias Ventilatorias Sincronizadas
Los modos de ventilación sincronizada se caracterizan porque el ventilador inicia respiraciones mecánicas en respuesta al esfuerzo respiratorio del paciente. La clave reside en sensores que capten el inicio del esfuerzo inspiratorio del paciente y provoquen una respuesta inmediata del ventilador. Los cambios de flujo en la vía aérea son los más eficaces.
Ventilación Mandatoria Intermitente Sincronizada (SIMV)
El ventilador asiste sincronizadamente un número fijo de ciclos por minuto. Si la frecuencia del paciente es superior, se intercalarán respiraciones espontáneas y asistidas. Puede haber asincronía espiratoria si el Ti del paciente es más corto que el programado.
Ventilación Asistida/Controlada (A/C)
En esta modalidad, todos los esfuerzos inspiratorios del paciente son asistidos por el ventilador; si el paciente no los tiene, el ventilador garantiza un número de respiraciones programadas. La A/C se ha mostrado más eficaz que la SIMV en la fase de destete, acortando la duración de la ventilación mecánica.
Ventilación con Presión de Soporte (PSV)
Es una forma de ventilación ciclada por flujo y limitada por presión, donde el inicio y la duración de la fase inspiratoria están controlados por el paciente. Reconoce el inicio de la inspiración, aumenta la presión y cesa la fase de presión inspiratoria cuando el flujo entregado disminuye a un porcentaje determinado. La PSV ha demostrado menor tasa de asincronismo y tiempo en el destete.
Ventilación con Volumen Ajustado o Controlado
Estas modalidades buscan evitar la excesiva insuflación pulmonar manteniendo un volumen pulmonar y Vt estable. La más utilizada es el volumen garantizado.
Volumen Garantizado (VG)
Es un modo de ventilación de flujo constante, limitado por presión y ciclado por tiempo en el que se entrega un volumen corriente (Vc) preseleccionado. La presión aumenta o disminuye para alcanzar este Vc, evitando volúmenes altos. Tiende a mantener un Vt más estable, previniendo la sobredistensión, el volutrauma, la hipoventilación y el atelectrauma. Los estudios sugieren valores entre 4-6 ml/kg. Si las pérdidas alrededor del tubo endotraqueal son superiores al 30-40%, no se recomienda usar VG.
Otras Estrategias Respiratorias
- Ventilación de Alta Frecuencia (VAF): Emplea Vt pequeños (inferiores al espacio muerto anatómico) a una frecuencia suprafisiológica (> 180 cpm), manteniendo un volumen pulmonar constante y disminuyendo los efectos del volutrauma/barotrauma.
- Ventilación Proporcional Asistida: La presión aplicada se autocontrola para cada respiración espontánea, con el paciente controlando la frecuencia, tiempo y tasa de inflación.
- Ventilación Controlada por Volumen Minuto o Mandataria Minuto: Modifica la frecuencia respiratoria en relación con el esfuerzo respiratorio.
Reanimación del Recién Nacido Prematuro
En la reanimación de recién nacidos prematuros, especialmente aquellos con edad gestacional inferior a 28 semanas, es crucial mantener la temperatura cubriéndolos hasta el cuello con una bolsa o sábana de plástico, sin secarles, inmediatamente después del nacimiento. Se deben usar paños preferiblemente calientes. La fuente de oxígeno es vital, ya que los neonatos nacidos sanos pueden tardar más de 10 minutos en alcanzar una saturación de más del 90%.
Pasos Iniciales en la Reanimación
- Evitar la pérdida de calor y limpiar secreciones.
- Pinzar el cordón umbilical a una distancia aproximada de 3-4 cm de la base y cortar entre pinzas estériles.
- Colocar al recién nacido en decúbito supino con la cabeza en posición neutra en un ambiente cálido.
- Aspirar secreciones, primero la boca y luego la nariz, con presión negativa no superior a 20 cm de H2O.
- Monitorear la frecuencia cardíaca (FC).
- Administrar oxígeno adicional usando pulsioximetría, conectando la sonda a la extremidad superior derecha. En prematuros, es mejor comenzar con oxígeno al 21-30%.
- Si el niño presenta respiración ineficaz-apnea o si la FC es menor de 100 lpm, ventilar con bolsa de resucitación conectada a reservorio y O2 a 5-10 l/min, humidificado y caliente. Utilizar la bolsa autoinflable de 250 ml en prematuros. Realizar las primeras 5 insuflaciones pulmonares durante 2-3 segundos, pudiendo requerir una presión de hasta 30-40 cm de H2O. Continuar a un ritmo de unas 30 rpm.
- Si la FC es mayor de 60 lpm, suspender el masaje y continuar con insuflaciones.
- Controlar la temperatura (media necesaria de 35º C durante los primeros diez días de vida).
- Monitorizar la pulsioximetría (evitar SatO2 > 95%).
- Iniciar una infusión de glucosa intravenosa (SG 5%) para evitar la hipoglucemia.
tags: #frecuencia #respiratoria #neonato #prematuro