La fecundación in vitro (FIV) es una técnica avanzada de reproducción asistida que permite la fertilización de los óvulos por los espermatozoides fuera del cuerpo de la mujer. El proceso se inicia con una consulta inicial detallada para comprender la situación particular de cada pareja y diseñar un tratamiento FIV totalmente individualizado.
El propósito fundamental de esta primera etapa es determinar el origen de la esterilidad en la pareja y, a partir de ahí, diseñar el tratamiento FIV más adecuado. En la mujer, se realizan exploraciones que abarcan el cérvix, el endometrio, la posible presencia de alteraciones en las trompas de Falopio y el patrón de los ciclos menstruales. El objetivo final es confirmar que la fecundación in vitro (FIV) es el procedimiento de elección para tratar el problema de esterilidad y asegurar que la pareja se encuentra física y psicológicamente preparada para iniciar el tratamiento.
Esta primera cita, aunque voluntaria, se ha protocolarizado como parte esencial de todo ciclo de reproducción asistida. Se ofrece sin gasto añadido para facilitar y apoyar al paciente en el camino que inicia.
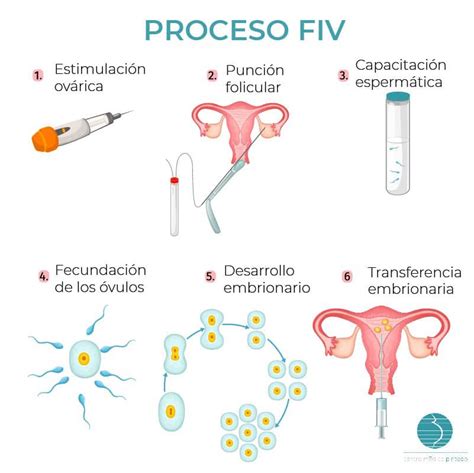
El proceso de la Fecundación in Vitro
El proceso completo de la FIV, desde la estimulación ovárica hasta la transferencia embrionaria, suele durar entre 8 y 12 días, aunque la duración exacta puede variar según los casos.
Estimulación Ovárica
La estimulación ovárica es una fase clave para el éxito futuro del tratamiento. El objetivo es conseguir el mayor número posible de ovocitos, priorizando siempre su calidad. Para ello, se realiza un seguimiento periódico de la evolución mediante controles ecográficos. Durante este seguimiento, se diseña la dosis hormonal más adecuada para optimizar la calidad de los ovocitos.
La estimulación ovárica suele durar entre 8 y 14 días, dependiendo de la respuesta individual de cada mujer a la medicación. Se utilizan medicamentos hormonales, principalmente gonadotropinas, que imitan las hormonas naturales que regulan el ciclo menstrual, pero en dosis más elevadas para inducir el desarrollo de varios folículos simultáneamente. Cada folículo contiene un óvulo.
Para determinar el momento óptimo para la recuperación de los óvulos, el especialista utiliza ecografías transvaginales para medir el tamaño de los folículos (un folículo se considera maduro cuando alcanza aproximadamente 18-20 mm) y analiza los niveles de estradiol en sangre. Cuando los folículos están maduros, se programa la inyección de hCG para desencadenar la ovulación y, posteriormente, la punción ovárica.
Punción Ovárica
Una vez que los ovocitos están maduros y han alcanzado el momento óptimo, se proceden a su recogida mediante ecografía vaginal. Este procedimiento se realiza bajo anestesia local y sedación suave, lo que garantiza que sea totalmente indoloro. La punción ovárica es un procedimiento relativamente rápido, que dura entre 20 y 30 minutos.
Después de la sedación, se recomienda no realizar ejercicio físico intenso y evitar viajar en las 24 horas siguientes, pero en general, la paciente puede continuar con su vida normal.
Fecundación en el Laboratorio
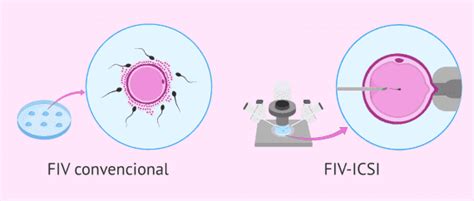
El resultado de la fecundación se observa aproximadamente unas 18 horas después de la punción. En el laboratorio, existen dos técnicas principales para la fecundación:
- FIV Convencional: Los óvulos y los espermatozoides se colocan juntos en una placa de cultivo. Los espermatozoides intentan fertilizar el óvulo de forma natural. Se emplea cuando óvulos y espermatozoides son de buena calidad.
- ICSI (Inyección Intracitoplasmática de Espermatozoides): Se selecciona un solo espermatozoide y se inyecta directamente en el citoplasma del óvulo. Esta técnica supuso una revolución en las técnicas de reproducción asistida, ya que resuelve la mayoría de los problemas de esterilidad de causa masculina, como bajo número, morfología o motilidad alterada de los espermatozoides.
El ICSI se realiza bajo microscopio, empleando equipos de micro-manipulación. La selección del espermatozoide puede complementarse con métodos como MACS, IMSI o PICSI.
Desarrollo Embrionario
Después de su fecundación, los embriones inician su desarrollo en incubadoras con un medio de cultivo que les proporciona los nutrientes necesarios para su crecimiento. Es importante tener en cuenta que no todos los ovocitos se fecundarán y no todos darán lugar a embriones viables; habrá embriones de buena y mala calidad, y algunos podrán bloquearse en su desarrollo.
El personal de laboratorio vigilará el crecimiento de los embriones, que se convierten en embriones en división celular activa. Las parejas con riesgo de transmitir trastornos genéticos pueden optar por el diagnóstico genético preimplantatorio (PGD). Los embriones se cultivan generalmente entre 3 y 5 días.
Preparación Endometrial y Transferencia Embrionaria
Para que un embrión pueda implantarse con éxito, el endometrio (la capa interna del útero) debe estar receptivo. La preparación endometrial busca crear un entorno uterino óptimo, lo cual se consigue mediante la administración de hormonas que simulan el ciclo natural del cuerpo. Esto puede hacerse en un ciclo natural (monitoreando la ovulación) o en un ciclo controlado (con protocolo hormonal).
Alcanzada la etapa de blastocisto, se realiza la transferencia embrionaria. Este es un punto esencial del tratamiento. Consiste en alojar el embrión en el útero materno bajo control ecográfico abdominal. El procedimiento es indoloro y dura unos 10-15 minutos.
Si se han transferido dos embriones, existe la posibilidad de una gestación gemelar bicorial biamniótica (mellizos). Si la gestación gemelar procede de la división de un embrión, pueden ser monocoriales (compartiendo placenta).
Los embriones que no se transfieren y se desean conservar se someten a vitrificación (congelación) para su custodia en tanques criogénicos, garantizando su seguridad y protección.
La Cuarta Semana de Embarazo
La cuarta semana de embarazo se corresponde con la cuarta y última semana del ciclo menstrual antes de la bajada de la menstruación. Es importante recordar que las semanas de embarazo se cuentan desde la fecha de la última regla (FUR), por lo que en la cuarta semana de embarazo, el embrión tiene realmente solo dos semanas desde su concepción.
Implantación Embrionaria
En la cuarta semana de embarazo, el embrión llega al útero materno en estado de blastocisto. Este blastocisto presenta dos estructuras diferenciadas: la masa celular interna (MCI), de la cual se desarrollará el bebé, y el trofoblasto, que dará origen a la placenta.
Tras unos días en la cavidad uterina, el embrión debe implantar en el endometrio para que tenga lugar un embarazo evolutivo. La implantación embrionaria es un proceso complejo de adhesión del embrión al endometrio, que le permitirá recibir el oxígeno y los nutrientes necesarios para su desarrollo.
Formación de la Placenta
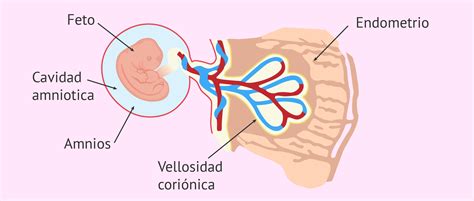
La placenta es el órgano que conecta al bebé con la madre y se encarga de su nutrición durante el embarazo. Su formación se inicia con la implantación embrionaria y culmina en el cuarto mes de gestación. El trofoblasto del blastocisto se diferencia en el sincitiotrofoblasto (capa externa), que erosiona los capilares maternos, y el citotrofoblasto (capa interna), que prolifera y forma las vellosidades coriónicas primarias. Todo este proceso lleva al desarrollo de los vasos sanguíneos y a un aumento del volumen sanguíneo materno para afrontar la demanda fetal de oxígeno. El fragmento de fijación del embrión al endometrio se convertirá en el cordón umbilical.
El Embrión y la Cavidad Amniótica
Antes de la implantación, el blastocisto se desprende de la zona pelúcida (eclosión), lo que facilita su adhesión e invasión del endometrio. Una vez implantado, el embrión mide aproximadamente 1 mm y comienza a formarse la cavidad amniótica, un saco lleno de líquido amniótico que protegerá al embrión, mantendrá una temperatura adecuada, permitirá su crecimiento simétrico, su movimiento libre y favorecerá el desarrollo pulmonar.
También se forma el saco vitelino, un anexo embrionario que nutre al feto antes de la formación completa de la placenta. El saco vitelino suele desaparecer al final del primer trimestre.
Síntomas en la Madre
El principal síntoma que la mujer puede experimentar durante la cuarta semana de embarazo es el sangrado de implantación: un manchado marrón o ligero sangrado producido por la rotura de pequeñas venas en el endometrio al unirse el embrión. Es importante diferenciarlo de la menstruación.
Aunque muchas mujeres no sienten síntomas en esta etapa, algunos signos y síntomas que pueden aparecer, y que a veces se confunden con los premenstruales, incluyen:
- Mayor cansancio o sueño.
- Retención de líquidos.
- Muchas ganas de orinar.
- Dolores en el bajo vientre.
- Tensión en el pecho.
- Cambios olfativos y en algunos sabores.
- Primeras náuseas matutinas.
El Test de Embarazo
Al final de la cuarta semana de gestación, suele ocurrir el retraso menstrual, lo que lleva a la sospecha de embarazo. En este momento, es adecuado realizar un test de embarazo. Los test caseros miden la hormona beta-hCG (gonadotropina coriónica humana) en la orina. Es posible que un test realizado antes del retraso menstrual dé un falso negativo.
Las mujeres que se someten a tratamientos de fertilidad como la FIV suelen realizarse una prueba de embarazo en sangre, que es más sensible y fiable, pudiendo ser cuantitativa para conocer el valor exacto de la beta-hCG.
Los valores beta (ß-hCG) son clave en la FIV. Un valor positivo se considera superior a 5 mIU/ml, y se recomienda la primera determinación unas dos semanas después de la punción ovárica. Valores inferiores a 50 mIU/ml pueden indicar una gestación no evolutiva. La gestación bioquímica se confirma mediante test en sangre, ya que ecográficamente solo se puede confirmar la gestación a partir de la semana 7, al poder detectar el ritmo cardíaco fetal.

Recomendaciones en la Semana 4 de Embarazo
Al descubrir el embarazo, es fundamental adaptar los hábitos y la rutina diaria. Algunas recomendaciones importantes incluyen:
- Tomar ácido fólico: Ayuda a prevenir defectos congénitos en el cerebro y la médula espinal del bebé. Se aconseja un suplemento diario de 400 mg.
- Aumentar el consumo de lácteos: Aportan el calcio necesario para el desarrollo del sistema nervioso y muscular del bebé.
- Amoldar el ejercicio físico: Reducir la intensidad o comenzar con actividad física suave para mejorar el tono muscular, la fuerza y la resistencia.
- Consumir alimentos ricos en fibra: Verduras, frutas y hortalizas. También carne y pescado que aporten hierro y ácidos omega-3.
- Evitar sustancias perjudiciales: Cafeína, tabaco, alcohol u otras drogas.
Es aconsejable contactar con el ginecólogo para concertar una primera cita y realizar una ecografía. La primera ecografía tras un resultado positivo en FIV suele realizarse entre la semana 6 y 8 de gestación, calculando desde la última regla.
Consideraciones Adicionales en Embarazos Obtenidos por FIV
La Fecundación in Vitro es un procedimiento sumamente versátil. Los óvulos empleados pueden provenir de la misma paciente o de una donante (Ovodonación), y el semen puede ser de la pareja o de un donante. La técnica ha hecho posible la gestación a mujeres sin pareja o con pareja del mismo sexo (ROPA).
En general, la mujer puede reanudar su actividad al día siguiente de la extracción de óvulos o transferencia. Sin embargo, la FIV tiene un bajo riesgo de complicaciones, como el síndrome de hiperestimulación ovárica o el riesgo de embarazo múltiple.
Los tratamientos específicos pautados por el especialista en reproducción suelen mantenerse en estas primeras semanas. Si la transferencia fue de embriones en fresco, el tratamiento principal suele ser la progesterona, generalmente vaginal, hasta aproximadamente la semana 12 de gestación. Si la transferencia fue de embriones vitrificados, se continuará con estrógenos y progesterona.
En algunas pacientes, pueden indicarse tratamientos adicionales como el ácido acetilsalicílico y la heparina de bajo peso molecular, especialmente en casos de fallos repetidos de implantación o abortos de repetición.
La primera ecografía confirmará el número de sacos gestacionales y embriones, indicando si se trata de una gestación única o gemelar. Es habitual realizar una segunda ecografía entre la semana séptima y octava antes de remitir al obstetra para continuar el control del embarazo.
En gestantes embarazadas dentro de campañas de vacunación, se recomienda la administración de la vacuna de la gripe por ser consideradas población de riesgo.
Para mujeres con factores de riesgo para la diabetes gestacional (edad avanzada, antecedentes familiares, sobrepeso), se puede indicar la prueba de cribado O´Sullivan en el primer trimestre. También se evalúa el riesgo de preeclampsia, pudiendo pautarse ácido acetilsalicílico a bajas dosis.
El cribado de cromosomopatías (triple screening) se realiza alrededor de la semana 12. En gestaciones obtenidas con donación de ovocitos, se tiene en cuenta la edad de la donante para el cálculo de este riesgo.
En caso de gestaciones gemelares, la periodicidad de las ecografías se determinará individualmente, siendo más frecuentes en gestaciones monocoriales.
Si el cribado resulta de alto riesgo, el obstetra explicará las opciones de diagnóstico como la biopsia corial o la amniocentesis.
La principal diferencia entre un embarazo natural y uno logrado mediante FIV es la datación precisa del inicio de la gestación en este último caso.
La FIV es una tecnología de reproducción asistida (ART) que implica la unión del óvulo y el espermatozoide en un laboratorio. Los cinco pasos básicos son: estimulación, retiro del óvulo, inseminación y fecundación, cultivo del embrión y transferencia del embrión.
Los riesgos asociados a la FIV incluyen el síndrome de hiperestimulación ovárica, reacciones a la anestesia, sangrado, infección, embarazos múltiples y, aunque no está claramente establecido, un posible mayor riesgo de prematuridad y bajo peso al nacer. La FIV es un tratamiento costoso, y la cobertura del seguro varía.
Las tasas de éxito de la FIV varían significativamente y dependen de factores como la edad de la madre, nacimientos vivos previos y el número de embriones transferidos. Las clínicas recomiendan la transferencia de un solo embrión para reducir el riesgo de complicaciones asociadas a embarazos múltiples.
Los embriones no transferidos pueden congelarse para ciclos posteriores (ciclo de transferencia de embriones congelados - FET).