La Fecundación In Vitro (FIV) y la técnica de FIV ICSI (Inyección Intracitoplasmática de Espermatozoides) son pilares fundamentales en el tratamiento de la infertilidad masculina, ofreciendo un alto porcentaje de éxito. En la fecundación in vitro convencional, los óvulos y los espermatozoides previamente tratados se colocan juntos en un medio de cultivo, permitiendo que la fecundación ocurra de forma espontánea, similar a lo que sucede en las trompas de Falopio.
Esta técnica, ampliamente utilizada en tratamientos de FIV, destaca por su gran capacidad para lograr la fecundación. El proceso se lleva a cabo bajo un microscopio invertido, equipado con micromanipuladores de última generación que, mediante micropipetas, permiten realizar movimientos de alta precisión. La embrióloga es la responsable de seleccionar cuidadosamente los espermatozoides con la mejor morfología y movilidad para introducir cada uno en un óvulo maduro. Una vez seleccionado el espermatozoide, se utiliza una micropipeta llamada Holding para sujetar el óvulo, mientras que otra micropipeta introduce el espermatozoide en su interior.
Tras la introducción de un espermatozoide en cada óvulo, se espera un periodo de observación para confirmar que la fecundación se ha producido correctamente. Ambas técnicas, FIV convencional y FIV ICSI, comparten el mismo objetivo: la fecundación del óvulo para su posterior desarrollo en un embrión. Si bien el proceso para alcanzar este fin difiere, al igual que los requisitos para optar por una u otra técnica, el resultado final es el mismo.

Tratamiento de la Muestra de Semen y Selección Espermática
En cualquier técnica de Fecundación In Vitro, la muestra de semen se somete a un proceso de lavado y selección espermática, que puede incluir métodos como los Gradientes de Densidad o Swim-Up. Adicionalmente, en el laboratorio de reproducción asistida, se realiza una selección de espermatozoides basándose en su morfología.
Instituciones como el Instituto Avantia de Fertilidad emplean técnicas adicionales para una selección exhaustiva de los espermatozoides. Una de ellas es la IMSI (Inyección Intracitoplasmática de Espermatozoides Morfológicamente Seleccionados), que utiliza un microscopio con un aumento superior. Esto permite descartar espermatozoides con vacuolas u otras alteraciones mínimas no visibles con un microscopio estándar.
Otra técnica aplicada en el Instituto Avantia de Fertilidad para el tratamiento de semen en pacientes con índice de fragmentación espermática alterado, abortos de repetición, fallo de implantación o mala calidad embrionaria es la PICSI (Inyección Intracitoplasmática de Espermatozoides con Selección de Madurez)."
Motilidad Espermática: Definición y Evaluación
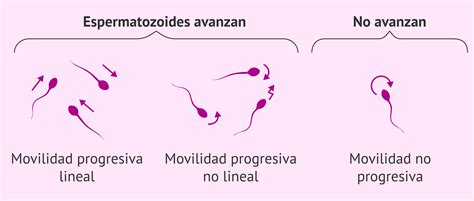
La motilidad espermática se define como la capacidad de los espermatozoides para moverse de manera rápida y en línea recta. Es natural que en una muestra de semen existan espermatozoides con movimiento más lento; sin embargo, si la mayoría presenta lentitud o movimiento inadecuado, se habla de baja motilidad espermática.
Es importante diferenciar la motilidad espermática del conteo de espermatozoides, aunque ambos parámetros están íntimamente relacionados y un bajo número de espermatozoides en el semen también puede afectar negativamente la fertilidad. En casos de problemas de fertilidad, es crucial identificar todos los factores involucrados mediante un estudio de fertilidad masculina realizado por especialistas.
El seminograma es la prueba estándar para evaluar la motilidad espermática y otros parámetros del semen. El análisis de la muestra eyaculada en un laboratorio permite determinar si el comportamiento de los espermatozoides es normal o si existen anomalías, incluyendo su movimiento, dirección, pH y volumen del semen. Las alteraciones en la motilidad, forma o en otros parámetros analizados pueden indicar la incapacidad de los espermatozoides para fecundar el óvulo.
Para que los espermatozoides puedan atravesar el moco cervical, la Organización Mundial de la Salud (OMS) establece que deben tener una motilidad espermática progresiva mínima de unos 25 micrómetros por segundo. Los hombres con una motilidad superior al 45% y un número normal de espermatozoides generalmente no presentan problemas de fertilidad.
Factores que Afectan la Motilidad Espermática y Estilo de Vida
Existen factores prevenibles o corregibles que pueden influir en la baja motilidad espermática. Estudios sugieren que dietas ricas en carnes procesadas o grasas trans pueden afectar negativamente el conteo espermático. Se recomienda incrementar el consumo de pescado azul, frutas y verduras frescas, así como cereales integrales y frutos secos, por su aporte de omega-3, vitaminas y antioxidantes.
Fumar es perjudicial para la fertilidad masculina, no solo por la disminución en la calidad de la muestra de semen, sino también por las alteraciones en el ADN de los espermatozoides.
Técnicas de Reproducción Asistida para la Infertilidad Masculina
La inseminación artificial conyugal es un tratamiento adecuado para hombres con oligospermia leve y motilidad ligeramente disminuida, y puede ser un paso previo a la FIV. Consiste en depositar el semen en el útero de la mujer, cerca de la zona de concepción, mediante un tubo flexible.
La Fecundación In Vitro con semen de la pareja es el tratamiento más indicado cuando los parámetros del seminograma están muy alterados, ofreciendo la mayor tasa de éxito. En caso de dudas sobre fertilidad, se recomienda consultar a especialistas.
Las técnicas de reproducción asistida han experimentado mejoras continuas desde el nacimiento del primer bebé en probeta en 1976. Si bien la mejora de los resultados se ha estancado en los últimos años, se ha avanzado en la capacidad predictiva y en el estudio de los embriones obtenidos en ciclos de FIV, aunque sin un aumento sustancial en las tasas de embarazo.
Espermatozoides Inmóviles y su Viabilidad en FIV
Un escenario particular se presenta en varones con espermatozoides totalmente inmóviles (astenozoospermia severa) o aquellos obtenidos mediante biopsia testicular, donde la movilidad espermática es prácticamente nula. En estos casos, la distinción entre espermatozoides viables y muertos se complica, incrementando el riesgo de fallo total de fecundación.
La OMS establece que la evaluación de la motilidad espermática debe realizarse lo más pronto posible tras la licuefacción de la muestra, preferiblemente a los 30 minutos y no más de una hora después de la eyaculación. El análisis puede ser manual, utilizando cámaras de recuento como la Mackler, o automático, mediante programas especializados como ISAS.
La astenozoospermia grave se diagnostica cuando la movilidad espermática es nula o muy reducida, considerándose grave si el número de espermatozoides inmóviles es igual o superior al 75-80%.
¿Conoces la técnica MACS que permite seleccionar espermatozoides en reproducción asistida?
Nuevas Esperanzas: Técnicas para Espermatozoides Inmóviles en Biopsia Testicular
La pregunta "¿Si los espermatozoides de la biopsia no se mueven, aún podemos ser padres?" resuena en muchas parejas. El diagnóstico de azoospermia (ausencia de espermatozoides en el semen) puede sentirse como un obstáculo insuperable para la paternidad. Sin embargo, la ciencia avanza y ofrece alternativas.
La obtención de espermatozoides mediante biopsia testicular puede realizarse durante el ciclo de FIV o previamente, congelando la muestra. Aunque los espermatozoides encontrados no se muevan, no significa que estén inviables. En el laboratorio, los embriólogos disponen de herramientas para evaluar su viabilidad más allá de lo observable a simple vista.
Se han perfeccionado técnicas para confirmar la viabilidad de espermatozoides inmóviles. Una de ellas consiste en aplicar sustancias que, en algunos casos, les devuelven el movimiento. Otra técnica, la estimulación con láser, evalúa si el espermatozoide responde a un estímulo lumínico moviendo levemente su cola.
Estudios recientes demuestran que, con estas estrategias, las probabilidades de fecundación y embarazo se aproximan a las obtenidas con espermatozoides móviles. La inmovilidad en una biopsia testicular no implica el fin del proyecto reproductivo; la ciencia ofrece alternativas con probabilidades de éxito, aunque potencialmente menores, pero significativas. Los datos disponibles sobre embarazos y la salud de los recién nacidos son alentadores.
Un estudio publicado en 2025 en Fertility & Sterility Reports analizó la evidencia sobre el uso de espermatozoides testiculares inmóviles en ICSI. Investigaciones realizadas en Israel compararon la fecundación con espermatozoides móviles, inmóviles que recuperaron movimiento con pentoxifilina, e inmóviles que no cambiaron. Los resultados indicaron que, si bien los móviles tuvieron mejores tasas, los espermatozoides que permanecieron inmóviles también lograron embarazos y nacimientos.
Otro estudio en China exploró la técnica LAISS (Laser Assisted Immotile Sperm Selection), que utiliza un láser fino sobre la cola del espermatozoide para detectar movimiento. Con este método, las tasas de fecundación y embarazo fueron prácticamente iguales entre espermatozoides móviles e inmóviles seleccionados con láser. Estos estudios no solo evaluaron la fecundación, sino también el desarrollo de los embarazos y la salud de los bebés.
La inmovilidad de un espermatozoide no representa el final del camino. Existen métodos para confirmar su viabilidad, y cuando un espermatozoide inmóvil está vivo, puede fecundar un óvulo y dar lugar a un embarazo. Para quienes reciben una biopsia testicular con espermatozoides inmóviles, la existencia de alternativas científicas ofrece un alivio considerable y renueva la esperanza de formar una familia.
tags: #fecundacion #in #vitro #con #espermatozoides #inmoviles