La nutrición enteral es una técnica esencial para proporcionar nutrientes a pacientes que no pueden alimentarse por vía oral. El éxito de esta práctica, especialmente en neonatos, depende en gran medida de la correcta selección de los sistemas de administración, materiales y equipos. La garantía de que las necesidades nutricionales se encuentren cubiertas en las primeras etapas de la vida es crucial para el desarrollo.

Sistemas de Acceso para Nutrición Enteral Neonatal
Existen distintos sistemas de administración de nutrición enteral, adaptados a la capacidad digestiva del paciente y a la duración del tratamiento.
Tipos de Sondas de Nutrición Enteral
- Sonda nasogástrica: Se introduce a través de la nariz y llega hasta el estómago. Son adecuadas para tratamientos de corto plazo (generalmente menos de 4-6 semanas).
- Sonda nasoduodenal y nasoyeyunal: Se introducen a través de la nariz y llegan hasta el duodeno o yeyuno.
- Gastrostomía: Es una cirugía en la que se crea una abertura (estoma) en el estómago para insertar una sonda de alimentación.
- Yeyunostomía: Procedimiento que crea un estoma en el yeyuno.
Materiales de Sondas de Nutrición Enteral y su Duración
La selección del material de la sonda es fundamental, especialmente en neonatos, considerando la duración prevista de la nutrición enteral y los posibles riesgos.
- Sondas de PVC: La duración máxima de este material es de 5 días.
- Sondas de poliuretano (PUR): Están indicadas en recién nacidos de más de 1.500 gramos. Se emplean para nutriciones enterales más cortas, con una duración máxima de 4 semanas, ya que este material, al contacto con el contenido gástrico, puede conllevar riesgos de lesión de la mucosa gástrica. Es importante tener en cuenta las complicaciones asociadas a este material, así como las consecuencias que puede tener en el recién nacido el proceso de cambio.
- Sondas de silicona: Se emplean para nutriciones enterales de larga duración, generalmente, en recién nacidos de menos de 1.500 gramos de peso. Debido a su material, son flexibles, ligeras y no reaccionan en contacto con las secreciones gástricas. Su duración máxima es de 4 semanas.
Medición y Colocación de Sondas
- Método NEMU: Es un modo de determinar la longitud a introducir de la sonda nasogástrica u orogástrica. En recién nacidos, se recomienda, en general, la introducción de las sondas por boca para no aumentar la resistencia de las vías respiratorias superiores o, en el caso de que el bebé requiera de un soporte de ventilación, minimizar los riesgos de escape de presión u oxígeno por un sellado ineficiente.
- Medición de sonda transpilórica: Al determinar la longitud de esta sonda, hay que tener en cuenta el punto en el que se encuentra el primer orificio distal que permite la alimentación. En caso de que este orificio no se encuentre en la punta de la sonda, se deberá añadir a la medición inicial los centímetros que existan entre la punta del dispositivo lastrado y este orificio. Las sondas duodenales con punta lastrada en silicona se utilizan habitualmente para neonatos con problemas de constantes residuos gástricos o reflujo gastroesofágico que afectan a su respiración.
La implementación de protocolos unificados, basados en evidencia científica, optimiza los procesos de elección y colocación de sondas, minimizando complicaciones.
Equipos y Accesorios Esenciales para Nutrición Enteral
Además de las sondas, otros dispositivos son cruciales para una administración segura y eficiente de la nutrición enteral.
- Sondas de nutrición enteral: Dispositivos flexibles que permiten la administración de nutrientes directamente en el estómago o el intestino, según la capacidad digestiva del paciente. Es importante que las sondas sean radiopacas para permitir comprobar, mediante rayos X, que la punta se encuentra en el sitio adecuado.
- Bolsas de administración enteral: Dispositivos para almacenar y administrar fórmulas nutricionales al paciente a través de una sonda. Están disponibles para nutrición enteral por bomba de infusión o por gravedad.
- Jeringas ENFit: Diseñadas para la administración de bolos en nutrición enteral, cumplen con la Norma ISO 80369 para evitar conexiones erróneas con otros sistemas médicos, como dispositivos no enterales, sistemas IV u otras conexiones tipo Luer. Disponibles en capacidades de 1 mL a 60 mL, permiten una dosificación precisa de nutrición y medicamentos.
Los equipos de nutrición enteral tienen que ser exclusivos e incompatibles con conexiones para otros fines. Deben estar adaptados a neonatos, con sistemas pequeños que no dañen la piel y ayuden a precisar la dosis al administrar medicación junto con la nutrición. Los equipos/accesorios empleados para la nutrición enteral continua o intermitente con bomba deben ser cambiados cada 24 horas.
Métodos de Administración de Nutrición Enteral en Neonatos
La forma de administración de los nutrientes debe ser periódica a través del estómago, siendo la nutrición enteral la forma más fisiológica y similar en ritmo a una alimentación oral convencional. No existe un método o sistema de administración de nutrición mejor que otro; la elección dependerá de la estabilidad del recién nacido, su madurez gastrointestinal y el personal disponible.
Modalidades de Administración
- NE intermitente: Consiste en la administración de los nutrientes de forma periódica a través del estómago. Puede administrarse con jeringa, gravedad o bomba, habitualmente, durante 15 a 45 minutos. Está indicada en alimentación gástrica y tolerada, en pacientes no críticos y sin riesgo de aspiración, y en nutrición domiciliaria siempre que sea posible. Para suministrar la solución a través de este método es necesario asegurar que el recién nacido se encuentra estable y presenta un vaciamiento gástrico adecuado, así como un bajo riesgo de aspiración.
- NE continua: Consiste en administrar la fórmula a un ritmo continuo, sin interrupción a lo largo de todo el día. Esta técnica condiciona poco residuo gástrico y permite un balance energético más eficiente que la NE intermitente. Este tipo de administración de pequeños volúmenes está recomendada en aquellos pacientes con la sonda ubicada en el intestino o en el estómago en situación crítica. Este sistema de nutrición mejora la tolerancia y permite reducir las complicaciones relacionadas con los altos volúmenes de alimentación. En muchos servicios, la mayoría de las nutriciones enterales fraccionadas se administran con bomba por falta de personal.
- NE cíclica: Se trata de un método de administración continua, pero en períodos inferiores a las 24 horas (8-12 horas), habitualmente en horario nocturno. Facilita la nutrición oral a demanda diurna y una suplementación nocturna.
Técnicas de Suministro
- Bolos: La sustancia se suministra en un intervalo menor a treinta minutos, empleando una jeringa que derivará la fórmula nutricional a la sonda implantada. En pacientes neonatales en UCIN, sobre todo prematuros muy inmaduros, la administración fraccionada debe ser suficientemente lenta (20-30 min), lo que limita la administración por gravedad si no la hacen los padres.
- Gravedad por goteo convencional: Se suministra la fórmula mediante la conexión de una sonda a una bolsa o contenedor regulado por una rosca. La infusión se da durante un tiempo de 45-60 minutos en diferentes tomas repartidas a lo largo del día. Este método permite un mayor control en la administración, es mejor tolerada por el paciente y más fácil para el personal de enfermería. En el caso de administrar mediante gravedad la nutrición de forma continua, la velocidad se controla por un mecanismo que disminuye el calibre de la vía al aumentar la resistencia al flujo.
- Bomba de infusión: Se emplea tanto para la administración de alimentación de forma intermitente como continua. El empleo de bombas de jeringa para la administración de nutrición enteral ayuda a mejorar la precisión de la fórmula a infundir. La técnica es similar a la de gravedad por goteo convencional, pero mejora el control de la velocidad de infusión y se reduce el riesgo de sobredosis en el paciente neonatal.
Consideraciones Nutricionales Específicas en Neonatos Prematuros
El pilar de la alimentación del recién nacido prematuro es la leche materna de su propia madre, debido a sus múltiples beneficios, incluyendo una disminución en la incidencia de enterocolitis necrotizante, riesgo de displasia broncopulmonar y retinopatía de la prematuridad, así como una mejoría en el neurodesarrollo. Los requerimientos nutricionales vienen determinados por su edad gestacional, el peso al nacimiento, días de vida y condición clínica.
Requerimientos Nutricionales en Prematuros (ESPGHAN 2022 para <1.800g)
- Requerimientos hídricos: Se recomienda alcanzar volúmenes entre 150 y 180 ml/kg/día para asegurar una ingesta adecuada de nutrientes (con leche materna fortificada o fórmula de prematuro). El mínimo requerimiento para mantener una correcta homeostasis y evitar compromiso renal es de 135 ml/kg/día.
- Proteínas: Son las principales responsables del crecimiento corporal. Requerimientos recomendados: 3,5-4 g/kg/día.
- Lípidos: Deben aportar entre un 45-55% de la ingesta energética. Requerimientos recomendados: 4,8-8,2 g/kg/día. Los requerimientos de ácidos grasos esenciales poliinsaturados (PUFAs), como el ácido araquidónico (ARA) y ácido decosahexaenoico (DHA), se han incrementado en las últimas recomendaciones debido a su papel crucial en el desarrollo de la retina y el sistema nervioso central.
- Hidratos de carbono: Requerimientos recomendados: 11-15 g/kg/día, contribuyendo al 40-50% de la ingesta calórica no proteica. La lactosa es el carbohidrato más frecuente en la leche materna, mientras que la leche de fórmula de prematuro es rica en polímeros de glucosa/lactosa.
Tipos de Alimentación en Prematuros
- Leche Materna (LM): La alimentación de elección. Su composición varía según la mujer, edad gestacional, días de vida del recién nacido y momento de la toma. Contiene abundantes componentes celulares, enzimas, hormonas, inmunoglobulinas, citoquinas y componentes químicos, además de macronutrientes y micronutrientes.
- Contraindicaciones de la LM: Infecciones maternas (HIV positivo en países desarrollados, HTLV-I o HTLV-II positivo, brucelosis sin tratamiento), enfermedades metabólicas del recién nacido (galactosemia y déficit primario congénito de lactasa), y ciertos fármacos.
- Leche Materna de Donante: Recomendada en prematuros <32 SG y/o <1.500 g si no es posible la LM. Reduce el riesgo de enterocolitis necrotizante, intolerancia alimentaria y sepsis. La pasteurización inactiva bacterias y virus, preservando componentes inmunológicos y nutricionales.
- Fórmulas Especiales:
- Fórmula de prematuro: Más rica en proteínas, grasas (con triglicéridos de cadena media), fósforo, calcio y con mayor valor energético (72-80 kcal/100 ml). Indicada en prematuros, especialmente ≤34 SG.
- Fórmulas hidrolizadas: Con proteínas hidrolizadas en bajo o alto grado. Indicadas para alergia a proteínas de leche de vaca (APLV) sin clínica digestiva o para su prevención.
- Fórmulas elementales: Compuestas por L-aminoácidos. La lactosa es sustituida por dextrinomaltosa o polímeros de glucosa, y contienen ácidos grasos esenciales y triglicéridos de cadena media.
Fortificación de la Leche Materna
La leche materna, aunque beneficiosa, no es suficiente para alcanzar los requerimientos metabólicos de los prematuros cuando asumen nutrición enteral total. La fortificación es esencial. La ESPGHAN (2022) recomienda iniciar la fortificación cuando la nutrición enteral alcance los 40-100 ml/kg/día.
- Tipos de fortificantes:
- Multicomponentes: Varios componentes como proteínas, hidratos de carbono, lípidos, calcio, fósforo, vitaminas y, a veces, hierro.
- Unicomponentes: Lípidos, proteínas o carbohidratos. Utilizados como complemento de los anteriores para fortificación individualizada.
- Estrategias de fortificación:
- Estándar: Añadir una cantidad fija de fortificante a la leche humana, sin considerar cambios en su composición.
- Ajustada: Administrar la fortificación estándar y ajustarla según los valores de urea plasmática, aunque esta puede verse influenciada por el estado hídrico y la función renal.
- Personalizada: Basada en el análisis de la LM (requiere analizadores de macronutrientes, que no están disponibles en todas las unidades neonatales).
Extracción y Conservación de Leche Materna - Chile Crece Contigo
Nutrición Enteral Trófica y Progresión
En prematuros menores de 32 SG y/o <1.500 g, coexisten la nutrición parenteral (NPT) y la nutrición enteral. La nutrición enteral trófica (también conocida como nutrición enteral mínima) es la administración de pequeños volúmenes de leche (típicamente entre 12-24 ml/kg/día) en los primeros días después del nacimiento, mientras se administra la NPT. Su objetivo es estimular la motilidad y la secreción hormonal gastrointestinal, permitiendo la maduración del tracto digestivo, mejorando la tolerancia digestiva, disminuyendo los días de nutrición parenteral y asumiendo una nutrición enteral completa más precoz.
La ESPGHAN (2022) recomienda iniciar nutrición enteral trófica de manera precoz, y la SENEO la recomienda si el paciente se encuentra hemodinámicamente estable y con buena perfusión periférica durante, al menos, 6 horas, manteniéndola durante 3-7 días, para luego progresar con la alimentación. No existe evidencia suficiente de que el ascenso lento, en comparación con el ascenso rápido de volúmenes de nutrición enteral en recién nacidos <32 SG y/o <1.500 g, reduzca el riesgo de NEC o mortalidad.
Transición a la Alimentación Oral y Monitorización del Crecimiento
Entre las 32-34 semanas de gestación, los recién nacidos empiezan a desarrollar la coordinación entre la deglución y la respiración, y una succión de transición que evolucionará a una succión madura. Hay señales objetivables que informan sobre el estado madurativo para iniciar la nutrición por boca, como la estabilidad de las constantes, un estado de alerta correcto, el acercamiento de la mano a la boca, la succión del dedo o chupete y la capacidad de mantener una postura de flexión del cuerpo.
Métodos Alternativos de Alimentación
- Técnica dedo-jeringa o finger-feeding: Un método alternativo para administrar la leche y facilitar el desarrollo de la técnica de succión. Estimula y refuerza el reflejo natural de succión y evita el síndrome de la confusión del pezón. Se introduce el dedo (generalmente el meñique) en la boca del recién nacido junto con una jeringa de cono pequeño o cánula.
- Técnica con vaso: La leche se administra a través de un vasito con lengüeta que se coloca en el labio inferior del niño. Estudios recientes demuestran muy buenas tasas de adaptación a la lactancia materna posterior.
- Administración mediante tetina: Otro método que permite la participación de los padres.
La participación de los padres en los procesos de nutrición ayuda a que estos se sientan útiles e importantes en su rol de progenitores y fomenta el vínculo paternofilial.
Monitorización del Crecimiento
Peso, longitud y perímetro craneal (PC) son los ítems obligatorios a valorar. Las curvas de crecimiento postnatal son necesarias para evaluar el estado nutricional.
- Peso: Disminución del 7-10% en los primeros días (nadir en el 3º-4º día), menor en recién nacidos de bajo peso para edad gestacional (4-7%). Luego, una ganancia ponderal de 20-30 g/kg/día en 23-25 SG, disminuyendo a 10 g/kg/día a término.
- Longitud: Indica crecimiento esquelético y tamaño corporal. Se recomienda medir semanalmente.
- Perímetro craneal: Traduce desarrollo neurológico. Se debe medir una vez a la semana.
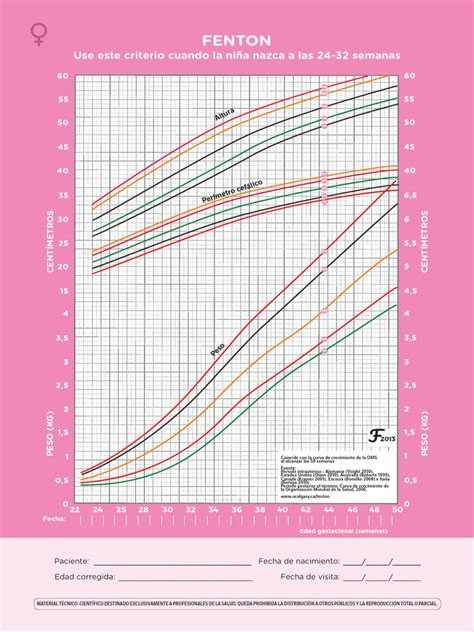
Las gráficas más utilizadas para valorar el crecimiento son las de Fenton. Es crucial identificar el retraso del crecimiento extrauterino (RCEU), que es un crecimiento postnatal insuficiente debido a déficits nutricionales y/o comorbilidades.
Monitorización Analítica del Estado Nutricional
Durante el ingreso hospitalario, es importante monitorizar:
- Hemoglobina y ferritina: La anemia es una causa de crecimiento inadecuado.
Manejo Nutricional Post-Alta
La lactancia materna es la alimentación recomendada para prematuros después del alta, con o sin fortificantes. El manejo nutricional de los prematuros que han requerido ingreso debe ser individualizado, considerando antecedentes perinatológicos, neonatales y nutricionales.
- Paciente alimentado con leche materna: Revisar la técnica de lactancia. Se puede fortificar la leche materna en algunas tomas o sustituir alguna toma por fórmula de prematuro. La SEN propone fortificar la leche materna (4-5 g de fortificante en 30-50 ml de leche extraída, administrada 2-3 veces al día antes de la toma). Es preciso ajustar los aportes de vitamina D y no exceder los 15 g/día de fortificante por riesgo de hipervitaminosis A y D.
- Pacientes alimentados con leche de fórmula: La evidencia actual sobre el beneficio de la fórmula de prematuro frente a la fórmula de inicio habitual es limitada.
tags: #equipos #especiales #para #nutricion #enteral #neonatal