En la actualidad, un número creciente de mujeres opta por posponer la maternidad por motivos personales y profesionales. Esta tendencia ha incrementado la demanda de tratamientos de fertilidad, particularmente la donación de óvulos. Un estudio presentado en el congreso de la Sociedad Española de Fertilidad (SEF) aborda la seguridad y eficacia del uso de Elonva en donantes de ovocitos, buscando reducir el número de visitas clínicas necesarias.

El Proceso de Donación de Óvulos y la Estimulación Ovárica
El proceso de donación de óvulos requiere la estimulación de los ovarios de la donante para que produzcan múltiples óvulos maduros. Tradicionalmente, este procedimiento implica la administración de varias inyecciones y visitas frecuentes a la clínica, lo cual puede ser inconveniente para la vida diaria de la donante.
La estimulación ovárica controlada (EOC) es el primer paso fundamental en cualquier tratamiento de reproducción asistida, ya sea inseminación artificial (IA) o fecundación in vitro (FIV). También es esencial para mujeres que desean vitrificar sus óvulos para preservar la fertilidad o para aquellas que van a ser donantes de óvulos. El objetivo principal de la estimulación ovárica es lograr la maduración simultánea de varios folículos en los ovarios.
¿Cómo Funciona el Ovario?
Los folículos ováricos son pequeñas estructuras dentro de los ovarios que contienen un óvulo. Durante cada ciclo menstrual, bajo la influencia de las hormonas gonadotropinas, especialmente la FSH (hormona folículoestimulante), se inicia un proceso de reclutamiento folicular. La FSH estimula el desarrollo de estos folículos. Aproximadamente a los 7-8 días de crecimiento, los niveles de FSH disminuyen, permitiendo que solo uno de los folículos continúe su maduración hasta convertirse en un folículo preovulatorio. Los folículos restantes degeneran, y los óvulos que contenían se pierden.
Alrededor del día 14 del ciclo menstrual, se produce un aumento significativo de la hormona LH (hormona luteinizante), conocido como pico de LH. Este pico desencadena la ovulación, rompiendo el folículo ovárico maduro y liberando el óvulo hacia la trompa de Falopio, donde puede ser fecundado.
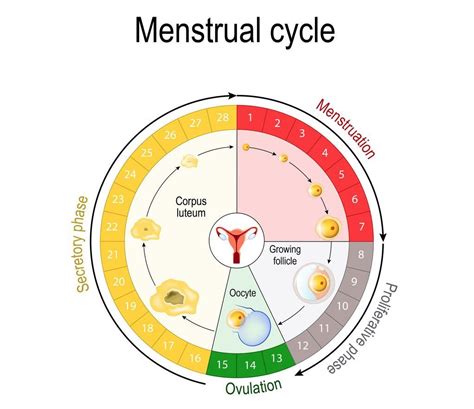
Estimulación Ovárica Paso a Paso
En los tratamientos de reproducción asistida, la estimulación ovárica controlada busca imitar el ciclo menstrual natural pero a mayor escala, promoviendo el desarrollo simultáneo de múltiples folículos ováricos en ambos ovarios (estimulación bilateral).
La EOC para FIV generalmente consta de tres fases:
- Supresión hipofisaria: Se administran fármacos análogos de la GnRH para bloquear la comunicación hormonal entre la hipófisis y los ovarios. Esto detiene la producción endógena de gonadotropinas (FSH y LH), manteniendo los ovarios en reposo.
- Desarrollo folicular múltiple: Una vez suprimida la hipófisis, se administran gonadotropinas exógenas para lograr un desarrollo folicular controlado y sincronizado, buscando que todos los folículos alcancen un tamaño adecuado.
- Maduración folicular final: Se administra una inyección final de un fármaco que contiene la hormona hCG (gonadotropina coriónica humana) para que los óvulos completen su maduración. La punción folicular para la extracción de los ovocitos se programa unas 32-34 horas después de esta inyección para evitar la ovulación espontánea.
¿Cuántos Días Dura la Estimulación Ovárica?
La duración de la estimulación ovárica varía según la respuesta individual de la mujer a la medicación y el crecimiento folicular. Existen dos protocolos principales:
- Protocolo corto: Utiliza antagonistas de la GnRH, que actúan de forma inmediata, requiriendo menos inyecciones.
- Protocolo largo: Emplea agonistas de la GnRH, que requieren administración previa (alrededor del día 21 del ciclo menstrual anterior) para lograr un bloqueo hipofisario completo.
La fase de desarrollo folicular múltiple suele durar aproximadamente 10 días. La duración total del ciclo depende del protocolo específico indicado por el ginecólogo.
Tipos de Fármacos Utilizados en la Estimulación Ovárica
Los medicamentos empleados en la estimulación ovárica se pueden agrupar en:
- Agonistas de la GnRH: Utilizados para la supresión hipofisaria en protocolos largos (ejemplos: Decapeptyl, Procrin, Synarel).
- Antagonistas de la GnRH: Empleados para la supresión hipofisaria en protocolos cortos (ejemplos: Cetrotide, Orgalutran).
- Gonadotropinas: Contienen FSH y/o LH como principios activos, esenciales para el desarrollo folicular (ejemplos: Gonal-f, Puregon, Menopur, Pergoveris, Ovaleap, Bemfola, Fostipur, Rekovelle, Elonva).
- Inductores de la ovulación: Fármacos para la maduración folicular final y la inducción de la ovulación, siendo el más común en FIV el Ovitrelle (que contiene hCG).
¿En qué consiste la estimulación ovárica?
Control Médico Durante la Estimulación
La medicación hormonal para la estimulación ovárica (gonadotropinas) se inicia generalmente en los primeros días de la menstruación (días 1-3 del ciclo). Antes de comenzar, se realiza una ecografía transvaginal para confirmar que los ovarios están en reposo.
La administración de la medicación suele ser mediante inyecciones subcutáneas diarias en el abdomen. Tras varios días, la paciente acude a la clínica para controles ecográficos que evalúan el crecimiento y tamaño de los folículos. Estos controles se repiten aproximadamente cada dos días. El ginecólogo puede ajustar la dosis de medicación para optimizar la respuesta ovárica.
El tamaño folicular adecuado para la maduración es de aproximadamente 18 mm. Paralelamente, se monitorizan los niveles de estradiol mediante análisis de sangre, que suelen estar entre 200-300 pg/ml por cada folículo maduro. Una vez alcanzado el punto óptimo, se programa la punción folicular (para FIV) o la inseminación (para IA), indicando el momento exacto de la inyección de hCG.
Respuesta del Ovario a la Medicación
La respuesta ovárica a la medicación varía entre mujeres. Se distinguen:
- Baja respuesta: Se desarrollan pocos folículos y se recuperan pocos ovocitos (3 o menos). Puede haber una estimulación fallida sin recuperación de ovocitos. Esto es más común en mujeres mayores de 35 años con baja reserva ovárica, pero también puede ocurrir en mujeres jóvenes por insuficiencia ovárica prematura.
- Alta respuesta: Los ovarios responden de manera excesiva, desarrollando un gran número de folículos. Esto incrementa el riesgo de síndrome de hiperestimulación ovárica (SHO), una condición grave caracterizada por ovarios aumentados de tamaño y dolor abdominal intenso. En caso de sospecha de SHO, se puede cancelar la transferencia de embriones en fresco y optar por la vitrificación de embriones para transferirlos en un ciclo posterior.
Síntomas y Efectos Secundarios de la Estimulación Ovárica
La medicación hormonal para la EOC puede causar síntomas característicos, similares a los del síndrome premenstrual:
- Moratones en la zona de inyección.
- Hinchazón abdominal.
- Aumento temporal de peso.
- Pesadez en las piernas.
- Cambios de humor.
- Sensación de presión en los ovarios.
- Sequedad vaginal.
Además de estas molestias leves, existe el riesgo del síndrome de hiperestimulación ovárica (SHO), que puede ser grave si no se maneja adecuadamente.
Estudio de la Fundación Tambre: Elonva en Donantes de Ovocitos
La Fundación Tambre, un referente en salud reproductiva, ha realizado un estudio analizando 60 casos de estimulación ovárica en donantes de óvulos. De estos, 8 casos utilizaron colifloritropina Alfa (Elonva), un medicamento que requiere menos inyecciones, mientras que los 52 casos restantes emplearon un medicamento alternativo (floritropina Alfa) que necesita inyecciones diarias.
Los investigadores no encontraron diferencias significativas en las características iniciales de las donantes (edad, índice de masa corporal, etc.) entre ambos grupos. Las diferencias más notables se observaron en el número de inyecciones diarias necesarias. Además, no se registraron diferencias en el número de visitas a la clínica para seguimiento ni en la incidencia de complicaciones post-recuperación de óvulos.
Este estudio subraya el compromiso de la Fundación Tambre con la innovación y la mejora continua en los tratamientos de fertilidad, buscando opciones más cómodas y eficientes para las donantes.
Avances y Tendencias en la Estimulación Ovárica
La investigación en estimulación ovárica se centra en mejorar la eficacia, eficiencia, seguridad y comodidad de los tratamientos. Los avances incluyen:
- Fármacos de liberación prolongada: Medicamentos como Elonva, cuya inyección única tiene un efecto de 7 días, reducen significativamente el número de inyecciones diarias.
- Nuevos protocolos: Se investigan estrategias como la estimulación en fase lútea o el inicio en cualquier fase del ciclo (random start), así como la doble estimulación ovárica (DuoStim), que permite obtener óvulos en dos momentos dentro del mismo ciclo menstrual, especialmente útil en pacientes con baja respuesta.
- Terapias coadyuvantes: Se exploran fármacos como la hormona del crecimiento (hGH) y los andrógenos transdérmicos para mejorar la respuesta ovárica en pacientes con pronóstico desfavorable.
- Medicina personalizada: El uso de tecnología de ADN recombinante permite disponer de gonadotropinas más purificadas y consistentes. Se busca individualizar la estimulación según las características de cada paciente, utilizando biomarcadores como la hormona antimülleriana (AMH) y la cuenta folicular antral (CFA).
- Vía oral de antagonistas de GnRH: Se prevé la disponibilidad de antagonistas de GnRH por vía oral, lo que simplificaría aún más la administración.
- Estudio genético de pacientes: Se investiga el estudio genético para diagnosticar mutaciones o polimorfismos en las gonadotropinas y sus receptores, permitiendo una personalización aún mayor del tratamiento.

Historia de los Inductores de Ovulación
Los primeros intentos de inducir la ovulación datan de principios del siglo XX, utilizando gonadotropinas de origen animal. Posteriormente, se emplearon gonadotropinas de hipófisis humanas, pero con limitaciones y riesgos. A mediados del siglo XX, el desarrollo del citrato de clomifeno (CC) y las menotropinas (hMG) extraídas de orina de mujeres posmenopáusicas marcó un hito en el tratamiento de la anovulación, especialmente en el síndrome de ovarios poliquísticos (SOP).
Con la llegada de la fertilización in vitro (FIV) en los años 70, se inició la estimulación ovárica para obtener múltiples folículos. En las décadas siguientes, aparecieron formas purificadas de FSH y, a principios de los 90, la primera FSH con tecnología de ADN recombinante (FSHr). Junto con los análogos de GnRH (agonistas y antagonistas) y diversos coadyuvantes, se han desarrollado esquemas de tratamiento para múltiples causas de infertilidad y para la preservación de la fertilidad.
Inducción de Ovulación en Tratamientos de Baja y Alta Complejidad
Los tratamientos de reproducción asistida se dividen en baja y alta complejidad:
- Baja complejidad: Incluye la inducción de ovulación de uno o dos óvulos y el manejo de espermatozoides (inseminación artificial - IA). La inducción de ovulación mejora las tasas de éxito al asegurar y programar la ovulación, obtener más de un folículo y optimizar las condiciones endometriales. Los esquemas varían según el paciente, y se utilizan fármacos como inhibidores de aromatasa o bajas dosis de FSH. Se toman precauciones para evitar el síndrome de hiperestimulación ovárica (SHO) y embarazos múltiples.
- Alta complejidad: Implica la estimulación ovárica para obtener un desarrollo folicular múltiple (8-12 folículos en promedio) para FIV o ICSI. La dosis inicial de FSH se ajusta según la edad, reserva ovárica y respuesta previa (estimada por AMH y CFA). Se considera la adición de LH y coadyuvantes según las necesidades individuales. La tendencia es obtener el número de óvulos necesario para transferir un blastocisto euploide, aprovechando los avances en vitrificación y estudio genético preimplantacional (PGT).
La individualización del tratamiento es clave para lograr mejores resultados, mayor eficiencia, seguridad y comodidad para la paciente.
¿En qué consiste la estimulación ovárica?
Preguntas Frecuentes sobre Estimulación Ovárica
¿Cómo es el paso a paso del DuoStim?
El DuoStim, o estimulación dual, permite realizar dos ciclos de estimulación en un solo ciclo menstrual. Se inicia la medicación al comienzo de la regla, se realiza la punción folicular, y a los pocos días se reinicia la medicación para una segunda estimulación y punción.
¿Cuántos pinchazos requiere, aproximadamente, la estimulación ovárica?
El número de inyecciones varía según el protocolo de estimulación y las características de cada paciente. Medicamentos como Elonva permiten reducir el número de pinchazos al tener una duración de acción prolongada.
¿Cuántos controles se realizan durante la estimulación ovárica?
Generalmente, se realizan entre dos y tres controles ecográficos a lo largo de la estimulación, espaciados cada 48-72 horas, hasta que los folículos alcanzan el tamaño óptimo para la maduración final.
¿Cómo se puede mejorar el proceso de estimulación?
Los avances se dirigen a la búsqueda de fármacos más cómodos, como las inyecciones de larga duración (ej. Elonva), y a la simplificación de los protocolos para reducir la ansiedad y los posibles errores en la administración de la medicación.
¿Puedo ir al gimnasio y levantar pesas durante un tratamiento de reproducción asistida?
Se recomienda evitar el ejercicio físico intenso, especialmente el levantamiento de pesas, durante la estimulación ovárica y tras una transferencia embrionaria. Esto se debe al riesgo de torsión ovárica si los ovarios aumentan de tamaño, y para prevenir contracciones uterinas que puedan afectar la implantación.
¿Cuánto tiempo se recomienda esperar entre dos estimulaciones ováricas?
No existe un tiempo mínimo establecido entre estimulaciones ováricas.
¿Hay productos naturales para hacer la estimulación ovárica de forma más natural?
No, la estimulación ovárica es un proceso hormonal que requiere medicación inyectable. No existen métodos naturales alternativos.
¿La estimulación ovárica adelanta la menopausia?
No. La medicación hormonal "rescata" folículos que iniciarían su maduración pero que de forma natural degenerarían. El objetivo es madurar más folículos de los que madurarían en un ciclo natural, no agotar la reserva ovárica prematuramente.
¿Qué respuesta se espera en la estimulación ovárica a los 45 años?
A partir de los 40 años, es habitual una baja reserva ovárica y, por ende, una baja respuesta a la estimulación. Muchas mujeres en esta franja de edad recurren a la ovodonación.
¿Cuál es el coste de la medicación para la estimulación ovárica?
El coste varía según el tratamiento. Para inseminación artificial, la medicación es más suave y económica (aprox. 200-300€). Para FIV/ICSI, se requieren dosis mayores y medicación más potente (aprox. 1.000-1.200€).
tags: #eficacia #inyecciones #estimulacion #ovarica