La decisión sobre qué hacer con la sangre del cordón umbilical tras el nacimiento de un bebé es una elección crucial para muchas familias. Existen tres opciones principales: donar, conservar o desechar. A continuación, se presentan respuestas y claves sobre estas alternativas.
¿Qué son las Células Madre?
Las células madre son las células fundamentales que forman y regeneran nuestro organismo. Su función principal es dar lugar a otras células madre y diferenciarse en tipos celulares diversos. Por ejemplo, son responsables de la formación de un bebé a partir de un óvulo fecundado. Estas células pueden originar células de la sangre, de la piel o del tejido nervioso, y cuanto más jóvenes son, mayor es su potencial de diferenciación.
Células Madre del Cordón Umbilical
Las células madre de la sangre del cordón umbilical presentan varias ventajas significativas en comparación con las obtenidas de otras fuentes, como la médula ósea. Su obtención es sencilla, indolora y completamente segura, ya que se realiza después del corte del cordón umbilical, sin necesidad de cirugía. Además, suelen estar libres de virus y bacterias, y muestran una mayor tolerancia que las células de médula ósea.
La rápida disponibilidad de estas células es una ventaja importante, especialmente en situaciones clínicas donde la demora podría afectar negativamente el pronóstico. Son células muy jóvenes, lo que les confiere un alto potencial para diferenciarse en otros tipos celulares.
Extracción Indolora y Segura
La extracción de sangre del cordón umbilical es un procedimiento indoloro tanto para el bebé como para la madre. Se lleva a cabo una vez que el bebé ha nacido y se ha cortado el cordón. Posteriormente, la sangre es analizada en laboratorio y procesada en una "sala blanca" bajo estrictas condiciones de esterilidad. Finalmente, se congela en tanques de nitrógeno, determinando su aptitud para trasplantes, y se conserva hasta su posible uso futuro.
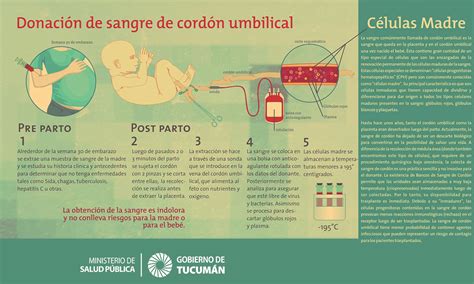
Opciones de Conservación y Uso
Tras el nacimiento, si no se opta por ninguna alternativa, la sangre del cordón umbilical se desecha. Sin embargo, existen opciones valiosas:
1. Conservación para Uso Propio (Banco Privado)
- La sangre puede ser conservada en un banco privado de cordón umbilical para el propio niño (trasplante autólogo).
- En caso necesario, también podría utilizarse para trasplantes a familiares en primer o segundo grado (trasplante alogénico emparentado).
- Esta unidad de sangre será propiedad del niño, y su extracción se realiza en hospitales acreditados. Los padres son responsables de los gastos de conservación.
2. Donación al Sistema Público (Banco Público)
- La donación al sistema público implica que la sangre sea conservada en un banco público.
- Esta unidad estará disponible para cualquier persona en el mundo que la necesite (trasplante alogénico).
- La sangre donada es propiedad del banco de donaciones. La donación de sangre de cordón umbilical es posible en centros designados.
Aplicaciones de las Células Madre de Cordón Umbilical
Las células madre del cordón umbilical tienen diversas aplicaciones terapéuticas:
Trasplante Autólogo (Uso Propio)
El trasplante de la propia sangre de cordón umbilical se emplea ampliamente en:
- Hematología
- Cirugía cardíaca
- Endocrinología
- Enfermedades neurológicas.
Se ha utilizado en casos de distrofia muscular de Duchenne, parálisis cerebral y trastorno del espectro autista. Investigaciones actuales exploran su uso en el tratamiento de la encefalopatía hipóxico-isquémica, hidrocefalia congénita, lesión cerebral traumática, accidente cerebrovascular isquémico, retraso global del desarrollo y ataxia.
Trasplante Alogénico (Uso para Otros)
Las células madre donadas son un tratamiento efectivo y curativo para una amplia gama de enfermedades malignas, no malignas, hematológicas, congénitas y metabólicas. Constituyen una alternativa eficaz y fiable al trasplante de sangre periférica o médula ósea, siendo un tratamiento aceptado para diversas enfermedades hematológicas como la leucemia linfoblástica aguda, leucemia mieloide aguda, síndrome mielodisplásico y anemia aplásica.
Enfermedades y tratamientos con células madre del cordón umbilical
Excepciones y Consideraciones para la Conservación y Donación
Tanto para la donación como para la conservación, la madre debe completar una anamnesis médica detallada. El objetivo es descartar patologías que pudieran hacer inviable la conservación por motivos de seguridad. No se conocen riesgos o efectos secundarios asociados a la extracción de sangre del cordón umbilical. Sin embargo, la extracción no es posible si se presentan complicaciones durante el parto, ya que la prioridad es el bienestar de la madre y el bebé.
Otras contraindicaciones incluyen:
- Parto prematuro (peso del bebé inferior a 1,5 kg).
- Otros criterios de exclusión como sífilis o infección por VIH.
- En caso de donación, la extracción no es posible si el parto es por cesárea.
Información sobre la Donación de Médula Ósea y Sangre Periférica
Las células madre sanguíneas son cruciales para la vida y el buen funcionamiento del sistema inmunológico, produciendo glóbulos blancos (leucocitos) para combatir infecciones y glóbulos rojos (hematíes) para el transporte de oxígeno.
Existen enfermedades donde la producción de células sanguíneas es anómala. En muchos de estos casos, el trasplante de células madre (conocido como trasplante de progenitores hematopoyéticos o TPH) es la mejor opción terapéutica, sustituyendo las células defectuosas por otras normales.
Las células madre pueden obtenerse de la médula ósea (MO), sangre periférica (SP) y sangre de cordón umbilical (SCU). Por ello, los trasplantes pueden ser de médula ósea, sangre periférica o sangre de cordón.
Donantes de Médula Ósea
Generalmente, cualquier persona sana entre 18 y 40 años puede ser donante de médula ósea, siempre que no padezca enfermedades transmisibles o que pongan en riesgo su vida durante la donación. Un donante puede permanecer inscrito hasta los 60 años. La edad más joven es preferible para optimizar la composición del registro de donantes.
Contraindicaciones Absolutas para la Donación de Médula Ósea:
- Hipertensión arterial no controlada.
- Diabetes mellitus dependiente de insulina.
- Enfermedades cardiovasculares, pulmonares, hepáticas, hematológicas u otras patologías con riesgo de complicaciones.
- Enfermedad tumoral maligna, hematológica o autoinmune con riesgo de transmisión al receptor.
- Infección por hepatitis B o C, VIH u otros agentes contagiosos.
- Factores de riesgo de SIDA (VIH positivo, drogadicción intravenosa, múltiples parejas sexuales, etc.).
- Haber sido dado de baja definitiva como donante de sangre.
- Antecedentes de enfermedad inflamatoria ocular (iritis, episcleritis) o fibromialgia.
- Antecedentes o factores de riesgo de trombosis venosa profunda o embolismo pulmonar.
- Tratamiento con litio.
- Recuentos de plaquetas inferiores a 150.000/ml.
Contraindicaciones Temporales:
- Embarazo (se puede ser donante tras el alumbramiento y finalizada la lactancia).
- Tratamientos anticoagulantes o antiagregantes.
Otras circunstancias como obesidad mórbida, malformaciones o alergias también pueden dificultar la donación.
Proceso para ser Donante de Médula Ósea
Inscribirse como donante de médula ósea implica ser incluido en el REDMO (Registro Español de Donantes de Médula Ósea). Se requiere información veraz y completa, rellenar un documento de inscripción, firmar un "consentimiento informado" y proporcionar una muestra de saliva o sangre para análisis de compatibilidad (HLA).
Una vez registrado, el donante está dispuesto a donar para cualquier receptor compatible a nivel nacional o internacional. El REDMO contactará al donante si se localiza un paciente compatible y no existen contraindicaciones.
Compatibilidad y Búsqueda de Donantes
La compatibilidad entre donante y receptor es crucial. Se busca primero entre familiares, pero solo en el 25% de los casos se encuentra un donante familiar compatible. Si no hay familiares compatibles, el REDMO extiende la búsqueda a nivel mundial a través del Registro Mundial de Donantes de Médula Ósea (BMDW), que cuenta con millones de donantes registrados.
Extracción de Médula Ósea
La médula ósea se extrae en quirófano, bajo anestesia general o epidural, mediante punciones en las crestas ilíacas posteriores. Requiere ingreso hospitalario de 24-48 horas. Previamente, se realiza una revisión médica completa, análisis de sangre, radiografías y electrocardiograma. Se puede realizar una autotransfusión de sangre del propio donante.
Anestesia General:
- Más confortable, pero con riesgos como reacciones alérgicas (excepcionales), náuseas, inestabilidad, molestias en garganta o afonía.
Anestesia Epidural:
- Inyecta anestésico en la zona lumbar, insensibilizando de cintura para abajo. Posibles efectos secundarios incluyen generalización del efecto, anestesia incompleta o dolor de cabeza/espalda posterior.
Los riesgos y efectos secundarios de la aspiración de médula ósea son excepcionales, siendo el más común el dolor en las zonas de punción, que cede con analgésicos y desaparece en 24-48 horas.
Obtención de Células Madre por Sangre Periférica (Aféresis)
Este procedimiento requiere una revisión médica previa similar a la donación de médula ósea. El donante debe administrarse Factores de Crecimiento Hemopoyético por vía subcutánea durante 4-5 días previos a la donación. Esta medicación moviliza las células madre a la circulación sanguínea para su recogida mediante aféresis.
El efecto secundario más relevante de los Factores de Crecimiento es el dolor generalizado de huesos y músculos, similar a un proceso gripal, que puede mitigarse con analgésicos. A pesar de su uso, no se ha demostrado que alteren la fabricación de la sangre a largo plazo.
El día de la donación, la sangre se extrae por una vena del brazo y se hace pasar por "separadores celulares" que recogen las células madre, devolviendo el resto de la sangre al donante por otra vena. El proceso dura entre 3 y 4 horas y puede repetirse al día siguiente si es necesario.
Posibles Efectos Secundarios de la Aféresis:
- Calambres y hormigueos transitorios debido al citrato.
- Disminución temporal de plaquetas y glóbulos blancos (sin síntomas, se recupera en 1-2 semanas).
En un 5% de los donantes, las venas pueden no ser de tamaño suficiente para el procedimiento, lo que puede requerir la colocación de un catéter venoso central (con cierto riesgo) o la opción de donación de médula ósea.
La donación por sangre periférica suele ser ambulatoria, aunque puede requerir ingreso si se coloca un catéter central. Existe la posibilidad de que se solicite una segunda donación para el mismo paciente.
Financiación de Trasplantes
Todos los gastos derivados de las búsquerdas nacionales o internacionales y del trasplante son cubiertos por el Sistema Nacional de Salud en España.
Consideraciones Específicas para Cesáreas
Muchas familias preguntan si es posible conservar las células madre del cordón umbilical en caso de cesárea. La recogida de células madre es factible siempre que no exista riesgo para la madre o el bebé. Una cesárea, ya sea programada o de urgencia, no contraindica automáticamente la recogida, a menos que existan otras complicaciones médicas.
La sangre del cordón umbilical es una fuente prometedora de células madre hematopoyéticas. La sangre donada puede ser utilizada para cualquier paciente que la necesite, según indicaciones médicas y compatibilidad. Cada vez más hospitales públicos realizan la recogida de unidades de sangre de cordón umbilical, y el Sistema Nacional de Salud cubre los costos de recogida, análisis, congelación y mantenimiento.
Debate Ético y Fisiológico sobre la Sangre del Cordón Umbilical
Existe un debate significativo sobre la donación de sangre del cordón umbilical, con argumentos que cuestionan la ética de su extracción y resaltan la importancia del pinzamiento fisiológico del cordón umbilical.
Argumentos sobre la Sangre del Cordón Umbilical:
- Propiedad y Fisiología: Se argumenta que la sangre del cordón pertenece al bebé y que su extracción interrumpe un proceso fisiológico natural. El pinzamiento fisiológico (esperar al menos 60 segundos tras el nacimiento) permite que la sangre retorne al bebé, aumentando su volumen sanguíneo, mejorando la oxigenación, el drenaje de líquido pulmonar y previniendo la anemia y la deficiencia de hierro.
- Comparación con Donación de Sangre: Se compara la extracción de sangre del cordón al nacer con la extracción de sangre de un bebé de su brazo, considerándola una práctica invasiva y no fisiológica.
- Información a los Padres: Se critica que la información proporcionada a los padres sobre la donación o conservación de sangre de cordón no siempre es completa o sesgada, omitiendo beneficios del pinzamiento tardío y el destino real de la sangre.
- Donación de Médula Ósea como Alternativa: Se promueve la donación de médula ósea como una alternativa altruista para ayudar a otros, sugiriendo que la extracción de sangre del cordón puede no ser la opción más ética.
- Tendencia a la Baja en el Uso y Descarte de Muestras: Se señala una tendencia a la baja en el uso de la sangre de cordón extraída, con un alto porcentaje de muestras (65-70%) que son desechadas.
- Placentas como Fuente de Células Madre: Se sugiere que la placenta contiene una mayor cantidad de células madre y podría ser procesada para ayudar a otros sin perjudicar al recién nacido, aunque este método es más complejo y costoso.
- Limitaciones del Uso Propio: Se destaca que muchas enfermedades tienen un componente genético, lo que limita el uso propio. La mayoría de los beneficios para terapias no convencionales están en desarrollo, con evidencia científica aún limitada. Sociedades científicas desaconsejan el almacenamiento para uso propio eventual debido a la baja probabilidad de uso y la insuficiencia de volumen para receptores adultos.

Beneficios Demostrados y Evidencia Científica
A pesar de las controversias, los beneficios de las células madre de cordón umbilical para trasplantes son ampliamente demostrados y no son "supuestos". La Organización Mundial de la Salud (OMS) recomienda el pinzamiento tardío del cordón (no inferior a 60 segundos tras el nacimiento) siempre que se considere la donación o conservación de SCU.
La sangre de cordón umbilical es rica en células madre capaces de diferenciarse en diversos tipos celulares, siendo cruciales para el tratamiento de enfermedades de la sangre como leucemias, linfomas y anemias. Aunque las células madre también pueden obtenerse de adultos, el procedimiento es más costoso. La sangre de cordón, si bien es una parte menor del total de células madre del bebé, ofrece una fuente accesible para trasplantes y terapias en desarrollo.
La práctica del pinzamiento inmediato del cordón, que comenzó con la hospitalización rutinaria de partos, carece de evidencia científica sólida y puede tener efectos indeseables a corto y largo plazo. Proteger el pinzamiento fisiológico y la sangre del bebé es fundamental para su salud y adaptación al nacer.