La diabetes gestacional (DG) se define como un estado metabólico caracterizado por niveles elevados de azúcar en sangre (glucemia) en mujeres que no presentaban diabetes previamente al embarazo. Aunque las causas exactas aún no se conocen por completo, se cree que las hormonas del embarazo, producidas por la placenta para el desarrollo del bebé, pueden bloquear la acción de la insulina materna, generando resistencia insulínica. Este fenómeno se acentúa a partir del segundo trimestre de gestación debido a la mayor influencia hormonal.
Si una mujer ya padecía diabetes antes del embarazo (diabetes pregestacional), las hormonas placentarias pueden agravar el control metabólico de la glucemia y causar daños potenciales en órganos maternos como la retina o los riñones.
Si bien la diabetes gestacional no representa un riesgo inmediato para la salud de la madre, su diagnóstico y tratamiento durante el embarazo son cruciales debido a los peligros que puede suponer para el desarrollo fetal.
Repercusiones Fetales y Neonatales de la Diabetes Gestacional
El principal riesgo para los hijos de madres con diabetes gestacional es el peso excesivo al nacer, conocido como macrosomía. Los fetos macrosómicos enfrentan partos más complicados y un mayor riesgo de lesiones durante el nacimiento en comparación con los de peso normal.
Otras complicaciones que pueden surgir como consecuencia de la diabetes gestacional en el recién nacido incluyen:
- Hipoglucemias neonatales (bajadas de azúcar en el recién nacido).
- Ictericia.
- Distrés respiratorio.
En el caso de la diabetes pregestacional, la evolución durante todo el embarazo aumenta aún más el riesgo de macrosomía fetal. Adicionalmente, la exposición del embrión a niveles muy elevados de glucosa durante el primer trimestre puede incrementar ligeramente el riesgo de malformaciones congénitas.
Diagnóstico y Síntomas de la Diabetes Gestacional
La diabetes gestacional a menudo no presenta síntomas específicos. Su diagnóstico se basa en pruebas de detección que evalúan los niveles de glucosa en sangre.
Los síntomas más comunes asociados a la diabetes mellitus gestacional, aunque no exclusivos, pueden incluir:
- Hambre y sed extremas.
- Visión borrosa.
- Aumento de peso excesivo durante el embarazo.
Factores de riesgo como el origen étnico, la edad materna y el índice de masa corporal (IMC) previo al embarazo influyen en la probabilidad de desarrollar DG.
Criterios Diagnósticos y Estudios Relevantes
La Asociación Internacional de Grupos de Estudio de Diabetes y Embarazo (IADPSG) y el estudio Hyperglycemia and Adverse Pregnancy Outcome (HAPO) han sido fundamentales para establecer criterios diagnósticos y comprender los riesgos asociados a la hiperglucemia en el embarazo.
El estudio HAPO, que evaluó a miles de mujeres embarazadas, demostró una fuerte asociación entre la glucemia materna y complicaciones perinatales como el peso al nacer elevado y el nivel de péptido C en sangre de cordón umbilical.
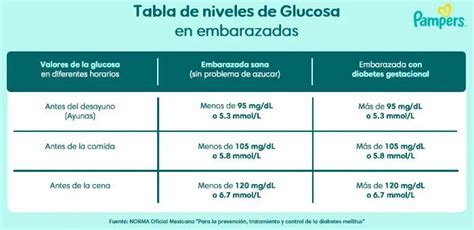
Actualmente, se propone un punto de corte de 92 mg/dL de glucemia en ayunas para el diagnóstico de diabetes gestacional, aunque se continúan realizando estudios para evaluar si intervenciones terapéuticas basadas en este punto de corte reducen la incidencia de complicaciones perinatales.
La IADPSG recomienda un tamizaje universal, determinando la glucemia basal en la primera valoración prenatal. Un valor igual o superior a 92 mg/dL pero menor de 126 mg/dL diagnostica DG. Si la glucemia basal es superior a 92 mg/dL, se realiza una prueba de tolerancia oral a la glucosa (PTOG) con 75 g de glucosa. Los valores diagnósticos de DG entre las semanas 24 y 28 de gestación son: glucemia a la hora de la carga ≥ 180 mg/dL y a las 2 horas ≥ 153 mg/dL.
En contraste, el American College of Obstetricians and Gynecologists (ACOG) recomienda un cribado en dos pasos: una prueba de detección con 50 g de glucosa oral y una medición a la hora. Si el nivel es superior a 130-140 mg/dL, se realiza una segunda prueba confirmatoria de 3 horas con 100 g de glucosa.

Manejo y Tratamiento de la Diabetes Gestacional
El objetivo principal del manejo de la diabetes gestacional es lograr y mantener un estado de euglucemia (niveles normales de glucosa en sangre) para minimizar los riesgos perinatales.
Control de Glucemia y Estilo de Vida
La mayoría de los casos de DG se controlan eficazmente mediante:
- Una dieta adecuada, limitada en carbohidratos y administrada en porciones pequeñas y frecuentes para mantener estables los niveles de glucosa.
- Ejercicio regular diario.
- Controles rutinarios de las glucemias en sangre.
Los objetivos del tratamiento durante el embarazo suelen ser mantener niveles de glucosa en ayunas < 95 mg/dL y posprandiales a las 2 horas ≤ 120 mg/dL, evitando fluctuaciones amplias.
Tratamiento Farmacológico
En pacientes que, a pesar de la dieta y el ejercicio, mantienen niveles elevados de azúcar en sangre, se recurre a la insulina. La insulina es considerada un fármaco seguro durante el embarazo, ya que no atraviesa la placenta y ha demostrado ser muy eficaz para el control glucémico.
En algunos casos, se pueden considerar hipoglucemiantes orales, como la metformina, que han mostrado seguridad y efectividad en el segundo y tercer trimestre. Sin embargo, la insulina sigue siendo el tratamiento de elección tradicional, especialmente para la diabetes tipo 1 y 2 preexistentes.
Para mujeres con diabetes tipo 1, se recomiendan preparados de glucagón y la instrucción sobre su uso en caso de hipoglucemia grave.

Monitorización y Evaluación Durante el Embarazo y Postparto
El seguimiento del embarazo complicado por diabetes gestacional incluye:
Evaluación Fetal
- Ecografías seriadas para determinar el crecimiento fetal. Se estima el peso fetal, aunque es importante recordar que esta medición tiene una tasa de error significativa (10-20%).
- Evaluación de la integridad estructural del feto.
- Control del bienestar fetal, especialmente en las últimas semanas de gestación, mediante pruebas como el "non-stress test" y el perfil biofísico.
En la diabetes pregestacional, se requieren controles analíticos seriados para monitorizar la función renal y la hemoglobina glicosilada, así como rastreos de fondo de ojo para evaluar la retina.
Consideraciones sobre el Parto
Generalmente, la diabetes gestacional por sí sola no es motivo para provocar el parto antes de las 38 semanas ni para indicar una cesárea. La finalización del embarazo se aconseja entre las 38 y 41 semanas, dependiendo del control glucémico y el tamaño fetal estimado por ecografía.
En el caso de diabetes pregestacional, se pueden requerir precauciones adicionales, incluyendo la monitorización de la glucosa en sangre durante el trabajo de parto mediante una infusión continua de insulina y dextrosa.
Seguimiento Postparto
Tras el parto, la diabetes gestacional casi siempre tiende a desaparecer. Se confirma mediante una prueba de tolerancia a la glucosa realizada varios meses después del parto.
Sin embargo, es fundamental tener en cuenta que las mujeres que han padecido diabetes gestacional tienen un riesgo elevado de:
- Desarrollar nuevamente diabetes gestacional en futuros embarazos (riesgo de recurrencia de alrededor del 50%).
- Presentar diabetes mellitus tipo 2 (o del adulto) a largo plazo (riesgo 10 veces superior).
Por ello, se recomienda reevaluar la situación metabólica de estas pacientes entre las 4 y 12 semanas posparto mediante una prueba de sobrecarga oral de glucosa (SOG) de 75 g.
Factores de Riesgo y Prevención
La hiperglucemia materna, especialmente en la segunda mitad del embarazo, es el factor clave que desencadena la resistencia a la insulina y puede llevar al desarrollo de DG.
Se han identificado factores de riesgo como:
- Índice de Masa Corporal (IMC) elevado antes del embarazo.
- Origen étnico (mayor prevalencia en ciertas etnias).
- Edad materna avanzada.
- Antecedentes familiares de diabetes.
- Historia de diabetes gestacional previa.
Estudios sugieren que medidas preventivas como la dieta mediterránea, suplementada con aceite de oliva y pistachos, pueden reducir el riesgo de aparición de DG. Asimismo, una dieta saludable en general y el ejercicio físico regular, tanto antes como al inicio del embarazo, han demostrado reducir significativamente el riesgo.
La lactancia materna (LM) también ha demostrado ser beneficiosa, reduciendo el riesgo de desarrollar DM tipo 2 y otros componentes del síndrome metabólico en mujeres con DG previa.
Síndrome Metabólico y Diabetes Gestacional
Existe una fuerte relación entre la diabetes gestacional y el síndrome metabólico (SM). Las mujeres que desarrollan DG tienen un riesgo significativamente mayor de presentar SM al término del puerperio.
El síndrome metabólico es una asociación de factores de riesgo (como obesidad abdominal, hipertensión, dislipidemia y resistencia a la insulina) que incrementan la probabilidad de desarrollar enfermedades cardiovasculares y diabetes tipo 2.
Diabetes gestacional
Implicaciones a Largo Plazo
La hiperglucemia materna durante la gestación puede inducir cambios epigenéticos y en la microbiota de la descendencia, lo que podría estar implicado en complicaciones a largo plazo para el niño, como el sobrepeso, la obesidad infantil, un mayor riesgo de diabetes tipo 2 y prediabetes, e hipertensión arterial.
Aunque el tratamiento adecuado de la hiperglucemia durante el embarazo mejora la evolución gestacional, su impacto en el pronóstico a largo plazo, tanto para la madre como para el niño, aún está bajo investigación. Por ello, otras medidas preventivas y de estilo de vida son cruciales para mitigar estas complicaciones a largo plazo.
tags: #complicaciones #maternas #de #la #diabetes #gestacional