El estudio de la fertilidad masculina es un componente crucial cuando una pareja enfrenta dificultades para concebir. En aproximadamente el 30% de los casos de infertilidad, el factor masculino juega un papel determinante. El análisis de semen, conocido como espermiograma, seminograma o test de esperma, es la prueba fundamental para evaluar la calidad del semen y determinar si existen alteraciones que puedan estar afectando la capacidad reproductiva del hombre.
Cuando una pareja lleva un año intentando concebir sin éxito (o seis meses si la mujer es mayor de 35 años), se recomienda la visita a un especialista en fertilidad. Este profesional realizará una historia clínica detallada y solicitará pruebas médicas tanto para el hombre como para la mujer. En el caso del varón, el espermiograma es la piedra angular de la evaluación de fertilidad.
La evaluación de la fertilidad masculina es siempre personalizada, adaptándose a las necesidades y circunstancias específicas de cada individuo. Las pruebas realizadas pueden variar, pero generalmente incluyen una exploración física, el análisis del semen, y en ocasiones, análisis hormonales, cariotipo y otras pruebas complementarias.
¿Qué es y en qué consiste el Espermiograma?
El espermiograma es un análisis de laboratorio que evalúa la calidad del semen a partir de una muestra obtenida por eyaculación. Esta muestra se analiza en detalle, tanto a nivel macroscópico como microscópico, para determinar diversos parámetros que indican la capacidad fecundante de los espermatozoides.
El objetivo principal del espermiograma es detectar posibles alteraciones seminales que dificulten la consecución del embarazo. Si se identifican problemas, se pueden aplicar tratamientos específicos para mejorar la fertilidad de la pareja y aumentar las posibilidades de éxito.
Parámetros Analizados en un Espermiograma
El análisis del semen abarca una serie de parámetros esenciales:
Estudio Macroscópico
Estas características se evalúan a simple vista, sin necesidad de microscopio:
- Volumen: La cantidad normal de semen por eyaculado debe ser superior a 1.5 ml. Este valor puede verse influenciado por los días de abstinencia sexual y el estrés.
- Licuefacción: Tras la eyaculación, el semen se vuelve más líquido en un plazo de 20 a 30 minutos. Si la muestra permanece gelatinosa, se indicará en el informe.
- Color: En condiciones normales, el semen presenta un color blanco grisáceo o ligeramente amarillento. Un color diferente puede ser indicativo de infección.
- Viscosidad: Se evalúa la formación de hilos al aspirar el semen con una pipeta y dejarlo caer por gravedad.
- pH: Los valores normales de acidez se encuentran entre 7.2 y 8.0, lo que indica que el semen es ligeramente básico.
Estudio Microscópico
Este análisis se realiza observando una pequeña muestra del eyaculado bajo el microscopio:
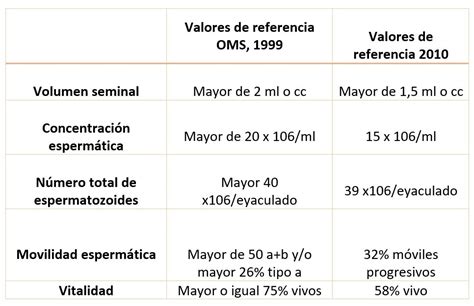
- Concentración y Conteo de Espermatozoides: Se determina la cantidad de espermatozoides presentes en el volumen total eyaculado y por mililitro de semen. Los valores de referencia de la Organización Mundial de la Salud (OMS) indican que una concentración normal debe ser de al menos 15 millones de espermatozoides por mililitro, con un conteo total superior a 39 millones por muestra.
- Movilidad Espermática: Se evalúa la capacidad de los espermatozoides para moverse de forma rápida y progresiva, esencial para alcanzar el óvulo. Se considera normal que más del 40% de los espermatozoides sean móviles.
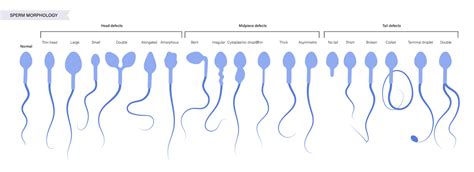
- Morfología Espermática: Se analiza la forma de los espermatozoides. Aquellos con formas anómalas pueden encontrar mayores dificultades para moverse y fecundar el óvulo. Se considera normal que más del 4% de los espermatozoides presenten una forma normal.
- Vitalidad Espermática: Se comprueba si los espermatozoides inmóviles están vivos o muertos. Esta prueba es especialmente relevante cuando hay un alto número de espermatozoides inmóviles.
- Presencia de Leucocitos: Un número elevado de leucocitos (glóbulos blancos) por mililitro de semen, superior a un millón, puede ser indicativo de una infección.
Preparación y Recogida de la Muestra
La correcta recolección de la muestra de semen es fundamental para obtener resultados precisos. Se recomienda:
- Mantener un periodo de 3 a 5 días de abstinencia sexual previa a la recolección.
- Lavarse las manos y el pene con agua y jabón antes de proceder.
- Evitar tocar el interior del recipiente para prevenir la contaminación.
- No aplicar cremas ni lubricantes.
- Si la muestra se recoge en casa, es crucial mantener el recipiente a temperatura corporal (aproximadamente 37°C), llevándolo cerca del cuerpo bajo la ropa o en un bolsillo, para evitar fluctuaciones de temperatura.
- La muestra debe entregarse en el laboratorio en un tiempo máximo de una hora tras su obtención, ya que un periodo prolongado afecta negativamente la movilidad de los espermatozoides.
- Es importante recoger todo el semen eyaculado, ya que las primeras gotas contienen la mayor cantidad de espermatozoides y las últimas sustancias necesarias para otros análisis.
En algunos casos, como la aspermia (ausencia de eyaculación), la muestra puede recogerse mediante masturbación en un recipiente estéril. Si bien puede recolectarse en casa, es preferible hacerlo en la clínica para minimizar la alteración de las condiciones de la muestra.
Toma de muestras para semen
Estudios Complementarios al Espermiograma
En determinadas situaciones, especialmente cuando se planean procedimientos de reproducción asistida o si los resultados del espermiograma son alterados, se pueden realizar estudios complementarios:
Espermiograma REM (Capacitación Espermática)
Este estudio consiste en separar los espermatozoides en función de su movilidad y morfología. Simula el proceso natural que ocurre en el tracto reproductor femenino, donde los espermatozoides se transforman para adquirir la capacidad fecundante.
Análisis Hormonal
Se realiza mediante una extracción de sangre para evaluar los niveles de hormonas sexuales masculinas (testosterona, FSH, LH, prolactina). Alteraciones en estas hormonas pueden afectar la producción y calidad de los espermatozoides (espermatogénesis).
Estudio del Cariotipo
Este análisis de sangre evalúa el conjunto de cromosomas de un individuo para detectar posibles alteraciones numéricas o estructurales que puedan causar infertilidad. Es una prueba importante tanto para hombres como para mujeres.
Estudio de Fragmentación del ADN Espermático
Evalúa el grado de daño en el ADN de los espermatozoides. Un alto porcentaje de fragmentación puede causar problemas de fecundación y fallos tempranos en el desarrollo embrionario. Causas comunes incluyen la exposición a contaminantes, tratamientos farmacológicos, tabaco y elevadas temperaturas testiculares.
FISH de Espermatozoides
La hibridación in situ fluorescente (FISH) permite marcar y analizar cromosomas específicos en los espermatozoides para evaluar su dotación cromosómica. Se indica en casos de alteraciones en el cariotipo, espermiogramas alterados, tras tratamientos oncológicos, abortos recurrentes o fallos de implantación repetidos.
Espermocultivo (Cultivo de Semen)
Se realiza si se detecta un número elevado de leucocitos en el espermiograma, para detectar la presencia de microorganismos y diagnosticar infecciones. También se solicita ante dolor testicular, inflamación, sangre en el semen o cambios en su color u olor.
Biopsia Testicular
Es una intervención quirúrgica menor que consiste en extraer pequeños fragmentos de tejido testicular para comprobar si hay producción de espermatozoides. Se realiza en casos de azoospermia (ausencia de espermatozoides en el eyaculado).
Estudio de Microdeleciones del Cromosoma Y (AZF)
Analiza la presencia de pérdidas de fragmentos en el cromosoma Y, que pueden afectar negativamente la espermatogénesis y ser causa de infertilidad masculina, especialmente en casos de azoospermia y oligozoospermia severa.
Pruebas Genéticas relacionadas con Fibrosis Quística (Gen CFTR)
Mutaciones en el gen CFTR pueden estar asociadas a la ausencia bilateral congénita de los conductos deferentes (CBAVD), una causa frecuente de azoospermia obstructiva.
Importancia de la Personalización y Repetición de Pruebas
Es fundamental recordar que la calidad del semen puede variar en la misma persona. Por ello, si los resultados del espermiograma muestran alteraciones, se recomienda repetir la prueba tras un periodo de tiempo (idealmente, un mes después) para confirmar si las alteraciones son persistentes o puntuales. El especialista determinará la frecuencia y el tipo de pruebas necesarias para cada caso, asegurando un diagnóstico y un plan de tratamiento adecuados.