El Sistema Nacional de Salud (SNS) se ha enfrentado a una grave dificultad económica sin precedentes, derivada de la ausencia de normas comunes sobre aseguramiento, el crecimiento desigual en las prestaciones, la falta de adecuación de algunas de ellas a la realidad socioeconómica y la deficiente eficiencia en la gestión de recursos. Esto ha resultado en una alta morosidad y un insostenible déficit en las cuentas públicas sanitarias.
Adicionalmente, se ha observado una descoordinación entre los servicios de salud autonómicos, lo que genera considerables diferencias en las prestaciones y servicios a los que acceden los pacientes en las distintas comunidades autónomas. Resulta inaplazable abordar los retos actuales de la asistencia sanitaria, poniendo especial énfasis en el uso racional y la adecuación terapéutica a la duración real de los tratamientos. La optimización de modelos asistenciales y farmacéuticos, especialmente del gasto farmacéutico, es una prioridad en todos los países de la Unión Europea.
Objetivos y Medidas del Real Decreto-Ley
Las medidas contempladas en el presente real decreto-ley tienen como objetivo fundamental afrontar una reforma estructural del Sistema Nacional de Salud. Se busca dotarlo de solvencia y viabilidad, reforzando las medidas de cohesión para hacerlo sostenible a largo plazo, lo que exige su aplicación con la mayor urgencia posible.
Se ha señalado que la separación de fuentes de financiación entre el Sistema Nacional de Salud y la Seguridad Social no ha ido acompañada de la necesaria delimitación de funciones en el reconocimiento de derechos. El Real Decreto 240/2007, sobre entrada, libre circulación y residencia en España de ciudadanos de los Estados miembros de la Unión Europea, no ha transpuesto el artículo 7 de la Directiva 2004/38/CE en sus términos literales.
El Tribunal de Cuentas ha puesto de manifiesto que el SNS asume la asistencia sanitaria de personas cuya cobertura ya está garantizada por sus instituciones de seguridad social de origen o por seguros privados, erosionando significativamente su capacidad financiera e impidiendo mejoras en los servicios.
Financiación de Medicamentos y Productos Sanitarios
La financiación de medicamentos y productos sanitarios en el Sistema Nacional de Salud constituye uno de los mayores desafíos actuales. La austeridad en el gasto público, considerada imprescindible, se ha convertido en un objetivo inaplazable. Por ello, las decisiones de financiación deben guiarse por criterios de evidencia científica de coste-efectividad y por la evaluación económica, considerando el impacto presupuestario y un esquema de precio asociado al valor real que el medicamento o producto sanitario aporta al sistema.
La financiación pública de medicamentos se someterá al sistema de precios de referencia. Los conjuntos de medicamentos incluirán todas las presentaciones financiadas con el mismo principio activo e idéntica vía de administración. En cada conjunto, al menos una presentación de medicamento genérico o biosimilar deberá estar incluida en la prestación farmacéutica del SNS, salvo excepciones específicas.
El precio de referencia de cada conjunto se calculará en base al menor coste por tratamiento al día de las presentaciones agrupadas, garantizando el abastecimiento a las oficinas de farmacia de los medicamentos de menor precio. Se establecerán nuevos conjuntos y se revisarán los precios existentes anualmente.
Se especifica un porcentaje de aportación del 10% del PVP en medicamentos de grupos ATC de aportación reducida, con una aportación máxima actualizada anualmente según el IPC. La determinación de la cuantía de la aportación de los beneficiarios en la prestación farmacéutica puede implicar el tratamiento de datos por parte del Instituto Nacional de la Seguridad Social.
La intervención del Estado en materia de medicamentos y productos sanitarios financiados por el SNS requiere plena disposición de información sólida sobre el consumo de insumos sanitarios. Los grupos empresariales deberán comunicar anualmente las compañías que los integran al Ministerio de Sanidad, Servicios Sociales e Igualdad.

Recursos Humanos y Desarrollo Profesional
Los fondos destinados a financiar los recursos humanos en los servicios de salud representan la partida más importante de sus presupuestos. La creación de Áreas de Capacitación Específica es urgente para responder a las necesidades del progreso científico y al derecho y deber de los profesionales en su desarrollo. Esta demanda es unánime por parte de los profesionales sanitarios, el Consejo Nacional de Especialidades en Ciencias de la Salud, sociedades científicas y administraciones sanitarias.
La necesidad de crear un Registro Estatal de Profesionales Sanitarios se basa en su importancia como herramienta imprescindible para garantizar la información a la población y a las instituciones sobre la situación de los profesionales. Los registros autonómicos y colegiales no son suficientes para la planificación y control de los recursos humanos del sistema sanitario.
También resulta urgente garantizar la movilidad de los profesionales mediante la elaboración de un catálogo homogéneo de categorías profesionales que establezca las necesarias equivalencias. Se incorporan medidas de eficiencia para el SNS, como la gestión centralizada de suministros y la negociación de precios por volumen en la adquisición de productos, materiales y equipamientos de forma coordinada.
Profesionales y Competencias en Atención Primaria
La distribución de competencias sanitarias, especialmente en la asistencia a menores de edad en centros de Atención Primaria (AP), ha generado debate entre especialidades de Enfermería. La Federación de Asociaciones de Enfermería Familiar y Comunitaria (Faecap) y la Asociación Española de Enfermería Pediátrica (AEEP) han manifestado posturas divergentes respecto a quién debe atender a niños y adolescentes en este nivel asistencial.
La Faecap argumenta que la Orden SAS/1729/2010, de 17 de junio, establece que las competencias clínicas avanzadas en el ámbito familiar y comunitario incluyen la asistencia a personas en todas las etapas de la vida, incluidas infancia y adolescencia. Según esta interpretación, solo las enfermeras de Familiar y Comunitaria deberían estar en AP, mientras que otras especialidades deberían ubicarse en hospitales para desarrollar al máximo sus competencias en el tratamiento de casos complejos.
Otras organizaciones sanitarias han criticado esta postura por considerarla "excluyente" y "prepotente". La Asociación de Matronas de Madrid (AMM) ha señalado que la Orden SAS 1349/49/2009, de 6 de mayo, otorga a las profesionales de Obstétrica-Ginecológica competencias para trabajar tanto en Atención Especializada como en Atención Primaria, incluyendo el seguimiento del embarazo y la actuación prenatal.
La Asociación Andaluza de Matronas ha destacado la importancia del perfil de la matrona en Atención Primaria. La Asociación EIR, enfocada en la promoción de la especialización, defiende que se debe permitir trabajar a los profesionales con la formación adecuada con total libertad.
La AEEP reclama que las plantillas de Enfermería Pediátrica atiendan a niños y adolescentes en los centros prehospitalarios. Este objetivo se alinea con el Marco Estratégico para la Atención Primaria y Comunitaria (2019), que plantea la creación de la categoría estatutaria para Enfermería Pediátrica en AP, un proceso similar al que se pretende para Familiar y Comunitaria. El texto reconoce que aún deben definirse los puestos de trabajo para ambas especialidades en estos centros.
Jornada Enfermería Renovación APS - Mesa de Debate
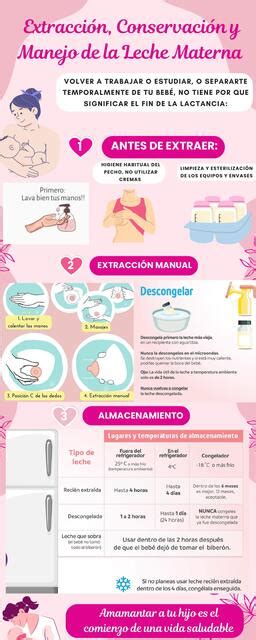
Extracción de Leche Materna
La extracción manual de leche materna puede realizarse con un sacaleches manual o eléctrico. Los sacaleches eléctricos son más efectivos y rápidos. La cantidad de leche extraída puede variar significativamente.
Para la extracción manual, se recomienda colocar el pulgar y los dedos índice y medio formando una "C" a unos tres o cuatro centímetros detrás del pezón, sin que el pecho descanse sobre la mano. Se empujan los dedos hacia atrás (hacia las costillas) y luego se ruedan los dedos y el pulgar hacia el pezón.
El masaje del pecho se realiza con un movimiento circular con los dedos en un mismo punto, sin deslizarlos sobre la piel, dirigiendo la leche hacia la areola y el pezón. La extracción se realiza alternando ambos pechos, a menos que se utilice un sacaleches eléctrico de doble bomba. Cuando el goteo de un pecho disminuye, se estimula el otro.