En el laboratorio de fecundación in vitro (FIV), uno de los objetivos primordiales es reunir la información suficiente para seleccionar el embrión con la máxima capacidad de lograr un embarazo al momento de la transferencia. La calidad de los embriones y su adecuada selección son parámetros esenciales para el éxito en las técnicas de reproducción asistida, especialmente considerando factores como la edad de la paciente.
Criterios de Valoración de la Calidad Embrionaria para FIV
La selección embrionaria implica escoger un embrión con el mayor potencial de implantación. Para ello, los embriólogos consideran diversos factores que permiten identificar los embriones con mayores probabilidades de implantarse en el útero materno. A lo largo de los años, se han unificado los criterios de valoración, siendo los de la Asociación para el Estudio de la Biología de la Reproducción (ASEBIR) los de referencia en los centros españoles de reproducción asistida.
Sistemas de Morfocinética en la Selección Embrionaria
La introducción de incubadores con sistemas de morfocinética en el laboratorio de FIV ha supuesto un gran avance en la selección de embriones. Estos sistemas permiten conocer mucho más en detalle los ritmos de división y la evolución de los embriones durante su permanencia en el laboratorio.
- Permiten detectar anomalías morfológicas de división que, con los sistemas de incubación tradicionales y un único chequeo diario, podrían pasar desapercibidas.
- De esta manera, se seleccionan de forma más eficaz los mejores embriones para la transferencia.
- Además, estos incubadores disminuyen la manipulación de los embriones, ya que, al contar con videocámaras internas, no es necesario sacarlos para su chequeo diario. Esto mantiene más estables las condiciones óptimas de oxígeno, CO2, luz, temperatura y humedad, cruciales para el desarrollo embrionario.
El éxito de un tratamiento se enfoca en conseguir el embarazo en el menor tiempo posible y con el menor número de embriones transferidos, lo que resalta la importancia de clasificar el potencial reproductivo del embrión en cultivo.
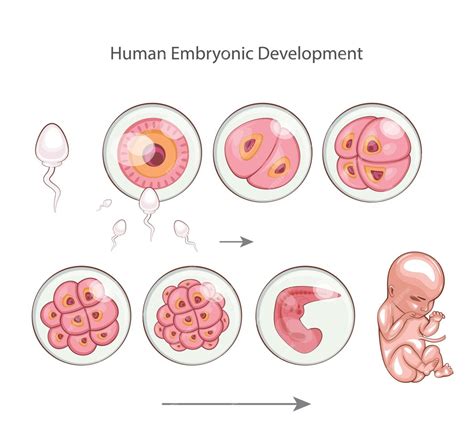
Parámetros Fundamentales para la Calidad Embrionaria
Tras la valoración de la fecundación en el día +1 de desarrollo, los embriones se mantienen en cultivo hasta el estadio de blastocisto, momento en que serán transferidos al útero o vitrificados para una transferencia posterior. El potencial reproductivo del embrión depende de su competencia genética y cromosómica, así como de su morfología. En el laboratorio de FIV, se valora la morfología embrionaria como un indicador pronóstico de su capacidad de implantación.
La calidad de los embriones no se basa en una única característica morfológica, sino en un conjunto de observaciones. Los parámetros de calidad embrionaria marcados por ASEBIR incluyen:
- Número de células o blastómeras y ritmo de división: Velocidad de multiplicación celular.
- Porcentaje y tipo de fragmentación celular: Pequeños restos celulares que pueden dificultar la división y evolución. Una alta fragmentación se asocia a un mal pronóstico, aunque algunos embriones logran superarla.
- Simetría: Igualdad o desigualdad en el tamaño de las distintas células del embrión.
- Visualización de núcleos y multinucleación: Presencia de más de un núcleo por célula, un indicador de pronóstico desfavorable.
- Presencia de halo citoplasmático o vacuolas en el citoplasma: Alteraciones en el citoplasma que pueden afectar la viabilidad.
- Zona pelúcida (ZP): Membrana que recubre y protege el embrión. Alteraciones pueden requerir una eclosión asistida.
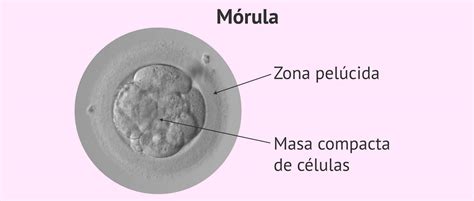
- Grado de compactación: La unión de las células, especialmente en la fase de mórula.
Desarrollo del Embrión Día a Día
El Embrión en Día +3
En el embrión en día +3 de desarrollo se evalúan los siguientes aspectos:
- Número de células y simetría celular: Idealmente, las blastómeras deben ser de tamaño similar.
- Ritmo de división: Monitoreado con sistemas de morfocinética para seguir la evolución del embrión entre el día +2 y el día +3.
- Fragmentación celular: Se valora tanto el porcentaje como el tipo de fragmentación. En un embrión viable, puede variar del 0% al 35-40%. Un alto porcentaje de fragmentación puede disminuir las posibilidades de llegar a blastocisto.
Otras características morfológicas valoradas son el porcentaje de vacuolización, la visualización de núcleos celulares y el aspecto de la zona pelúcida.
El Embrión en Día +4 y Día +5
La clasificación embrionaria en día +4 se basa en la observación de la evolución embrionaria y el grado de compactación de las células, que empiezan a formar el estadio de mórula. De mejor a peor pronóstico, el embrión debería estar en mórula compacta, mórula parcialmente compactada o mórula sin compactar. Generalmente, no se programa la transferencia en día +4 debido a la dificultad en la valoración celular y su organización. Por ello, la transferencia se suele programar en cultivo largo hasta el estadio de blastocisto.
Clasificación y Tipos de Blastocistos
La clasificación morfológica del blastocisto es crucial, y se basa en varios parámetros. El embrión evoluciona para expandirse, romper la membrana que lo protege y salir al útero para implantarse. A mayor expansión, mejor tasa de embarazo, ya que el embrión está en el momento previo a la eclosión.
Parámetros para la Clasificación Morfológica del Blastocisto
- Grado de expansión del blastocisto: El embrión se expande para romper la zona pelúcida y facilitar la implantación.
- Tamaño y compactación de la masa celular interna (MCI): Esta parte dará lugar al feto; una buena organización sugiere altas posibilidades de embarazo.
- Número y organización de las células del trofoectodermo (TE): Es la capa externa que formará la placenta y empezará la implantación en el útero; un buen epitelio celular en el trofoectodermo se asocia a altas posibilidades de implantación.
Además de la clasificación ASEBIR, la clasificación internacional de Gardner y Schoolcraft (1999) es la más estandarizada y empleada globalmente, valorando el grado de expansión y la morfología de la MCI y TE.
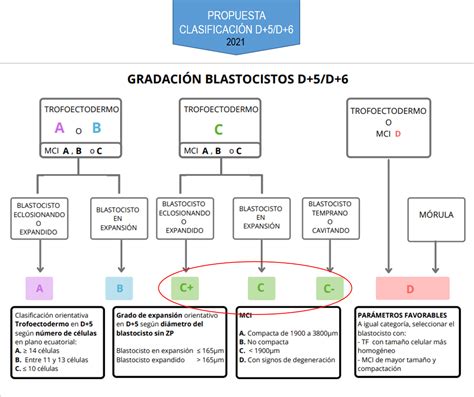
Tipos de Blastocistos Según su Calidad (ASEBIR)
Al blastocisto se le asigna una calidad embrionaria (A, B, C y/o D) para la FIV, según el protocolo de ASEBIR, considerando su histórico de evolución en cultivo y sus estructuras morfológicas:
- Blastocistos de calidad A (1ª): Óptima calidad embrionaria y máxima capacidad de implantación.
- Blastocistos de calidad B (2ª): Buena calidad embrionaria y elevada capacidad de implantación.
- Blastocistos de calidad C (3ª): Calidad media con capacidad media de implantación. Pueden implantar en un 35-40% de los casos.
- Blastocistos de calidad D (4ª): No muy buena calidad con baja probabilidad de implantación. Se transfieren cuando no hay un embrión mejor disponible y, si recuperan su ritmo de división y mejoran morfológicamente tras 24 horas adicionales en cultivo, pueden ser vitrificados como calidad C.
Vitrifiación de Blastocistos y su Impacto en el Embarazo
La optimización de las técnicas de vitrificación (congelación ultrarrápida) permite la congelación de embriones en estadio de blastocisto con elevadas tasas de gestación. El proceso de vitrificación embrionaria es una técnica segura que no altera la calidad embrionaria; los embriones congelados presentan las mismas características morfológicas una vez descongelados. Los blastocistos son los que mayor porcentaje de embarazos consiguen.
Probabilidad de Embarazo y Factores Clave
Todos los embriones que se transfieren tienen la posibilidad de derivar en un embarazo. Si bien los blastocistos de calidad A tienen estadísticamente más posibilidades (casi un 60%), y la probabilidad disminuye aproximadamente un 10% por cada categoría inferior, un ciclo de reproducción asistida no siempre se rige por la estadística pura. La probabilidad de implantación no depende solo de la morfología, ya que existen otros parámetros implicados en el potencial reproductivo del embrión.
Por ejemplo, es posible conseguir un embarazo con un blastocisto de calidad C o B, incluso cuando un embrión de calidad A no resultó en gestación. Todas las categorías embrionarias representan una probabilidad de gestación, y un embrión de categoría inferior no implica que el futuro bebé tenga problemas de salud. Los niños nacidos por FIV tienen las mismas posibilidades de ser sanos que los concebidos naturalmente.
La Edad de la Paciente y la Calidad Ovocitaria
La posibilidad de embarazo depende tanto de la calidad embrionaria como de la edad de la paciente. Las mujeres por debajo de 30 años y las receptoras de ovocitos tienen el mejor pronóstico de gestación, debido a la calidad y competencia cromosómica del óvulo. A medida que aumenta la edad del óvulo, también se incrementan las anomalías cromosómicas, lo que puede resultar en fallos de implantación o abortos.
El deseo de ser madre a los 40 años y en adelante es común, pero a esta edad, con ovocitos propios, las tasas de embarazo disminuyen significativamente, alcanzando un máximo del 20% alrededor de los 40 años. Esto subraya la importancia de un diagnóstico cuidadoso para recomendar el tratamiento más adecuado, cuya probabilidad de éxito estará fundamentalmente condicionada por la edad de la mujer.
¿Qué es la calidad ovocitaria? nos lo explica el Dr. Luis García
Diagnóstico Genético Preimplantacional (PGT-A)
En los últimos años, se han implementado cada vez más las técnicas de diagnóstico preimplantacional durante un tratamiento de FIV. El test genético preimplantacional más utilizado es el PGT-A (Preimplantational Genetic Testing for Aneuploidy), que consiste en identificar embriones cromosómicamente correctos, con mayor potencial para un embarazo evolutivo.
¿Por qué se utiliza cada vez más el PGT-A?
El principal motivo es el retraso de la maternidad. La calidad de los ovocitos, que va de la mano de la edad de la mujer, disminuye con el tiempo. Especialmente a partir de los 38-40 años, los ovocitos restantes son de peor calidad, dando lugar a embriones con más alteraciones cromosómicas (aneuploidías) que pueden ser estudiadas con PGT-A.
¿Cómo se realiza un PGT-A?
Para realizar un PGT-A, es necesario un tratamiento de FIV con estimulación ovárica convencional y fecundación. Una vez que los embriones alcanzan el estadio de blastocisto (día 5 de desarrollo), se realiza una biopsia de unas cuantas células del trofoectodermo (capa externa) y se analizan mediante técnicas genéticas de secuenciación masiva. Los embriones biopsiados se vitrifican a la espera del resultado. Si se identifica un embrión genéticamente sano, se prepara una criotransferencia embrionaria.
¿Es siempre necesario a partir de los 38 años?
Existe controversia sobre la necesidad de esta técnica para todas las mujeres mayores de 38 años. Si bien un embrión genéticamente sano aumenta las posibilidades de un embarazo evolutivo, no es una garantía total. Es fundamental considerar el número de embriones disponibles, ya que no todos llegarán a la fase de blastocisto para la biopsia. A mayor edad de la mujer, mayor dificultad para que los embriones lleguen a día 5. En casos de pocos embriones o desarrollo lento, la transferencia podría no ser posible.
Además, el PGT-A puede generar resultados difíciles de interpretar, como los "embriones mosaico", que presentan una mezcla de células cromosómicamente correctas y alteradas, requiriendo un consejo genético exhaustivo debido a la dificultad de predecir su repercusión clínica.
Por tanto, es crucial individualizar el tratamiento y la indicación del PGT-A según las características y antecedentes de cada mujer. Algunas mujeres con buena reserva ovárica a los 38 años pueden beneficiarse, mientras que para otras, la técnica podría reducir las posibilidades de transferencia embrionaria y, consecuentemente, de embarazo.
Opciones de Tratamiento de Fertilidad y Probabilidad de Embarazo Según la Edad
La edad es un factor determinante en la fertilidad. A partir de los 38 años, la calidad de los óvulos suele estar afectada, y la probabilidad de embarazo con óvulos propios disminuye considerablemente. Por ello, es fundamental no retrasar la decisión de buscar el embarazo en esta franja de edad.
Probabilidad de Embarazo por Edad y Tratamiento
- Menores de 35 años:
- Inseminación Artificial Conyugal: Aproximadamente 20% por ciclo.
- Fecundación In Vitro (FIV): Superior al 55% por ciclo.
- 35-36 años:
- Inseminación Artificial: Alrededor del 15% por ciclo.
- FIV: Generalmente alta, aunque con un ligero descenso respecto al grupo anterior.
- 37-38 años:
- Inseminación Artificial: Baja, cerca del 15% por ciclo, y menos recomendada.
- FIV: La probabilidad de embarazo es del 30% por ciclo y del 60-70% al cabo de 3 intentos. Es el tratamiento más frecuente.
- Se requieren entre 5 y 6 blastocistos para un embarazo evolutivo, lo que puede implicar 2-3 ciclos de FIV.
- A partir de 39 años:
- Ovodonación: Comienza a cobrar mayor importancia (15% de las pacientes), con altas tasas de éxito.
- FIV (con óvulos propios): La probabilidad de embarazo disminuye. A los 41-42 años, baja al 22% por ciclo, con un riesgo de aborto superior al 35%. No se recomienda por encima de los 43 años debido a la baja probabilidad de embarazo y el alto riesgo de aborto, aunque algunas pacientes deciden intentarlo.
- A los 43 años, se necesitan más de 9 blastocistos para un embarazo evolutivo, lo que podría requerir hasta 4 ciclos de FIV.
- Mayores de 45 años:
- Ovodonación: El tratamiento recomendado (82% de las pacientes), manteniendo una probabilidad de embarazo del 65% por ciclo.
Estrategias y Consideraciones en Edad Avanzada
La ovodonación ofrece la mayor probabilidad de embarazo en todos los casos. Sin embargo, la decisión de optar por FIV con óvulos propios versus ovodonación a partir de los 40 años implica aspectos emocionales importantes que no todos los pacientes están preparados para aceptar.
Opciones para preservar la fertilidad o buscar el embarazo
- Vitrificación de Ovocitos o Embriones: Si se desea posponer la maternidad, la vitrificación de óvulos o embriones a una edad más temprana (idealmente antes de los 38 años) es una estrategia eficaz. Si se vitrifican embriones, se puede determinar una probabilidad teórica de embarazo más fácilmente que con óvulos.
- Fecundación In Vitro (FIV): Permite utilizar la totalidad de óvulos que el ovario puede madurar en un ciclo, seleccionar embriones por su aspecto y, en mujeres mayores de 35 años, por el número de cromosomas (PGT-A). También permite preservar embriones de calidad no usados para futuros embarazos.
- Inseminación Artificial (IA): De bajo rendimiento pasados los 35 años y muy bajo rendimiento pasados los 38 años (tasas de embarazo menores al 8%). Se recomienda principalmente en mujeres jóvenes o con antecedentes de embarazo previo, y requiere trompas permeables.
- Coitos Programados: Muy baja tasa de embarazo, ayuda a seleccionar los días más fértiles para buscar el embarazo de forma natural.
La recomendación general es transferir un único embrión para reducir el riesgo de embarazo gemelar, aunque el equipo biomédico evalúa cada caso individualmente.
Cultivo Largo para una Mejor Selección Embrionaria
Una de las principales ventajas del cultivo largo hasta el estadio de blastocisto es una mejor selección embrionaria. Datos indican que el 40-60% de los ovocitos fecundados alcanzan este estadio. La mejor selección se debe a que no todos los embriones son capaces de llegar a blastocisto; muchos se detienen o evolucionan más lentamente entre el día +3 y +5. Durante este periodo, se activan nuevos genes, y si esto no ocurre, se produce una parada embrionaria.
Otras ventajas del cultivo largo incluyen:
- Mayor sincronía con el endometrio, ya que de manera natural el embrión alcanza la cavidad uterina en esta etapa.
- Menor porcentaje de contracciones uterinas en el momento de la transferencia.
- Los blastocistos presentan menor porcentaje de alteraciones cromosómicas o aneuploidías, debido al proceso de selección natural durante el cultivo.
- La biopsia embrionaria para ciclos de PGT-A se realiza en el estadio de blastocisto, minimizando el daño al embrión.
Todas estas ventajas hacen que las tasas de implantación aumenten aproximadamente un 15-20% en comparación con una transferencia en estadio temprano, razón por la cual la transferencia en día +3 es una práctica cada vez menos común en los laboratorios de FIV.
tags: #blastocisto #c #vitrificado #embarazo #38 #anos