La placenta es un órgano temporal que se desarrolla en el útero durante el embarazo. Esta estructura vital brinda oxígeno y nutrientes al embrión y, posteriormente, al feto, y a través de ella se eliminan los productos de desecho. Su estudio resulta fascinante, ya que permanece en el cuerpo de la madre solo unos minutos más que su hijo.
Es un órgano materno-fetal efímero que desempeña un papel fundamental en el desarrollo del embarazo en mamíferos del clado Placentalia. Se forma en el interior del útero y está unida a la pared uterina, brindando oxígeno y nutrientes al feto en crecimiento y eliminando los productos de desecho de su sangre.
La placenta surge a partir de las mismas células que dieron origen al embrión y está compuesta por una porción fetal, el corion frondoso, y una porción materna o decidua basal. Tras el nacimiento del bebé, la placenta se expulsa en un periodo llamado 'alumbramiento'. Este proceso, en el que la placenta se desprende de la pared uterina y es expulsada junto con las membranas amnióticas, puede ocurrir entre 10 y 30 minutos después del parto, aunque en algunos casos puede tardar hasta una hora o más.
Funciones Vitales de la Placenta
La placenta cumple múltiples funciones esenciales para el correcto desarrollo del embrión y feto. A través de ella y del cordón umbilical, el feto mantiene la conexión con la madre, de la que recibe todos los nutrientes, sangre y oxígeno necesarios para su crecimiento y desarrollo. Además de su papel en la nutrición, la placenta se encarga de eliminar los catabolitos procedentes del feto, como dióxido de carbono, urea y bilirrubina.
El intercambio de sustancias entre madre y feto ocurre mediante las vellosidades coriales, que son parte de la placenta y están en contacto con la sangre materna alojada en las lagunas o espacios intervellosos. La superficie de contacto entre la sangre materna y las vellosidades coriales es considerable, lo que favorece este intercambio.
Secreción Hormonal
Otra importante función de la placenta es la secreción de hormonas que afectan tanto a la madre como al feto. A nivel endocrino, la placenta elabora dos tipos de hormonas:
- Hormonas polipeptídicas: Las más importantes son la gonadotropina coriónica humana (hCG), que la madre elimina por orina y se produce desde la formación del corion hasta la semana 12, y el lactógeno placentario humano (hPL), cuyos efectos incluyen cambios somáticos en el cuerpo, como el aumento del tamaño de las mamas.
- Hormonas esteroideas: Destacan la progesterona, cuya producción aumenta durante todo el embarazo, y los estrógenos, cuya producción también se incrementa. Estas hormonas son cruciales para el mantenimiento del embarazo y la preparación del cuerpo materno para el parto.
Barrera Protectora
La placenta actúa como una barrera protectora, impidiendo el paso de moléculas de gran tamaño, como proteínas, virus y bacterias. Esto contribuye a mantener el ambiente intrauterino libre de infecciones. Sin embargo, en casos excepcionales, si un virus o bacteria logra atravesar la barrera placentaria, podría provocar una infección en el feto.
Composición y Estructura de la Placenta
La placenta está compuesta por dos componentes principales: la parte fetal y la parte materna.
- Parte fetal (corion frondoso): Está formada por una multitud de vellosidades coriales y es responsable de la nutrición y el intercambio de sustancias con la sangre materna.
- Parte materna (decidua basal): Procede de la transformación de la mucosa uterina y es responsable de proporcionar un sitio de implantación para la vesícula gestacional y el desarrollo de la placenta.
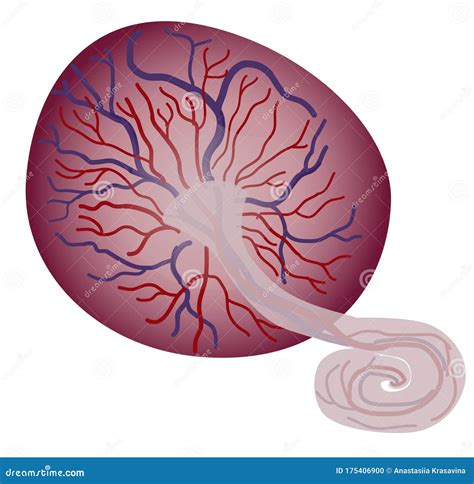
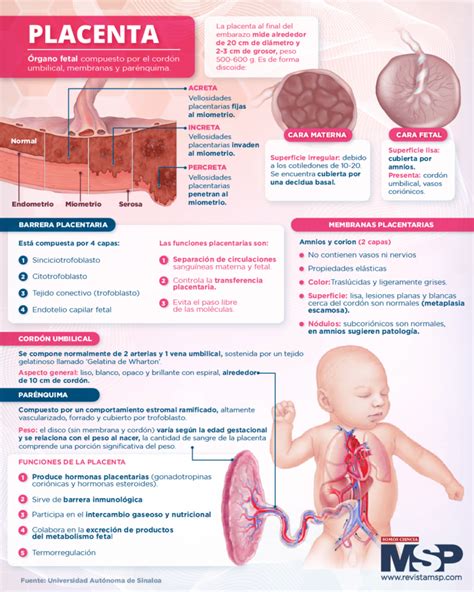
La placenta alcanza su máximo desarrollo con una forma de disco, con aproximadamente 15 cm de diámetro y un peso de alrededor de 500 g. Está dividida en cotiledones por tabiques placentarios y contiene unos 150 ml de sangre. La cara fetal de la placenta (o placa coriónica) está cubierta por el amnios, o membrana amniótica, que le da una apariencia brillante. Debajo del amnios está el corion, una membrana gruesa continua con el revestimiento de la pared uterina, que contiene los vasos coriónicos continuos con los vasos del cordón umbilical. La cara materna de la placenta, o placa basal, es una cara artificial que surge de la separación de la placenta de la pared uterina durante el parto. Esta cara está compuesta por la decidua, el endometrio modificado o especializado, que da un aspecto rojo oscuro, parecido a la sangre. También se encuentran visibles pequeñas regiones de elevaciones denominadas lóbulos o cotiledones placentarios (aproximadamente de 10 a 40), los cuales están separados por surcos.
Desarrollo y Formación de la Placenta
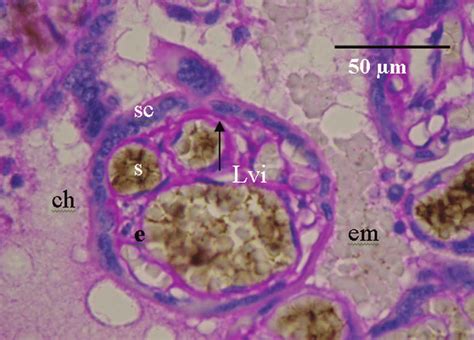
La placenta comienza a formarse desde el momento en que el trofoblasto contacta con el endometrio, aproximadamente a partir del quinto o sexto día después de la fecundación. Durante este proceso, el trofoblasto se diferencia en dos tipos celulares: el citotrofoblasto (interno) y el sincitiotrofoblasto (externo). El sincitiotrofoblasto invade y prolifera en el endometrio, formando lagunas trofoblásticas que constituyen una red compleja de vasos sanguíneos para el intercambio de nutrientes y oxígeno.
La implantación es el primer estadio en el desarrollo de la placenta, donde el cigoto en estado de blastocisto se adosa a la capa funcional del útero. La actividad de ciertas proteínas, factores de crecimiento y citocinas regulan la invasión del trofoblasto al endotelio materno. El mesodermo del blastocito dará origen a las células del estroma y de los vasos de la placenta. Las vellosidades que se forman en la superficie del corion aumentan rápidamente de número, se ramifican y crecen, formando el corion velloso frondoso.
- Fase lacunar (días 9-13): Aparición de vacuolas aisladas en el sincitiotrofoblasto que, al fusionarse, forman lagunas extensas llamadas cavidades hemáticas.
- Día 13: Aparecen las vellosidades a modo de tabiques que separan las lagunas.
- Día 15: En cada columna sincitial aparece un eje trofoblástico.
- Día 18: Las vellosidades presentan un eje mesenquimatoso envuelto por citotrofoblasto y sincitiotrofoblasto, con islotes vasculares que formarán la futura circulación fetal.
- Día 21: Las células del mesodermo se diferencian en capilares, formando redes capilares arterio-venosas (vellosidades terciarias).
- Del 2.º al 4.º mes: Las vellosidades se arborizan, rodeadas por una doble capa trofoblástica.
- Después del 4.º mes: Las vellosidades se han transformado en un árbol frondoso, muy vascularizado, a través de cuyos huecos circula la sangre materna. El citotrofoblasto prácticamente ha desaparecido.
Las transformaciones que ocurren exclusivamente en la mucosa uterina por efecto de la fecundación se denominan caducas, y se distinguen tres porciones: caduca basilar, caduca parietal y caduca refleja. Las células conjuntivas de la mucosa uterina sufren la reacción decidual, formando una zona compacta y una zona esponjosa por donde se producirá el despegamiento durante el alumbramiento.
Peso y Tamaño de la Placenta
Al final de la gestación, la placenta suele presentar una forma circular, discoide, con un diámetro aproximado de 22 cm, un espesor central de 2.5 cm y un peso de alrededor de 470 gramos. En algunos textos se menciona un peso aproximado de 1.500 gramos durante el embarazo, lo cual podría referirse al peso total de la placenta y sus membranas asociadas. La espesura placentaria es generalmente proporcional a la edad gestacional.
Anomalías y Problemas de la Placenta
Existen diversas condiciones médicas que pueden afectar la placenta, alterando su correcto funcionamiento y poniendo en riesgo el embarazo. Algunas de las anomalías más comunes incluyen:
- Desprendimiento prematuro de la placenta (abruptio placentae): Ocurre cuando la placenta se separa de la pared interna del útero antes del parto. Esto puede privar al bebé de oxígeno y nutrientes, y causar un sangrado intenso en la madre. Factores de riesgo incluyen antecedentes de desprendimiento, presión arterial alta, preeclampsia, tabaquismo, consumo de alcohol o cocaína, traumatismo abdominal y edad materna avanzada. Los síntomas más comunes son sangrado vaginal y contracciones dolorosas.
- Placenta previa: Se presenta cuando la placenta se implanta en la parte inferior del útero, cubriendo parcial o totalmente el cuello del útero. Puede causar un sangrado vaginal intenso durante el embarazo o el parto, y a menudo requiere una cesárea.
- Placenta adherida (placenta accreta, increta, percreta): En esta condición, la placenta se adhiere de forma anormal y firme a la pared del útero, incluso penetrando sus músculos. Puede causar una pérdida de sangre grave durante el parto y a menudo requiere una histerectomía (extirpación del útero).
- Placenta retenida: Ocurre cuando la placenta no se expulsa completamente en el plazo de 30 minutos después de dar a luz. Puede deberse a que la placenta queda atrapada o sigue unida a la pared uterina, y puede causar infección o hemorragia grave.
- Corioamnionitis: Es la inflamación aguda por infección de las membranas placentarias (amnios y corion), que también puede afectar a la placenta. Se debe al ascenso de bacterias desde el tracto urinario y presenta síntomas variados tanto para la madre como para el feto.
- Placenta bilobulada: Una anomalía morfológica donde el órgano se separa en dos lóbulos de tamaño similar. Su incidencia es baja, no superando el 4% de los embarazos.
PLACENTA PREVIA, CAUSAS, RIESGO, PARTO... - Ginecología y Obstetricia -
El Alumbramiento de la Placenta
El alumbramiento es el proceso de expulsión de la placenta y las membranas amnióticas después del nacimiento del bebé. Para facilitar este proceso, se puede realizar un alumbramiento dirigido, que consiste en la administración de oxitocina una vez que se ha desprendido el hombro anterior del feto. Posteriormente a la expulsión fetal, el ginecólogo realiza una suave tracción del cordón umbilical para comprobar el desprendimiento de la placenta.
Es fundamental asegurar que la placenta se expulse completamente para evitar posibles complicaciones. Si se da a luz por parto vaginal, la placenta se expulsa poco después del bebé, siendo esta la tercera etapa del trabajo de parto. El profesional de atención médica puede administrar oxitocina para estimular las contracciones y disminuir el sangrado, y masajear la parte baja del abdomen para estimular la contracción uterina. En caso de una cesárea, la placenta es extraída del útero durante el procedimiento.
Una vez fuera, el profesional revisará la placenta para asegurarse de que esté intacta. Cualquier parte que haya quedado dentro del cuerpo debe extraerse para prevenir sangrado e infección.
Curiosidades y Aspectos Culturales
La palabra "placenta" proviene del latín y significa "pastel plano" o "torta", debido a su forma redonda. En griego, πλακοῦς (plakous) también se refiere a un pastel plano. Históricamente, la placenta ha sido venerada en muchas culturas, y su entierro a menudo iba acompañado de rituales específicos. Por ejemplo, en Malasia, se entierra en el jardín de la casa, con una ubicación específica según el sexo del bebé para influir en su futuro.
En los últimos años, ha ganado popularidad la placentofagia, la práctica de consumir la placenta después del parto, algo común en otras especies de mamíferos. Sin embargo, esta práctica en humanos sigue siendo controvertida y sus supuestos beneficios son objeto de debate.
Un fenómeno sorprendente son los partos velados, en los que el bebé nace dentro del saco amniótico intacto. Estos nacimientos, aunque raros, han sido capturados en impresionantes fotografías, mostrando al recién nacido protegido dentro de la bolsa al momento de su llegada al mundo.