La inseminación artificial con semen de donante (IAD) es una técnica de reproducción asistida de baja complejidad que consiste en introducir espermatozoides de un donante anónimo y seleccionado directamente en el útero de la mujer durante su periodo de ovulación. Este procedimiento es fundamentalmente una facilitación del encuentro entre el espermatozoide y el óvulo, sin necesidad de extraer los óvulos de la mujer, a diferencia de la fecundación in vitro (FIV).
Marco legal y selección de donantes
En España, la reproducción humana asistida está regulada por la Ley 14/2006, de 26 de mayo. Esta normativa establece que la donación de semen debe ser un acto anónimo y altruista. Las clínicas son responsables de seleccionar al donante más idóneo basándose en características físicas (talla, color de piel, ojos, pelo) e inmunológicas (grupo sanguíneo y Rh), garantizando la privacidad de todas las partes.
Los candidatos a donantes se someten a un riguroso examen médico y psicológico para evitar la transmisión de enfermedades. Los requisitos incluyen:
- Edad entre 18 y 50 años.
- Ausencia de infecciones de transmisión sexual y enfermedades genéticas.
- Calidad seminal superior a los criterios establecidos por la OMS.
- Estudio de cariotipo para descartar anomalías cromosómicas.
El proceso paso a paso
El tratamiento sigue una estructura lógica diseñada para maximizar las probabilidades de éxito, que se divide en tres fases principales:
1. Estimulación ovárica y control del ciclo
Dependiendo del caso, la inseminación puede realizarse en ciclo natural o mediante estimulación ovárica. En este último, se administran hormonas (FSH) para estimular el desarrollo folicular. Durante este periodo, se realizan controles ecográficos y, en ocasiones, analíticas hormonales para medir la respuesta ovárica y determinar el momento óptimo para la ovulación, que se induce mediante la hormona hCG.
2. Preparación de la muestra
El día de la inseminación, la muestra de semen de donante (previamente criopreservada durante al menos 6 meses para asegurar la ausencia de infecciones) se descongela y se procesa en el laboratorio. La capacitación espermática permite seleccionar y concentrar los espermatozoides de mayor calidad, eliminando el plasma seminal y los espermatozoides inmóviles.
3. Inseminación
El procedimiento es rápido, indoloro y se realiza en la consulta ginecológica sin necesidad de anestesia. El especialista introduce una cánula fina a través del cuello uterino para depositar los espermatozoides directamente en la cavidad uterina. La técnica puede realizarse de forma ecoguiada para mayor precisión.
Proceso de la inseminación artificial paso a paso
Tasas de éxito y recomendaciones
Las tasas de éxito son acumulativas, por lo que se recomienda realizar entre 3 y 6 ciclos. La probabilidad de embarazo depende estrechamente de la edad de la paciente:
| Edad de la mujer | Tasa de parto (IAD) |
|---|---|
| Menores de 35 años | 18,3% |
| 35-39 años | 12,4% |
| ≥ 40 años | 6,0% |
Riesgos y consideraciones
Aunque es una técnica segura, existen riesgos controlables:
- Embarazo múltiple: ocurre en un 12-20% de los casos. Se controla mediant
Proceso de inseminación artificial con semen de donante
La inseminación artificial con semen de donante (IAD) es una técnica de reproducción asistida de baja complejidad que consiste en introducir espermatozoides de un donante anónimo, previamente seleccionados y capacitados en el laboratorio, en el útero de la mujer durante su periodo de ovulación. Este procedimiento integra uno de los dos grandes grupos de técnicas de reproducción asistida (TRA), diferenciándose de la fecundación in vitro (FIV) en que no requiere la extracción previa de los óvulos de la mujer.
En España, esta práctica está regulada por la Ley 14/2006, de 26 de mayo, sobre técnicas de reproducción humana asistida. Esta legislación garantiza que la donación sea un acto altruista y totalmente anónimo, asegurando la privacidad tanto de los donantes como de las receptoras.

Indicaciones de la inseminación artificial de donante
La IAD es una técnica simple y eficaz indicada principalmente en los siguientes casos:
- Mujeres sin pareja masculina: mujeres que desean afrontar la maternidad de forma individual.
- Parejas de mujeres: mujeres con pareja femenina con deseo gestacional.
- Esterilidad masculina severa: casos de azoospermia secretora (ausencia de espermatozoides) o alteraciones graves en la producción espermática.
- Enfermedades hereditarias: cuando el varón es portador de una patología genética que no puede ser evitada mediante otras técnicas.
- Riesgo de infección: enfermedades de transmisión sexual en el varón que supongan un riesgo para la pareja durante el coito.
Requisitos previos para la paciente
Antes de comenzar el proceso, es necesario realizar un diagnóstico de fertilidad completo para confirmar que la paciente cumple con los requisitos necesarios para un embarazo exitoso:
- Exploración ginecológica: incluye citología y exploración de mama.
- Estudio de reserva ovocitaria: para pronosticar una respuesta adecuada a la medicación o una función ovárica normal.
- Permeabilidad tubárica: es imprescindible que al menos una de las trompas de Falopio funcione correctamente para permitir el encuentro entre el óvulo y el espermatozoide.
Selección y estudio del donante de semen
La selección de los donantes es competencia de los Bancos de Semen. Los candidatos son sometidos a un riguroso examen médico y psicológico para evitar la transmisión de enfermedades a la descendencia. Según la normativa española, los donantes deben tener entre 18 y 50 años, gozar de buena salud física y mental, y poseer una calidad seminal superior a los valores de referencia de la OMS.
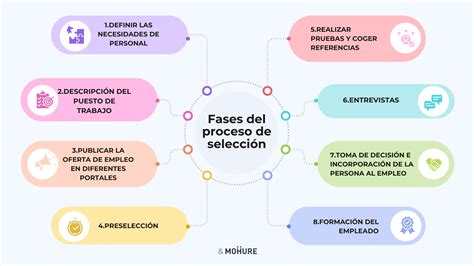
Fases del proceso de selección
- Entrevista y cuestionarios: se recogen antecedentes familiares, hábitos personales y características fenotípicas (talla, peso, color de ojos y pelo).
- Estudio de calidad seminal: se realiza un seminograma para comprobar la concentración, movilidad y morfología de los espermatozoides.
- Análisis de sangre y genéticos: se descartan enfermedades infecciosas (VIH, Hepatitis, Sífilis, Toxoplasma, entre otras) y se realiza un estudio de cariotipo.
- Periodo de seguridad: las muestras se mantienen congeladas en nitrógeno líquido durante un mínimo de 6 meses para confirmar la ausencia de infecciones antes de ser utilizadas.

Etapas del proceso de inseminación paso a paso
1. Control y estimulación ovárica
La inseminación puede realizarse durante el ciclo natural o mediante un proceso de estimulación ovárica. En este último caso, se administran fármacos hormonales (FSH) durante 10-12 días para estimular los ovarios de forma controlada y obtener uno o dos óvulos de calidad. Durante esta fase, se realizan entre 3 y 4 controles ecográficos y, en ocasiones, análisis de sangre para medir los niveles de estradiol.
2. Inducción de la ovulación
Cuando el especialista observa por ecografía que el folículo ha alcanzado un tamaño óptimo (entre 16 y 20 mm), se administra la hormona gonadotropina coriónica humana (hCG). Esta inyección induce la liberación del óvulo en unas 36 horas, momento en el que se programa la inseminación.
Proceso de la inseminación artificial paso a paso
3. Preparación de la muestra de semen
El día de la intervención, se descongela la muestra del donante seleccionada por compatibilidad física y grupo sanguíneo. En el laboratorio, el semen se somete a una capacitación espermática, técnica que permite concentrar los espermatozoides de mayor movilidad y eliminar células muertas o plasma seminal, aumentando las posibilidades de fecundación.
4. Inseminación intrauterina (IIU)
Se trata de un procedimiento sencillo, rápido y prácticamente indoloro que se realiza en la consulta ginecológica. Utilizando un espéculo vaginal y un catéter (cánula) muy delgado y flexible, el especialista introduce los espermatozoides directamente en el interior del útero. Este proceso suele ser ecoguiado para asegurar la correcta deposición de la muestra y evitar dañar las paredes uterinas.
5. Recuperación y seguimiento
Tras la inseminación, la paciente permanece en reposo en la consulta durante 15-30 minutos. La recuperación es inmediata y permite retomar las actividades cotidianas, aunque se recomienda evitar ejercicios intensos ese día. En muchos casos, se prescribe progesterona vaginal para favorecer la implantación embrionaria.
Fase del proceso Duración estimada Objetivo principal Estimulación ovárica 10 - 12 días Maduración de 1-2 folículos controlados. Inducción (hCG) 36 horas antes de IA Provocar la liberación del óvulo. Inseminación 15 - 20 minutos Depositar el semen en el útero. Prueba de embarazo 12 - 15 días después Confirmar la gestación mediante beta-hCG. Tasas de éxito y resultados
Las probabilidades de éxito son acumulativas, lo que significa que aumentan con el número de intentos, recomendándose generalmente entre 3 y 6 ciclos. La calidad extraordinaria del semen de donante suele ofrecer resultados superiores a la inseminación conyugal. Las tasas de parto por ciclo varían según la edad de la mujer:
- Mujeres menores de 35 años: tasa de éxito por ciclo del 18,3% al 25-30%.
- Mujeres de 35 a 39 años: tasa de éxito aproximada del 12,4%.
- Mujeres mayores de 40 años: la tasa desciende al 6%, por lo que a menudo se recomiendan otras técnicas a partir de los 38-40 años.
Riesgos y complicaciones posibles
Aunque es una técnica segura y controlable, no está exenta de riesgos:
- Embarazo múltiple: ocurre en un 12-20% de los casos debido a la estimulación ovárica.
- Síndrome de hiperestimulación ovárica (SHO): complicación iatrogénica poco frecuente (1%) que puede requerir tratamiento médico si el ovario responde de forma excesiva.
- Embarazo ectópico: desarrollo del embrión fuera del útero (1-2% de los casos).
- Riesgos de infección: aunque el riesgo es mínimo gracias a los controles del banco de semen, existe una remota posibilidad de infección del aparato genital.
- Factores psicológicos: la repetición de ciclos fallidos puede generar ansiedad o síntomas depresivos.
tags: #inseminacion #artificial #con #semen #de #donante