El descenso de la natalidad se ha convertido en uno de los mayores retos demográficos. Circunstancias como la crisis financiera de 2008, la aparición de la pandemia del SARS-CoV-2 y la estabilidad laboral más tardía de las mujeres han acentuado este fenómeno, hasta el punto de que 2021 fue el año con menos alumbramientos desde que existen registros. Asimismo, fruto de estos mismos cambios sociodemográficos, España se ha convertido en el país europeo con más embarazadas mayores de 35 años, y en parte, derivado de esto, también en el que más partos instrumentales se realizan y en uno de los que cuenta con mayor tasa de cesáreas de la Unión Europea (aproximadamente un 25 % de todos los partos). Esto conlleva, evidentemente, que la atención anestésica a la paciente obstétrica haya adquirido una mayor complejidad y requiera desarrollarse en centros que ofrezcan una atención integral de alta calidad y superespecializada.
Cambios Fisiológicos y Anatómicos Durante el Embarazo Relevantes para la Anestesia
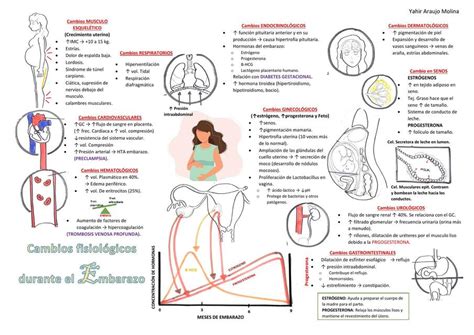
Durante el embarazo ocurren adaptaciones significativas que forman la base del manejo anestésico. Las más tempranas están relacionadas con cambios hormonales, mientras que las más tardías se asocian a los efectos mecánicos derivados del aumento del tamaño del útero, al incremento de las demandas metabólicas fetales y a la baja resistencia de la circulación placentaria. Estos cambios afectan diversos sistemas corporales, impactando directamente en la administración de anestesia.
Vía Aérea Superior
Cerca del final del embarazo, y también desde mediados del segundo trimestre, los cambios hormonales producen un incremento del líquido extracelular (edema) e ingurgitación vascular (fragilidad capilar) de los tejidos orofaríngeos. Esto contribuye a una reducción del tamaño de la abertura glótica y a un aumento del sangrado al contacto con la hoja del laringoscopio, la introducción de catéteres oro o nasofaríngeos y de sondas nasogástricas. Estos cambios pueden dificultar tanto la ventilación espontánea como la ventilación asistida cuando la paciente está inconsciente, por ejemplo, durante la inducción de la anestesia general. La dificultad de la intubación traqueal puede aumentar por el engrosamiento del cuello y el aumento de tamaño de las mamas. En 1.500 mujeres embarazadas sometidas a cesárea con anestesia general, se encontró que el riesgo de vía aérea difícil en pacientes con clasificación Mallampati clase III y IV fue 7,5 y 11,3 veces mayor que en aquellas con Mallampati clase I. La clasificación de Mallampati, poco útil de forma aislada en pacientes no embarazadas, es mucho más predictiva de vía aérea difícil en las embarazadas.
Ha habido discusión sobre la mayor incidencia de intubación traqueal fracasada durante la inducción anestésica de pacientes embarazadas. Para disminuir este riesgo, se recomienda un mayor uso de la anestesia regional, un mejor entrenamiento clínico con simulación, el uso de algoritmos de vía aérea bien establecidos y adaptados a cada institución, el uso de dispositivos de vía aérea avanzados y personal experimentado disponible. Es recomendable el uso de tubos endotraqueales de menor calibre (6,0-6,5 mm de diámetro interno) que en la población general.
Función Respiratoria
El diafragma se desplaza hacia cefálico con el aumento de la edad gestacional, acompañado de un aumento del diámetro anteroposterior y transversal de la caja torácica. Esta compensación produce una disminución poco significativa de la capacidad pulmonar total. A partir del quinto mes de gestación, se produce una disminución de la capacidad residual funcional (CRF) de 20%-30%, así como de sus componentes: el volumen de reserva espiratorio (15%-20%) y el volumen residual (20%-25%). Concomitantemente, aumenta el volumen de reserva inspiratorio. La disminución de la CRF no produce grandes problemas en el embarazo normal, aunque puede tener implicancias durante la inducción de la anestesia general. En pacientes con patologías como obesidad, tabaquismo o escoliosis, puede producirse un aumento del volumen de cierre y, a medida que progresa el embarazo, puede ocasionar hipoxemia.
El incremento en los niveles de progesterona aumenta la ventilación minuto un 50% al término de la gestación, principalmente por aumento del volumen corriente, con un pequeño aumento de la frecuencia respiratoria. El espacio muerto alveolar aumenta proporcionalmente. El consumo basal de oxígeno aumenta hasta un 20% sobre el basal al término, incrementando concomitantemente la producción de CO2. Sin embargo, el aumento de la ventilación alveolar produce una sobrecompensación, reduciendo la PCO2 a niveles de 28-32 mmHg y aumentando la PaO2 a alrededor de 100-106 mmHg en la fase inicial. Más avanzado el embarazo, la PaO2 vuelve a la normalidad o baja, por el cierre de las vías respiratorias más pequeñas en presencia de un volumen corriente normal y del cortocircuito intrapulmonar. La oxigenación mejora significativamente con el cambio de posición supina a lateral.
Estos cambios tienen implicancias anestésicas: la disminución de la CRF y el aumento de la ventilación alveolar disminuyen los tiempos de inducción y salida de la anestesia inhalatoria al intensificar la captación y eliminación de los agentes inhalatorios. Por otra parte, la disminución de la CRF junto con el aumento del metabolismo, reduce la reserva de oxígeno durante el período de apnea previo a la intubación traqueal y predispone al desarrollo de hipoxemia.
Sistema Cardiovascular
Como producto de la mayor actividad de las hormonas mineralocorticoides durante la gestación, se produce retención de sodio y agua, lo que resulta en un aumento del volumen plasmático y del volumen sanguíneo total. Al final del embarazo, el volumen plasmático aumenta entre un 40% y 50%, y el volumen sanguíneo total entre un 25% y 40%. La masa eritrocitaria aumenta solo un 20%, lo que explica la disminución de la hemoglobina a 11-12 g/100 ml y del hematocrito a 35%. El aumento del volumen plasmático y la anemia relativa alcanzan niveles estables entre las 32 y 34 semanas de embarazo.
Aumenta la cantidad de algunos factores procoagulantes, especialmente el fibrinógeno, que se duplica, y disminuye el número de plaquetas por efecto dilucional y mayor consumo. Los cambios en la coagulación alcanzan su máximo en el momento del parto.
| Parámetro | Cambio | Momento de Máximo Impacto |
|---|---|---|
| Volumen Plasmático | +40% a +50% | Final del embarazo |
| Volumen Sanguíneo Total | +25% a +40% | Final del embarazo |
| Masa Eritrocitaria | +20% | - |
| Hemoglobina | 11-12 g/100 ml | - |
| Hematocrito | 35% | - |
| Fibrinógeno | Duplicación | Parto |
| Plaquetas | Disminución | Efecto dilucional y mayor consumo |
El aumento del volumen de eyección (20%-25%) y de la frecuencia cardíaca (15%-25%) produce un aumento del débito cardíaco del 35% al final del primer trimestre, llegando a 40%-50% a las 28 semanas de embarazo. Durante el parto, el débito cardíaco aumenta aún más, fluctuando con cada contracción (autotransfusión), con el mayor incremento ocurriendo inmediatamente después del parto (tercera etapa del trabajo de parto), donde puede ser de un 80% a 100% superior al de antes del inicio del parto. Esto puede ser un gran riesgo para pacientes cardiópatas, especialmente aquellas con estenosis valvulares fijas o hipertensión pulmonar.
A pesar del aumento del débito cardíaco, la presión arterial se reduce en un embarazo normal debido a una disminución del 20% de la resistencia vascular sistémica. La resistencia vascular pulmonar también baja en un 35%. Tanto la presión arterial sistólica, diastólica como media se reducen entre un 5% y 20% hasta la vigésima semana de gestación, aumentando gradualmente a partir de ese momento hasta llegar a los valores previos al embarazo.
Sistema Gastrointestinal
El aumento de la progesterona relaja la musculatura lisa, lo que puede llevar a un retraso en el vaciamiento gástrico y a un aumento del riesgo de reflujo gastroesofágico. Esto se agrava por el aumento de la presión intraabdominal debido al útero grávido.
Consideraciones Específicas para la Cirugía No Obstétrica Durante el Embarazo
En Estados Unidos, alrededor del 1% (entre 0,75% y 2%) de las embarazadas necesita someterse a algún tipo de cirugía no obstétrica durante su embarazo. Con el advenimiento de la cirugía laparoscópica, muchas de estas intervenciones pueden realizarse por esta vía. Algunas intervenciones son misceláneas, como aneurismas intracraneales, valvulopatías, feocromocitomas, y generalmente pueden posponerse hasta después del parto.
La apendicectomía laparoscópica es la cirugía no obstétrica más frecuente durante el embarazo. El Colegio Americano de Obstetras y Ginecólogos (ACOG) sugiere que es importante contactar a un obstetra antes de realizar la cirugía, ya que ellos están técnicamente más capacitados para manejar los aspectos fisiológicos y anatómicos que pueden afectar el bienestar materno-fetal durante el intraoperatorio y determinar la necesidad de monitorización fetal, tocólisis o resolución del embarazo. Esto no siempre puede realizarse en forma preoperatoria en la urgencia, pero sí se realiza rutinariamente la interconsulta en el postoperatorio.
La cirugía puede ser necesaria durante cualquier etapa del embarazo, dependiendo de la urgencia de la indicación. En una serie de 5.405 casos, el 42% se realizó durante el primer trimestre, el 35% durante el segundo y el 23% durante el tercero. El momento más adecuado para realizar una cirugía electiva es postergarla hasta después del parto. Algunas intervenciones pueden realizarse inmediatamente después del parto, como la esterilización tubaria, y otras, después que los parámetros fisiológicos hayan vuelto a la normalidad.
CIRUGÍA y EMBARAZO: APENDICITIS, COLECISITITIS y QUISTES - Ginecología y Obstetricia -
Manejo Anestésico: Objetivos y Consideraciones
En el manejo anestésico de una paciente embarazada, los objetivos primordiales son el bienestar de la madre y el feto. Para ello, es importante considerar:
- Cambios fisiológicos, anatómicos y farmacológicos que ocurren durante el embarazo.
- El momento más adecuado para realizar la cirugía.
- El tipo de anestesia más recomendado.
- El conocimiento de los fármacos proscritos o potencialmente peligrosos.
Se deben tener en cuenta también elementos prácticos: garantizar permanentemente una adecuada perfusión uteroplacentaria y prevenir el aborto o parto prematuros.
Anestésicos Locales en el Embarazo
Los anestésicos locales (AL) considerados seguros durante el embarazo incluyen la lidocaína (con o sin epinefrina) y la bupivacaína. La lidocaína atraviesa la placenta, por lo que concentraciones elevadas en el plasma materno pueden causar depresión del sistema nervioso central, alteraciones del tono vascular periférico y la función cardiaca en el feto/recién nacido. Sin embargo, datos en un número limitado de mujeres embarazadas no mostraban evidencia de anomalías congénitas. La lidocaína se excreta en la leche materna en pequeñas cantidades, sin esperarse efectos en recién nacidos a las dosis recomendadas.
La bupivacaína solo debería ser administrada tras una estricta consideración de las indicaciones, especialmente en las primeras etapas del embarazo. No se conoce con exactitud su distribución en la leche materna, aunque no se han documentado problemas en humanos. La mepivacaína no se recomienda al final del embarazo. Durante las primeras etapas, solo debería administrarse tras una estricta consideración de las indicaciones. La mepivacaína atraviesa las membranas placentarias; aunque la concentración en sangre umbilical es menor que en la materna, las concentraciones de mepivacaína libre son similares. Se debe tener precaución al administrar mepivacaína a una madre en período de lactancia, dado que no se puede excluir un riesgo para los recién nacidos por falta de datos disponibles.
Anestesia Regional vs. General
La analgesia epidural para el dolor del trabajo de parto se practica de forma sistemática en España y otros países desde hace aproximadamente 25 años, lo que ha convertido al anestesiólogo en un integrante habitual del equipo que trata a la gestante. Más allá de los bloqueos neuroaxiales, se realiza medicina perioperatoria en la parturienta en la práctica diaria.
La analgesia epidural tiene un porcentaje de fallos, por lo cual se recomienda el desarrollo de protocolos locales. El tratamiento del dolor del trabajo de parto es una disciplina en continua evolución. Las bombas de perfusión inteligente con sistemas de retroalimentación son una opción avanzada, pero seguirán existiendo avances en esta materia.
Se ha publicado un artículo que relaciona la analgesia epidural con un aumento de la incidencia de autismo, lo cual ha motivado quejas de sociedades científicas como la SOAP y la ACOG debido a numerosos sesgos encontrados en la publicación. En resumen, la analgesia neuroaxial para el dolor del trabajo de parto es dinámica y evoluciona constantemente, con una gran cantidad de investigación publicada anualmente. Una adecuada analgesia neuroaxial no está reñida con la tendencia al parto natural o mínimamente intervenido, siempre que se garantice la seguridad y se sigan los estándares establecidos.
El porcentaje de cesáreas es elevado, especialmente en España. Deben existir protocolos locales de profilaxis y tratamiento de la hipotensión arterial secundaria a la anestesia espinal, así como un uso adecuado de las dosis mínimas eficaces de oxitocina para evitar hipotensión adicional materna. El uso de fenilefrina profiláctica en perfusión ha superado al de efedrina, y es probable que en el futuro se disponga de más evidencias sobre el uso seguro de noradrenalina para esta indicación.
Respecto a la anestesia general en la cesárea, existen debates, pero hasta ahora se recomienda la profilaxis de la aspiración ácida. Los informes de mortalidad publicados en Europa indican que los grupos más desfavorecidos, así como las pacientes obesas y con comorbilidades emergentes, tienen tasas de mortalidad más elevadas, lo que puede modificar las tasas de morbimortalidad en los próximos años.
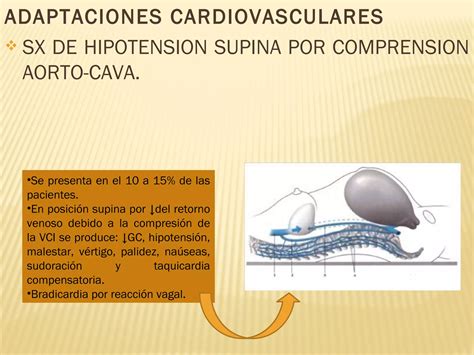
Síndrome de Hipotensión Supina (Compresión Aorto-Cava)
A pesar de las modificaciones fisiológicas, una preocupación para el anestesiólogo durante y después del segundo trimestre es la compresión aorto-cava. El síndrome de hipotensión en decúbito dorsal ocurre en alrededor del 10% de las mujeres a término. En esta posición, se produce una disminución del calibre de la aorta y prácticamente la oclusión de la vena cava inferior. El retorno de la sangre desde las extremidades inferiores se realiza por las venas epidurales, ácigos y vertebral, que se congestionan. Esto provoca una brusca disminución de la precarga, del gasto cardíaco y de la presión arterial. El síndrome incluye taquicardia, hipotensión arterial, náuseas, vómitos, diaforesis, trastornos psicológicos e incluso presíncope o síncope. Los síntomas son más pronunciados en el tercer trimestre y se alivian con el decúbito lateral.
La anestesia neuroaxial predispone a la madre a la aparición de este síndrome, por lo que es preciso evitar la posición supina cuando se realizan estas técnicas con fines analgésicos durante el trabajo de parto o anestésicos en intervenciones quirúrgicas. Esto se logra mediante el giro de la paciente hacia la izquierda, lo que previene la hipotensión arterial y mantiene el flujo uteroplacentario. Se utilizan cuñas de 10 a 15 cm o dispositivos especiales para desplazar el útero hacia la izquierda.
Sobre la utilidad del uso de lateralización uterina en operación cesárea, se ha demostrado que no hace diferencias en cuanto a desenlaces fetales (puntaje de Apgar ni gases arteriales fetales). Sin embargo, no utilizar cuña aumenta los requerimientos de fenilefrina (para mantener normotensión arterial) y disminuye el débito cardíaco materno. Clínicamente, su utilización podría parecer poco importante, pero al observar desenlaces más finos, podría ser de ayuda. Dado que el uso de cuña es una rutina ganada entre el personal obstétrico, es mejor seguir utilizándola, ya que en el 10% de los casos se va a requerir y en ciertas condiciones obstétricas podría ser de gran utilidad.
Guías y Estándares en Anestesia Obstétrica
Desde los albores de la anestesia, la seguridad y la calidad orientada hacia el paciente han sido objetivos clave de la especialidad. Se carecía hasta ahora de un documento consensuado que asegurase el nivel mínimo requerido en Europa en todas las maternidades. Las diferentes sociedades científicas europeas y americanas han aportado guías y protocolos. El proyecto EUROMISTOBAN, que involucró a 13 autores de 7 nacionalidades europeas, buscó unificar criterios y competencias requeridos en la formación de residentes en Europa.
La diversidad en la práctica anestesiológica es considerable, con diferencias en la localización de los anestesiólogos, su presencia o la regulación del tiempo de respuesta. Sería conveniente profundizar en estos aspectos en cada país, ya que el bienestar de gestantes y fetos puede quedar comprometido. Asimismo, deben existir protocolos claros para el traslado de pacientes a hospitales de referencia cuando existan complicaciones que no se puedan solventar o para la asistencia a pacientes de alto riesgo.
Se han incluido tablas exhaustivas que especifican medidas y/o fármacos esenciales, así como lo deseable o recomendable. Las guías y recomendaciones de organizaciones como la Sociedad Europea de Anestesia y Cuidados Intensivos (ESAIC), la American Society of Anesthesiologists (ASA) y la World Health Organization (WHO) son fundamentales para establecer estándares de práctica segura y de calidad.
tags: #anestesia #obstetrica #administracion #materna