Conceptos y definición de la anemia neonatal
La anemia se define como la reducción de la concentración de hemoglobina (Hb) o de hematocrito (Hto). Las cifras normales de estos parámetros dependen de la edad, el sexo y la raza del individuo.
La palabra anemia, de origen griego, significa "sin sangre".
- Hemoglobina (Hb): Es una proteína compleja compuesta por grupos hemo que contienen hierro y una porción proteica denominada globina.
- Hematocrito (Hto): Representa la fracción del volumen de la masa eritrocitaria en relación con el volumen total de la sangre.
La anemia es el trastorno hematológico más frecuente en la edad pediátrica. A nivel mundial, la prevalencia de anemia fue del 47,4% en niños en edad preescolar y del 25,4% en niños en edad escolar. La prevalencia en preescolares varía considerablemente según el país, siendo más alta en naciones de América del Sur y África.
Fisiología y factores que influyen en la hemoglobina
Existen variaciones fisiológicas en los niveles de hemoglobina a lo largo de la infancia:
- Nacimiento-3 meses: El recién nacido presenta la concentración de hemoglobina más alta (16,5-18,5 g/dl). Esta cifra desciende hasta 9-10 g/dl entre las 6 y 9 semanas de vida. Este descenso se debe al incremento de la oxigenación de los tejidos y a una drástica reducción de la eritropoyesis, fenómeno conocido como "anemia fisiológica del lactante".
- 6 meses-adolescencia: Las cifras de hemoglobina muestran diferencias en función de la edad y el sexo.
Otros factores que influyen en las cifras normales de hemoglobina incluyen:
- Sexo: A partir de la pubertad, la secreción de testosterona promueve un aumento de la masa eritrocitaria, resultando en cifras de hemoglobina más elevadas en varones que en mujeres. Algunas anemias hereditarias, ligadas al cromosoma X, son más frecuentes en varones.
- Raza y etnia: Se observan cifras de hemoglobina aproximadamente 0,5 g/dl más bajas en niños de raza negra en comparación con caucásicos o asiáticos. Las hemoglobinas S y C son más prevalentes en las poblaciones negra e hispana.
Además, dentro de un mismo país, ciertas áreas pueden presentar mayor prevalencia de hemoglobinopatías, parásitos intracelulares como la malaria, o infestaciones parasitarias intestinales, las cuales impactan en la prevalencia de la anemia.
Mecanismos de producción y regulación de los glóbulos rojos
La anemia resulta de un desequilibrio entre la producción y la pérdida de glóbulos rojos (hematíes).
La eritropoyesis, proceso de formación de glóbulos rojos, se desarrolla principalmente en la médula ósea después del nacimiento. Durante la vida fetal y hasta los 6 meses de vida extrauterina, el saco vitelino y el hígado también participan en este proceso.
Diversos factores reguladores, siendo el principal la saturación de oxígeno en sangre, actúan sobre las células peritubulares de los riñones. Estas células sintetizan la eritropoyetina (EPO), una hormona que estimula los precursores hematopoyéticos en la médula ósea, dando lugar a la formación de hematíes maduros.
Los eritrocitos maduros son discos bicóncavos, repletos de hemoglobina y desprovistos de mitocondrias u otros orgánulos. Tras un periodo prolongado en circulación (vida media de 120 días), son captados y destruidos por el sistema retículo-endotelial del bazo.
Para mantener niveles normales de hemoglobina, es esencial un equilibrio entre la pérdida continua de eritrocitos senescentes y la eritropoyesis mediada por la médula ósea.
Estímulo de la eritropoyesis
El estímulo de la eritropoyesis se produce por un aumento en la síntesis de EPO, cuyo principal desencadenante es la hipoxia tisular.
Manifestaciones clínicas de la anemia
Los síntomas de la anemia pueden variar, pero algunos de los más comunes incluyen:
- Palidez de piel y mucosas: Consecuencia directa del descenso de hemoglobina y la vasoconstricción periférica.
- Síntomas generales: Cefalea, irritabilidad, cambios de humor, astenia y anorexia, debidos a la hipoxia tisular.
Abordaje diagnóstico de la anemia en pediatría
Una adecuada historia clínica es el punto de partida para el diagnóstico etiológico de la anemia. Se deben considerar:
- Antecedentes patológicos: Episodios previos de anemia y su tratamiento, presencia de coagulopatías, enfermedades concomitantes (infecciosas y/o inflamatorias), problemas malabsortivos.
- Dieta: Es fundamental evaluar posibles déficits nutricionales como hierro, vitamina B12 y ácido fólico. Se debe documentar el tipo de lactancia, la cantidad consumida y la posible suplementación o fortificación. La presencia de pica puede orientar hacia déficits nutricionales. Es relevante tener en cuenta la ingesta de ciertos alimentos.
Durante la exploración física, se debe prestar especial atención a:
- Piel
- Ojos
- Boca
- Facies
- Tórax
- Manos
- Abdomen
La palidez cutánea es un dato específico pero poco sensible. La taquicardia, como manifestación de gravedad, también es un signo a considerar.
Pruebas complementarias iniciales
Las pruebas complementarias deben iniciarse con un hemograma completo que incluya los índices eritrocitarios y un exhaustivo examen del frotis de sangre periférica.
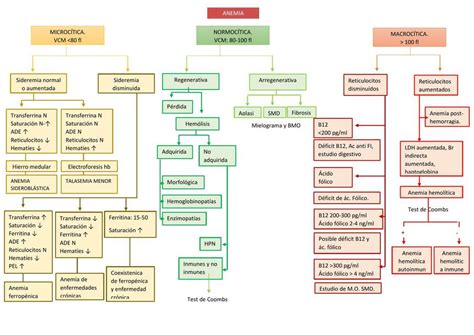
- Volumen corpuscular medio (VCM): Indica el tamaño promedio de los hematíes y permite la clasificación morfológica de las anemias (microcítica, normocítica, macrocítica).
- Amplitud de distribución de los eritrocitos (ADE/RDW): Informa sobre la coexistencia de poblaciones de hematíes de diferentes tamaños.
- Índice de producción reticulocitaria (IPR): Los reticulocitos reflejan la capacidad regenerativa de la médula ósea. Este parámetro es crucial para la clasificación fisiopatológica de la anemia. Los valores normales de IPR se sitúan entre 2 y 3.
El revisión del frotis de sangre periférica, realizado por un hematólogo experto, es primordial. El tamaño y la morfología de los hematíes pueden ser determinantes para identificar trastornos como drepanocitosis (células falciformes), esferocitosis (esferocitos), hemoglobinopatías (células en diana), o hemólisis (cuerpos de Heinz).
En cuanto al metabolismo del hierro, la ferritina sérica es el parámetro más útil para evaluar los depósitos de hierro. Valores inferiores a 15 µg/l son indicativos de ferropenia.
Clasificación morfológica y fisiopatológica de las anemias
Las anemias se pueden clasificar según:
- Morfología (basada en el VCM):
- Microcítica: VCM ≤ percentil 2,5 para la edad, sexo y raza.
- Normocítica: VCM normal (entre el percentil 2,5 y 97,5) para edad, sexo y raza.
- Macrocítica: VCM ≥ percentil 97,5 para edad, sexo y raza. Las más frecuentes en la infancia son por déficit de vitamina B12 y/o ácido fólico, o por exposición a ciertos fármacos (p. ej., anticonvulsivantes e inmunosupresores).
- Fisiopatología (basada en la respuesta reticulocitaria):
- Regenerativas: Presentan una respuesta reticulocitaria elevada (reticulocitos > 3% o IPR ≥ 3).
- A/hiporregenerativas: Respuesta reticulocitaria normal o baja para el grado de anemia (reticulocitos < 1-1,5% o IPR < 2).
Anemia en el recién nacido: particularidades y causas
En general, el diagnóstico de anemia en el neonato se establece cuando el hematocrito o la hemoglobina se encuentran en el percentil 5 o por debajo para la edad, raza y sexo del paciente. Sin embargo, en los recién nacidos (0-2 meses), los niveles de hemoglobina muestran una curva descendente continua, y el percentil 5 varía según el peso al nacer, edad, raza y sexo, lo que plantea un reto diagnóstico.
Comprender el desarrollo del sistema hematopoyético es esencial para evaluar a los recién nacidos con anemia. La eritropoyesis se inicia en el saco vitelino a las dos semanas de gestación, produciendo hemoglobina embrionaria. A las seis semanas, el hígado se convierte en el sitio predominante, produciendo principalmente hemoglobina fetal. La médula ósea se convierte en el sitio principal de la hematopoyesis hasta los seis meses de gestación. El hematocrito aumenta de 30% a 40% durante el segundo trimestre de gestación y alcanza 50%-63% a término.
Los valores normales de hemoglobina y hematocrito en la primera semana de vida deben ser mayores a 15 g/dl y 45% respectivamente, a nivel central.
Causas de anemia en el recién nacido
1. Pérdida de sangre:
Puede ser prenatal (transfusión feto-fetal, transfusión feto-materna), intraparto (accidentes obstétricos, malformaciones vasculares placentarias o del cordón umbilical) o posparto (hemorragia interna, extracciones excesivas).
La pérdida de sangre es una causa común de anemia neonatal, pudiendo ser aguda o crónica, antes o durante el parto, y en el período neonatal.
- Hemorragias placentarias: Como placenta previa, desprendimiento de la placenta.
- Anomalías del cordón umbilical: Inserción velamentosa, hematoma.
- Transfusiones entre gemelos: En gestaciones gemelares monocoriales.
- Parto traumático: Hemorragia interna por ruptura de vísceras macizas, hemorragias intracraneales (frecuentes en prematuros), asfixia.
La transfusión feto-materna (TFM), el paso de eritrocitos fetales a la circulación materna, puede ocurrir antes o durante el parto. Se puede demostrar mediante la detección de células fetales en la sangre materna (test de Kleihauer o citometría de flujo). La TFM masiva se asocia a mayor riesgo de mortalidad, hidropesía o secuelas neurológicas.
2. Falta de producción:
Puede ser secundaria a:
- Anemia hipoplásica fisiológica: En recién nacidos a término (6-12 semanas de vida) y prematuros (4-10 semanas de vida).
- Anemias aplásicas congénitas o secundarias: Procesos infecciosos, hematológicos.
Otros trastornos de la producción de glóbulos rojos incluyen enfermedades crónicas, malignidad o eritroblastopenia transitoria de la infancia.
3. Destrucción acelerada de glóbulos rojos (Anemia Hemolítica):
Puede ser mediada por respuesta inmune o no.
- Anemia hemolítica isoinmune: Causada por incompatibilidad de grupos sanguíneos ABO, Rh u otros grupos menores entre madre y feto. Los anticuerpos maternos pueden atravesar la placenta, causando hemólisis fetal.
- Hidrops fetal: Acumulación anormal de líquido en compartimientos fetales. Puede ser inmune o no inmune. El parvovirus B19 es una causa no inmune importante, que puede provocar hemólisis y aplasia de glóbulos rojos.
- Ictericia patológica: Dentro de las causas de ictericia patológica en el recién nacido se encuentran las de origen hemolítico.
- Incompatibilidad ABO: Ocurre cuando madres tipo O portan fetos de tipo A o B. Generalmente es menos severa que la enfermedad Rh.
- Enfermedad hemolítica Rh: Ocurre con poca frecuencia en el primer embarazo, ya que la sensibilización suele ser por exposición a células fetales Rh positivas en el parto.
- Incompatibilidad por grupo Kell: Es una de las menos frecuentes, pero importante causa de hemólisis del recién nacido.

Dentro de las enfermedades adquiridas no inmunológicas se incluyen: infección por citomegalovirus, toxoplasmosis, sífilis, sepsis, coagulación intravascular diseminada.
Mutaciones del citoesqueleto del eritrocito: Esferocitosis hereditaria, eliptocitosis hereditaria, entre otras. Estas anomalías pueden causar anemia hemolítica al eliminarse más rápidamente las células anormales de la circulación.
Deficiencia de glucosa-6-fosfato deshidrogenasa (G6PD): Un trastorno enzimático ligado al cromosoma X que causa anemia hemolítica episódica en respuesta a infección o estrés oxidativo. Los neonatos con deficiencia de G6PD tienen mayor probabilidad de desarrollar ictericia neonatal.
Talasemias y anemia falciforme: Trastornos hereditarios de la síntesis de hemoglobina.
Diagnóstico diferencial y temporalidad de la anemia neonatal
El momento de aparición de la anemia puede orientar sobre su etiología:
- Primer día de vida: Anemia por incompatibilidad de grupo sanguíneo y Rh, o anemia hemorrágica.
- Segundo día a un mes de vida: Anemia fisiológica, anemia hemorrágica, esferocitosis o anemia hemolítica no esferocítica.
- A partir del mes hasta el tercer mes de vida: Anemia fisiológica, por falta de folatos, anemia hipoplásica congénita o anemia del prematuro.
Las exploraciones complementarias básicas incluyen hemograma o hematocrito, recuento de reticulocitos y test de Coombs. El grupo sanguíneo y Rh son fundamentales, especialmente ante la sospecha de hemólisis.
Otras exploraciones para el diagnóstico etiológico pueden incluir:
- Extensión de sangre (morfología eritrocitaria)
- Test de Kleihauer en la madre (para descartar transfusión fetomaterna)
- Test de Apt (en hemorragia digestiva)
- Ecografía cerebral y abdominal
- Estudio de la coagulación
- Estudio de infecciones (TORCH)
- Estudio de médula ósea
- Electroforesis de las hemoglobinas (no valorable en el período neonatal)
Anemia fisiológica vs. Anemia patológica en lactantes
La "anemia fisiológica" se observa generalmente a las 6-9 semanas de edad, resultado de la disminución de la eritropoyesis post-natal y el aumento de la oxigenación tisular.
Para diferenciar la anemia fisiológica de una patológica en lactantes, se sugieren los siguientes criterios:
- Anemia (Hb <13,5 g/dL) durante el primer mes de vida.
- Anemia con un nivel de Hb inferior al observado en la anemia fisiológica (<9,5 g/dL).
- Presencia de signos de hemólisis (ictericia, ictericia escleral, orina oscura) o síntomas de anemia (irritabilidad, desnutrición).
En caso de anemia patológica, el diagnóstico diferencial en lactantes debe incluir pérdida de sangre, enfermedad hemolítica inmune (incompatibilidad Rh o ABO), infección congénita, transfusión gemelar y anemia hemolítica congénita (esferocitosis hereditaria o deficiencia de glucosa-6-fosfato deshidrogenasa).
Tratamiento de la anemia neonatal
El tratamiento de la anemia depende de la causa subyacente y la gravedad.
Transfusión de concentrado de hematíes
En recién nacidos, especialmente prematuros, la transfusión de concentrado de hematíes es un tratamiento frecuente. Sin embargo, no está exenta de riesgos como sobrecarga de volumen, hemólisis, hiperpotasemia, reacciones febriles, aloinmunización, reacciones alérgicas, infecciones, y daño pulmonar agudo.
Las tendencias actuales son hacia políticas transfusionales más restrictivas, sopesando siempre los riesgos y beneficios. La hemoglobina por sí sola no es el único factor para decidir una transfusión; se deben considerar los signos clínicos y el estado del paciente.
El volumen de transfusión recomendado en neonatos varía, siendo prudente un volumen de 15 mL/kg. Volúmenes mayores pueden incrementar el riesgo de sobrecarga hídrica.
Se recomienda la administración de hematíes leucodeplecionados y, en prematuros <1500g, también irradiados.
En cuanto al tipo de producto y edad de almacenamiento, no hay evidencia clara de que los concentrados de hematíes frescos mejoren los resultados en comparación con otros de diferente edad de almacenamiento. Es importante minimizar la exposición a múltiples donantes.

Las indicaciones de transfusión deben basarse en conceptos clínicos y bioquímicos, y se deben adaptar a las prácticas clínicas locales. La duración de la transfusión debe ser de 1-3 horas, pudiendo extenderse en pacientes inestables.
Tratamiento con eritropoyetina humana recombinante
El uso de eritropoyetina humana recombinante (rhEPO) en la anemia del prematuro es controvertido. Algunas revisiones sistemáticas sugieren que la administración precoz de rhEPO no reduce el número de transfusiones recibidas.
Ferropenia en la infancia
La ferropenia es un problema frecuente en lactantes y se define como una concentración de ferritina en plasma inferior a 10 µg/dl. Se relaciona con potenciales efectos sobre el neurodesarrollo, aunque la evidencia aún es limitada.
La mayoría de las organizaciones no recomiendan la suplementación universal en lactantes sanos nacidos a término, pero sí en aquellos con factores de riesgo. El cribado de la ferropenia en lactantes es también objeto de debate, con diferentes recomendaciones por parte de diversas organizaciones pediátricas.
Durante los primeros seis meses de vida, la fuente principal de hierro es el hierro fetal almacenado y el liberado por la hemoglobina fetal. La leche materna tiene baja cantidad de hierro, pero alta biodisponibilidad.
La alimentación complementaria debe incluir alimentos ricos en hierro (hem y no hem) y aquellos que mejoran la absorción (vitamina C). En lactantes prematuros o con bajo peso, se recomienda suplemento de hierro.
La Academia Americana de Pediatría (AAP) establece el cribado universal de la anemia a través de la determinación de la concentración de Hb entre los 9 y 12 meses de vida.
La importancia del hierro en el desarrollo del bebé
tags: #anemia #neonatal #asociacion #espanola #de #pediatria