La neumonitis por hipersensibilidad (NH), también conocida como alveolitis alérgica extrínseca (AAE), es una enfermedad inflamatoria del parénquima pulmonar que se desencadena por la inhalación repetida de antígenos orgánicos en individuos susceptibles. Aunque no es una enfermedad alérgica en el sentido clásico, en la fase aguda, los complejos antígeno-anticuerpo se depositan en las paredes alveolares, activando el complemento e induciendo infiltración neutrofílica. Este proceso suele ocurrir entre 4 y 8 horas tras la exposición al antígeno.
Identificar el antígeno causante es esencial para el manejo de la NH, y solo es posible mediante una historia ambiental detallada y sistemática.
Causas de la Neumonitis por Hipersensibilidad Pediátrica
En niños, la neumonitis por hipersensibilidad puede ser causada por diversos antígenos orgánicos:
- Proteínas aviares: Procedentes de excrementos, plumas y suero de aves. Las aves de compañía como periquitos, loros y palomas son la causa más habitual de NH en niños.
- Esporas fúngicas: Hongos como Aspergillus fumigatus y Penicillium, presentes en viviendas con humedad, sótanos, materiales de construcción antiguos y entornos agrícolas.
- Otros antígenos: Incluyen bacterias termofílicas en sistemas de aire acondicionado, proteínas de roedores y polvos de madera exótica.
La inhalación de estos antígenos puede ocurrir en diversos entornos, incluyendo el hogar, especialmente en casos de animales de compañía o humidificadores contaminados, así como en entornos laborales o relacionados con aficiones.
Manifestaciones Clínicas y Diagnóstico
La neumonitis por hipersensibilidad puede presentarse de forma aguda o crónica, cada una con características distintivas:
Forma Aguda
Aparece entre 4 y 8 horas tras la exposición al antígeno, alcanza su pico máximo a las 12-24 horas y se resuelve en 48-72 horas si cesa el contacto con el desencadenante. Los síntomas pueden incluir fiebre, escalofríos, disnea, tos y opresión torácica, pudiendo confundirse con una infección respiratoria viral o bacteriana.
Forma Crónica
Se desarrolla de manera insidiosa a lo largo de meses o años, especialmente cuando la exposición al antígeno es continua y de baja intensidad. La forma crónica puede no reconocerse hasta que se ha producido un daño pulmonar considerable e irreversible. Los síntomas progresivos incluyen disnea de esfuerzo o en reposo, taquipnea, cansancio fácil, tos y expectoración.
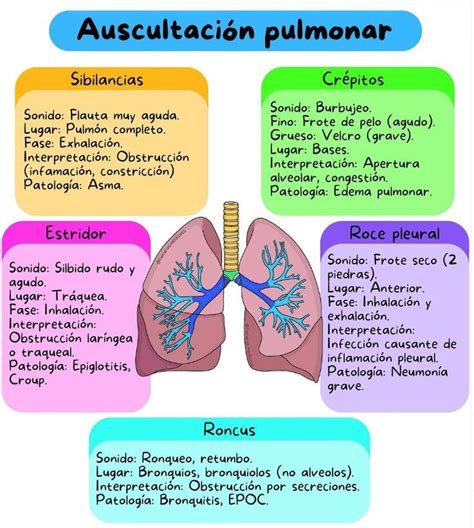
El hallazgo auscultatorio característico de la NH son los crepitantes finos inspiratorios bilaterales, descritos como similares al sonido del velcro al despegarse («velcro crackles»). En estadios avanzados con hipertensión pulmonar secundaria, pueden encontrarse signos de fallo ventricular derecho.
Pruebas Diagnósticas
El diagnóstico de la NH no se basa en una única prueba, sino en la integración de varios hallazgos:
- Determinación de anticuerpos IgG específicos: La detección de anticuerpos IgG específicos (precipitinas) frente a los antígenos sospechosos es fundamental. Un resultado positivo indica exposición previa o actual al antígeno, pero no confirma enfermedad activa.
- Tomografía Computarizada de Alta Resolución (TCAR): Es la técnica de imagen de referencia. El patrón clásico incluye nódulos centrolobulillares mal definidos, opacidades en vidrio deslustrado, atenuación en mosaico y atrapamiento aéreo en las imágenes espiratorias.
- Espirometría: En la afectación intersticial, la espirometría muestra un patrón restrictivo (reducción de la capacidad pulmonar total, capacidad vital y CFR, con un cociente FEV1/FVC normal o aumentado).
- Lavado Broncoalveolar (LBA): Muestra un patrón distintivo de linfocitosis marcada (más del 50% de linfocitos), predominio de linfocitos T CD8+ y un cociente CD4/CD8 inferior a 1,0.
Según las guías pediátricas actuales, el diagnóstico definitivo sin necesidad de biopsia pulmonar requiere la combinación de:
- Exposición ambiental documentada.
- Patrón de imagen compatible en TCAR.
- Patrón funcional restrictivo con DLCO reducida.
- Mejoría clínica tras la evitación del antígeno.
Tratamiento y Pronóstico
La medida más importante y a menudo más difícil de implementar es la eliminación completa del antígeno del entorno del niño. En el caso de aves de compañía, esto implica retirar el animal del domicilio, ya que las proteínas aviares pueden persistir en el ambiente durante meses incluso después de retirar el ave.
SÚPER AYUDA #362 La Raíz Y Solución Para Las Alergias
En los casos moderados-graves o con progresión a pesar de la evitación, el tratamiento farmacológico de primera línea son los corticosteroides orales (prednisolona a 1-2 mg/kg/día, máximo 60 mg/día) durante 4-6 semanas, seguidos de una pauta de descenso gradual durante 3-4 meses. La intervención precoz con corticosteroides puede prevenir los cambios fibróticos irreversibles en la NH pediátrica.
La complicación más grave y temida de la NH no tratada o diagnosticada tardíamente es la fibrosis pulmonar irreversible. La inflamación persistente conduce a la distorsión permanente de la arquitectura alveolar y sustitución del parénquima funcional por tejido cicatricial, resultando en enfermedad pulmonar restrictiva, intolerancia al ejercicio, hipoxia crónica y, en estadios finales, hipertensión pulmonar con cor pulmonale y mal pronóstico vital.
tags: #alveolitis #alergica #extrinseca #pediatria