La parada cardiorrespiratoria (PCR) pediátrica se define como el cese súbito y potencialmente reversible de la función cardíaca y respiratoria. Aunque menos frecuente que en adultos, exige una respuesta inmediata y estructurada. La PCR se identifica por inconsciencia, apnea o respiración agónica y ausencia de pulso o signos de vida, con toma de pulso adaptada a la edad (braquial/femoral en lactantes; carótida en niños mayores).
La actuación precoz en caso de PCR mejora significativamente el pronóstico del paciente. Cualquier maniobra de RCP, independientemente de su calidad, ha demostrado mejorar el pronóstico de la PCR. En el paciente menor de un año, la mayoría de las PCRs son de causa respiratoria: infecciones respiratorias, obstrucción accidental de la vía aérea o síndrome de muerte súbita del lactante. Detectar qué pacientes pueden sufrir una PCR permitirá aplicar medidas para prevenirla.
La RCP iniciada precozmente por personal no entrenado mejora la supervivencia, independientemente de la calidad de la reanimación. La RCP básica es el conjunto de maniobras que permiten identificar si un niño está en situación de parada cardiorrespiratoria (PCR) y realizar una sustitución de las funciones respiratoria y circulatoria, sin ningún equipamiento específico, hasta que la víctima pueda recibir un tratamiento más cualificado. Las maniobras de RCP básica son fáciles de aprender y cualquier persona puede realizarlas con un entrenamiento adecuado. Todos los ciudadanos deberían conocer y entrenarse en estas maniobras.
La RCP básica instrumentalizada es aquella en la que se utilizan dispositivos de barrera o en la que se realiza ventilación con bolsa autoinflable y mascarilla facial. Es un tipo de RCP que debería ser conocida por grupos específicos de población general. La desfibrilación semiautomática (DESA) debe incorporarse en la formación de la RCP básica a la población general.
Secuencia de Reanimación Cardiopulmonar Básica (SVB)
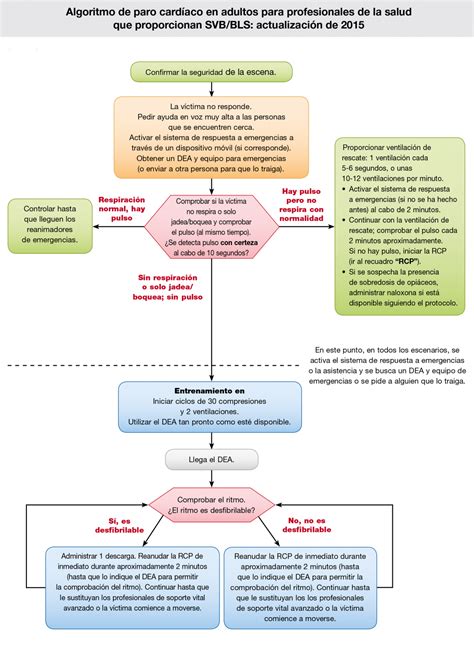
En 2015, el European Resuscitation Council (ERC) actualizó las normas para la RCP básica pediátrica. La secuencia de reanimación cardiopulmonar básica consta de una serie de pasos o maniobras que deben realizarse de forma secuencial:
- Garantizar la seguridad del paciente y el reanimador. Movilizar al paciente a un lugar seguro (en caso de traumatismo, asegurar estabilidad de la columna cervical). Es esencial la seguridad del reanimador y la víctima, pero sólo se debe movilizar al niño si se encuentra en un lugar peligroso o si su situación o posición no son adecuadas en caso de precisar RCP.
- Comprobar conciencia. Se comprobará la respuesta del niño ante estímulos como hablarle en voz alta (por su nombre en niños que puedan responder), y/o dándole pellizcos y palmadas en el tórax o el abdomen. A los niños en que se sospeche una lesión de la columna cervical se les debe estimular con cuidado y siempre protegiendo el cuello.
- Si el niño responde al hablarle o estimularle: Se le dejará en la posición en que se encuentre, siempre que no corra peligro. Se comprobará su situación clínica y se pedirá ayuda si es preciso. Se controlará su situación de forma periódica.
- Si el niño no responde: Se continuará con los siguientes pasos de la RCP básica.
- Pedir ayuda. Si hay un solo reanimador, realizará las maniobras de RCP básica durante 1 minuto antes de separarse del niño para solicitar ayuda al Sistema de Emergencias Médicas (SEM). Si hay 2 reanimadores, uno de ellos iniciará la RCP mientras el otro activa el SEM (112 o 061), volviendo cuanto antes a colaborar en la RCP. Es muy importante recordar que el servicio telefónico 112 o 061 es gratuito y accesible desde cualquier teléfono, fijo o móvil.
- Abrir la vía aérea. Un niño inconsciente suele ser incapaz de mantener permeable la vía aérea. Por ello, la medida inicial debe ser la apertura de la vía aérea.
- Maniobra frente-mentón: Es la maniobra de elección en todos los niños, excepto en los que se sospeche traumatismo cervical. Se colocará una mano abierta sobre la frente sujetándola firmemente y manteniendo el cuello en posición neutra en lactantes y en extensión ligera-moderada en niños. En el niño, los dedos pulgar e índice deben quedar disponibles para pinzar la nariz cuando se vaya a realizar la ventilación. Se levantará el mentón, colocando la punta de los dedos de la otra mano debajo del mismo. Durante esta maniobra se debe poner especial cuidado en evitar cerrar la boca o comprimir los tejidos blandos debajo del mentón, ya que esta acción puede obstruir la vía aérea, sobre todo en lactantes. Por tanto, no se realizará la maniobra frente-mentón con extensión del cuello. En estos casos, la apertura de la vía aérea se puede realizar con elevación o subluxación mandibular, o tracción mandibular. Si con estas maniobras no se consigue una apertura de la vía aérea y ventilación adecuadas se realizará maniobra frente-mentón pero con la menor extensión posible de la cabeza, ya que el mantenimiento de la vía aérea tiene prioridad sobre el riesgo de daño cervical. Una vez abierta la vía aérea se debe comprobar si existe algún objeto visible en boca y extraerlo siempre que sea factible.
- Comprobar respiración. El reanimador, mientras mantiene la apertura de la vía aérea, aproximará el oído y la mejilla a la boca del niño para:
- Ver si hay movimientos torácicos y/o abdominales.
- Oír si hay ruidos respiratorios.
- Sentir el aire exhalado en la mejilla.
- Si el niño respira: Se le debe colocar en posición lateral de seguridad, salvo que se trate de un accidente en el que se sospeche traumatismo cervical. Cada 2 min deberá asegurarse la permeabilidad de la vía aérea, así como de la perfusión del brazo que queda en posición inferior. En la sospecha de traumatismo grave se recomienda mantener a la víctima en posición de decúbito supino y sólo si fuera estrictamente necesario colocarle en la posición lateral de seguridad, aunque es necesario que esta maniobra sea realizada por personal entrenado.
- Si el niño no respira: Deberá iniciarse la ventilación.
- Ventilar. Si el niño no respira se procederá a 5 insuflaciones de rescate.
- En el lactante: Ventilación boca del reanimador a boca y nariz (si el reanimador puede abarcar con su boca la boca y nariz del lactante).
- En el niño mayor de un año: Ventilación boca del reanimador a boca (pinzando la nariz para evitar la fuga de aire).
- Comprobar signos de circulación o signos vitales. Incluyen: cualquier movimiento, tos o respiración normal, la palpación de pulso es poco fiable. Después de realizar la ventilación inicial o de rescate, se debe comprobar la existencia de signos vitales (respiraciones, tos o movimientos) y/o la palpación de pulso arterial central durante un máximo de 10 segundos. Debido a que la maniobra de palpación del pulso es difícil de valorar, los reanimadores que forman parte de la población general sólo deben comprobar la presencia o no de signos de circulación, mientras que se recomienda que el personal sanitario valore tanto la presencia de pulso arterial como los signos de circulación.
- Pulso braquial en lactantes (con el brazo del niño separado del tórax en abducción y rotación externa se colocarán los dedos índice y medio en la zona interna del brazo entre el codo y el hombro).
- Pulso carotídeo en niños (con los dedos en la línea media del cuello efectuando un barrido lateral hasta localizar la carótida).
- Si hay signos de circulación: Se debe continuar ventilando a una frecuencia de 12 a 20 veces/min (de mayor a menor frecuencia desde el lactante a la pubertad), hasta que el niño respire por sí mismo con eficacia. Si el niño respira, pero permanece inconsciente, se le debe colocar en posición de seguridad.
- Si no hay signos de circulación, no hay pulso arterial central o la frecuencia del pulso es inferior a 60 lat./min a cualquier edad y se acompaña de pérdida de consciencia, ausencia de respiración y mala perfusión periférica: Se debe efectuar masaje cardíaco.
- Compresiones torácicas. Se aplicará la presión suficiente en el tercio inferior del esternón, para deprimir este, al menos, un tercio del diámetro anteroposterior del tórax. Debe liberarse la presión completamente antes de la siguiente compresión. La velocidad de compresión debe ser de 100 - 120 cpm. En cada una de las compresiones permita que el tórax recupere completamente su posición normal para permitir un buen llenado del corazón. Minimice interrupciones en las compresiones torácicas para realizar cualquier otra actividad, ya que se asocian con una importante reducción en la presión de perfusión coronaria. Cambie de reanimador (compresor) cada 2 minutos. No emplee más de 5 segundos en dicho cambio. Hasta que el paciente recupere pulso o los reanimadores se encuentren agotados.
- Técnica en lactantes y niños pequeños: La compresión torácica se puede realizar abarcando el tórax con las dos manos (pulgares sobre el tercio inferior del esternón mientras se abarca el tórax con el resto de los dedos) o con dos dedos (medio y anular en el tercio inferior del esternón).
- Técnica en niños (desde el año hasta la pubertad): El masaje cardíaco se puede realizar con el talón de una mano o, si el niño es muy grande o el reanimador no tiene suficiente fuerza física, con las dos manos entrelazadas. El/los brazo/s deben colocarse en posición vertical sobre el tórax del niño para presionar con más facilidad y deprimir aproximadamente un tercio de la profundidad del tórax. Levantar la punta de los dedos para asegurar que la presión no se aplica sobre las costillas. La compresión debe ser rítmica y debe durar el 50 % del ciclo, dejando que el tórax vuelva a su posición normal sin retirar la mano del lugar de compresión.
- Profundidad de compresiones: Al menos 1/3 del diámetro anteroposterior del tórax (aproximadamente 4 cm en lactantes y 5 cm en niños). Una vez que los niños alcanzan la pubertad se utiliza la profundidad de compresiones recomendada en adultos de al menos 5 cm y, como máximo, 6 cm.
- Frecuencia: Entre 100 y 120 compresiones por minuto.
- Relación compresiones/ventilaciones:
- Población general (legos): 30:2.
- Personal sanitario y cuidadores entrenados: 15:2.
- Llamar a emergencias al minuto de iniciar la RCP. Si solo había un reanimador y no se ha contactado con el Servicio de Emergencias, se hará tras un minuto de RCP.
Tratamiento de la Obstrucción de la Vía Aérea por Cuerpo Extraño (OVACE)
Ante la sospecha de obstrucción de la vía aérea por un cuerpo extraño, se debe actuar siguiendo un algoritmo específico:
- Establecer la gravedad del episodio.
- Tos eficaz: Animar al niño a toser, dado que la tos espontánea es la mejor maniobra de desobstrucción. Si el objeto es expulsado, vigilar el estado del niño y observar cualquier cambio en la respiración ya que puede haber quedado una parte del cuerpo extraño alojada en la vía aérea.
- Tos inefectiva o paciente consciente:
- Lactantes: Dar 5 golpes en la espalda. Si no se consigue expulsar el cuerpo extraño, aplicar 5 compresiones torácicas.
- Niño mayor de un año: Dar 5 golpes en la espalda. Si no se consigue expulsar el cuerpo extraño, aplicar 5 compresiones abdominales (maniobra de Heimlich).
- Paciente inconsciente:
- Colocar al paciente sobre una superficie plana dura.
- Abrir la vía aérea. Si se ve un objeto, intentar retirar con una maniobra de barrido (solo si es visible).
- Antes de las dos insuflaciones, comprobar si hay cuerpo extraño en la boca.
- Si se soluciona la OVACE, pero no respira, continuaremos administrando respiraciones.
Maniobras específicas para OVACE:
- Lactantes: Colocar al niño sobre el antebrazo, con la cabeza más baja que el tronco. Golpear con el talón de la mano en la región interescapular. Si no se expulsa, aplicar compresiones torácicas.
- Niño mayor: Para realizar las compresiones abdominales (maniobra de Heimlich), el reanimador se colocará detrás del niño, rodeará con sus brazos el tórax del niño, y con el puño cerrado, apoyado en la región epigástrica, ejercerá presión en sentido ascendente.
Soporte Vital Avanzado Pediátrico (SVA)
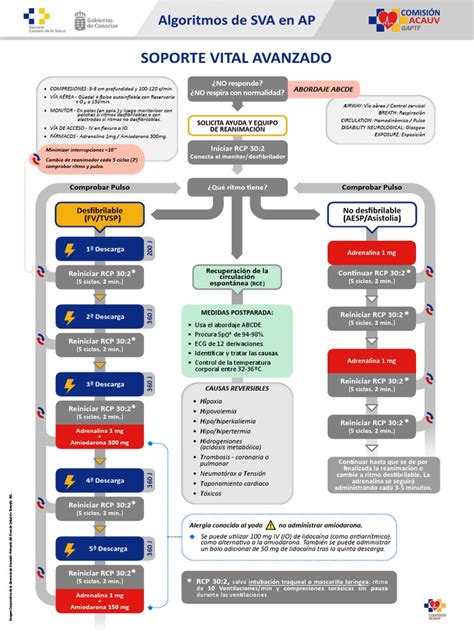
El soporte vital avanzado pediátrico (SVA) se inicia tras aplicar la secuencia de reanimación básica y comprobar la ausencia de signos de circulación o la presencia de una bradicardia grave con signos de mala perfusión. Requiere personal entrenado y experimentado.
Identificación y manejo de ritmos cardíacos:
- Ritmos no desfibrilables (Asistolia/AESP/Bradicardia extrema): Son los más frecuentes en la PCR pediátrica, representando aproximadamente el 80% de los casos y se asocian a mayor mortalidad. No está indicada la desfibrilación. Se debe administrar adrenalina precozmente y buscar las causas reversibles (las 'H' y 'T').
- Ritmos desfibrilables (FV/TVSP): Son menos frecuentes en niños, representando alrededor del 10-20% de los casos. Requieren desfibrilación inmediata: 4 J/kg como descarga inicial.
Fármacos y tratamiento en SVA:
- Adrenalina: Tiene un papel esencial en ritmos desfibrilables y no desfibrilables, usada lo antes posible.
- Amiodarona o Lidocaína: Se utilizarán en la FV y la TVSP refractarias a la desfibrilación. La lidocaína es una alternativa si no se dispone de amiodarona.
- Acceso vascular: La vía venosa periférica debe conseguirse en menos de 90 segundos. Si no es posible, se intentará directamente la vía intraósea. Si no puede obtenerse una vía intraósea y el paciente está intubado, se administrarán los fármacos por vía endotraqueal pero posteriormente debe intentarse obtener una vía intravenosa (IV).
- Manejo avanzado de vía aérea: Se establece un límite de 2 intentos de intubación total para evitar hipoxia prolongada. La capnografía cuantitativa (ETCO₂) es la confirmación más fiable de la posición del tubo y de la calidad de la RCP.
- Causas reversibles (H y T): Evaluar y corregir rápidamente causas reversibles como las 'H' (Hipovolemia, Hipoxia, H+ (acidosis), Hipo/Hiperkalemia, Hipotermia) y las 'T' (Tóxicos, Taponamiento cardíaco, Neumotórax a Tensión, Trombosis coronaria/pulmonar).
Cuidados Post-Reanimación
Tras la recuperación de la circulación espontánea (ROSC), es fundamental implementar un conjunto de intervenciones destinadas a optimizar la oxigenación, perfusión, control neurológico y prevención de nuevos eventos adversos:
- Hemodinámico: Mantener una presión arterial sistólica y media por encima del percentil 10 de la edad del niño para asegurar perfusión cerebral y renal.
- Respiratorio: Mantener una saturación de oxígeno entre 94-98% y una normocapnia (PaCO₂ entre 35-45 mmHg). Evitar la hiperoxia.
- Neurológico: Realizar evaluación neurológica seriada (estado de conciencia, reflejos, pupilas), uso precoz de neuroimagen y monitorización EEG si hay sospecha de convulsiones o status epiléptico. El neuropronóstico no debe realizarse antes de las 72 horas post-parada. Tratar las convulsiones de inmediato si aparecen usando benzodiacepinas como fármacos de primera línea y levetirazetam si persiste.
- Control de temperatura: La hipertermia tras la PCR se asocia con peores resultados neurológicos. Mantener una temperatura entre 36-37,5 °C (normotermia controlada), por debajo de 37,7 ºC durante las primeras 72 horas.
Reanimación Neonatal
El soporte vital neonatal (SVN) constituye un marco asistencial específico, diferenciado del soporte vital pediátrico (SVP), porque responde a una fisiopatología única: la transición cardiorrespiratoria del feto a la vida extrauterina. En el SVP, aunque la causa habitual también es hipóxica, el algoritmo está diseñado para niños ya adaptados a la vida extrauterina.
Las principales diferencias radican en la fisiología y los objetivos de oxigenación y ventilación. En el recién nacido sano, la saturación de oxígeno aumenta progresivamente durante los primeros 10 minutos de vida; por ello, el SVN utiliza objetivos de saturación específicos por minuto de vida y recomienda iniciar con concentraciones bajas de oxígeno (según edad gestacional), evitando hiperoxia.
En el neonato, los fármacos rara vez están indicados; la bradicardia suele reflejar hipoxia profunda y se corrige ventilando. El manejo del cordón umbilical es clínicamente relevante porque constituye el último determinante hemodinámico de la transición feto-neonatal. Estrategias como el pinzamiento tardío favorecen una mejor adaptación circulatoria, mayor volumen eritrocitario y mejor oxigenación tisular inicial.

Prevención
La prevención es una piedra angular en la mejora de los resultados de la parada cardiorrespiratoria pediátrica. La vacunación sistemática para evitar infecciones respiratorias graves es fundamental.