Introducción a las Urgencias Obstétricas y Ginecológicas
El término urgencias o emergencias se refiere a un hecho o accidente que requiere acción inmediata. La obstetricia y ginecología es una especialidad médico-quirúrgica compleja que aborda la salud de los órganos reproductores femeninos, el embarazo, el parto y el puerperio.
Tradicionalmente, el embarazo es considerado un evento fisiológico. Sin embargo, cerca de un 20% de las embarazadas desarrolla patologías obstétricas que se asocian a mortalidad materna y perinatal. A nivel mundial, cada año medio millón de mujeres fallece durante el embarazo y parto debido a estas complicaciones. Un número significativo de las urgencias obstétricas ocurre en pacientes sin factores de riesgo, por lo que la prevención, identificación precoz e intervención a tiempo de estos eventos juegan un rol fundamental para contrarrestar un resultado perinatal adverso.
Es vital reconocer y actuar ante los síntomas de urgencias ginecológicas y obstétricas para recibir atención inmediata, ya que muchas afecciones pueden desarrollarse rápidamente. Una respuesta inmediata es clave para aliviar los síntomas, acotar el diagnóstico, actuar con seguridad y proporcionar los cuidados necesarios.
Urgencias Durante el Embarazo
Para realizar una atención urgente integral a la mujer embarazada, contamos con un servicio de urgencias obstétricas atendido las 24 horas del día por especialistas en ginecología y obstetricia. En las últimas semanas de embarazo es frecuente padecer ciertos signos y síntomas diferentes a los ocurridos durante el embarazo, y algunos de ellos requieren visitar urgencias para garantizar que todo está en orden. Por ello, y porque ningún embarazo es igual a otro, es muy importante la adecuada valoración por parte de un ginecólogo/a o matrona en cualquier momento del proceso para atender las incidencias que surjan. En caso de que la mujer esté de parto, los profesionales, instalaciones y recursos estarán preparados para atenderla.
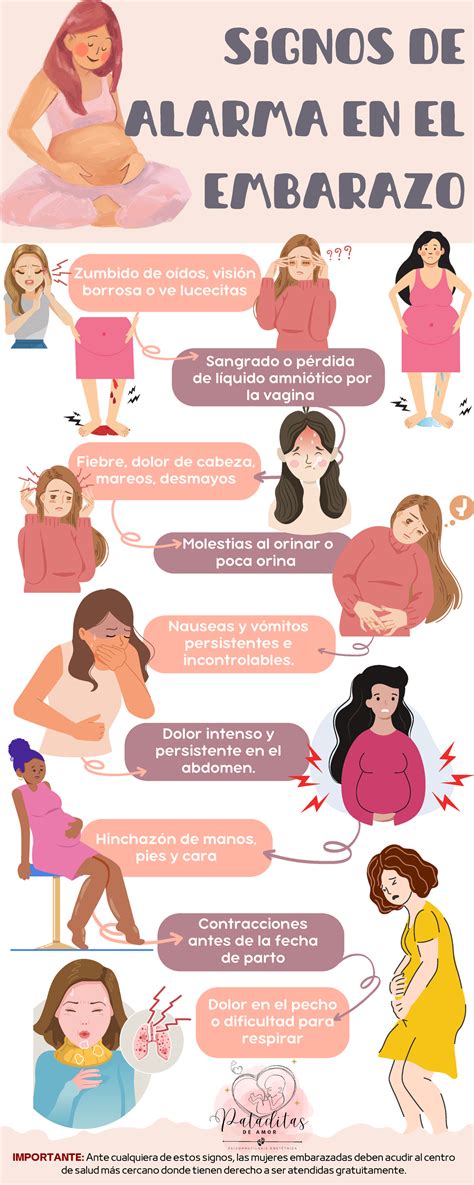
Signos y Síntomas de Alarma Obstétrica
Es recomendable acudir de inmediato a urgencias para recibir atención médica especializada si durante el embarazo se experimenta:
- Sangrado vaginal o hemorragia genital.
- Dolores fuertes y persistentes en el vientre o dolor abdominal pélvico.
- Pérdida de líquido amniótico antes de tiempo, lo que puede indicar una rotura prematura de membranas.
- Fiebre alta (una temperatura superior a 39,5° C en el primer trimestre aumenta el riesgo de aborto espontáneo y malformaciones del cerebro o de la médula espinal en el bebé. En etapas más avanzadas del embarazo, aumenta el riesgo de trabajo de parto prematuro).
- Mareos intensos.
- Visión borrosa.
- Dificultad para respirar.
- Aumento repentino de peso.
- Hinchazón excesiva en manos, pies o rostro.
- Si el bebé deja de moverse en el útero.
En caso de una urgencia obstétrica, es fundamental mantener la calma y actuar con rapidez. Llama inmediatamente a los servicios de emergencia y proporciona la mayor cantidad de información posible. Mientras esperas la ayuda profesional, intenta mantener a la persona afectada cómoda y tranquila. Sigue las instrucciones que te den por teléfono y no dudes en pedir ayuda a otras personas presentes.
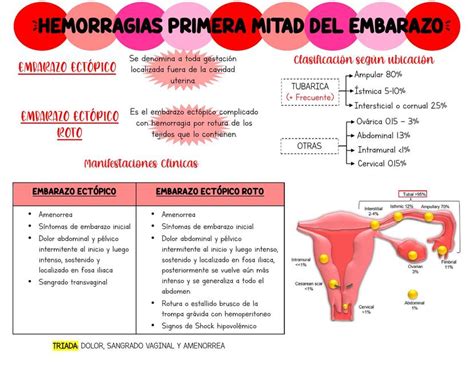
Hemorragia del Primer Trimestre del Embarazo
El sangrado genital es un motivo de consulta frecuente durante toda la gestación. El 20 a 40% de las mujeres embarazadas sangra en el primer trimestre. De hecho, aproximadamente un 30% de los embarazos se pierde en el primer trimestre.
Causas Comunes de Sangrado en el Primer Trimestre:
- Variedades de aborto (amenaza de aborto, aborto incompleto o completo, aborto retenido, aborto inevitable).
- Embarazo ectópico (las hemorragias son frecuentes en gestaciones que no evolucionan de manera correcta).
- Enfermedad del trofoblasto.
- Otras causas más infrecuentes: hemorragia de la implantación, hemorragia cervical o vaginal.
Diagnóstico y Manejo:
El diagnóstico es inicialmente clínico y provisorio, basado en la edad gestacional y en las características del sangrado (cuantía, dolor asociado, características del dolor).
- La anamnesis (amenorrea, sangrado genital y dolor abdominal) y el examen físico general y segmentario ayudan a establecer una presunción diagnóstica.
- La especuloscopia permite descartar causas vaginales y cervicales. La visualización de un saco gestacional en un cuello uterino dilatado permite diagnosticar aborto inevitable. El tamaño uterino se relaciona con la amenorrea, pudiéndose palpar el útero a través del abdomen desde alrededor de las 12 semanas de amenorrea.
- Si la gestación está cercana a las 12 semanas, la posibilidad de embarazo ectópico se reduce muy significativamente y un aparato de Doppler puede permitir oír los latidos cardíacos fetales (LCF). El no auscultar los LCF, sin embargo, no es suficiente en el primer trimestre para asegurar un diagnóstico de aborto.
- La ultrasonografía (US) es el examen fundamental en el diagnóstico de la hemorragia del primer trimestre. Cuando se trata de gestaciones menores de 6 semanas de amenorrea, su correlación con los niveles de subunidad beta de hormona gonadotrofina coriónica humana (beta-hGC) es fundamental.
- Las mediciones seriadas de beta-hGC permiten definir el diagnóstico y manejo:
- Niveles de beta-hGC en descenso son consistentes con un embarazo intrauterino no viable o un ectópico en involución.
- Niveles de beta-hGC en ascenso son compatibles con un embarazo intrauterino viable (85% de los embarazos viables muestran un incremento de hGC >66% en 48hrs.), pero algunos ectópicos pueden parecerse.
- Niveles de beta-hGC en plateau o con aumento lento sugieren un embarazo ectópico.
- Ausencia de embarazo intrauterino en US transvaginal con beta-hGC >1000 a 2000UI/L (o >6000UI/L en US transabdominal) sugiere un embarazo ectópico.
- Es importante mencionar el sangrado atribuible a la pérdida precoz de uno de los gemelos en un embarazo múltiple ("vanishing twin"). Las pacientes Rh negativas deben ser vacunadas con inmunoglobulina anti-D para evitar los riesgos de sensibilización.
El manejo del embarazo ectópico es quirúrgico cuando está complicado y, en caso contrario, puede evaluarse su tratamiento médico. El embarazo intrauterino, entre las 7 y 11 semanas de gestación, con actividad cardíaca embrionaria, tiene una posibilidad de 90% o más de seguir adelante, de modo que su manejo es expectante. El reposo es parte de las prescripciones habituales en estos casos, a pesar de que no existe evidencia de que modifique el pronóstico. En los casos de aborto incompleto o aborto inevitable, con el cuello uterino dilatado, el tratamiento en general es el legrado uterino, si bien en la actualidad puede permitirse el manejo expectante y la resolución espontánea. En los abortos retenidos, el manejo puede ser expectante o médico-quirúrgico dependiendo fundamentalmente de la edad gestacional al momento del diagnóstico.
Pronóstico:
Numerosos estudios muestran una asociación entre hemorragia del primer trimestre y resultado perinatal adverso (aborto, parto prematuro, rotura prematura de membranas y restricción del crecimiento intrauterino), razón por la cual es conveniente seguir a estas pacientes en una unidad de alto riesgo obstétrico.
Hemorragia de la Segunda Mitad del Embarazo
En el segundo y tercer trimestre de la gestación, la hemorragia genital es menos frecuente que durante el primer trimestre (4 a 5% de los embarazos).
Causas Más Frecuentes de Sangrado en la Segunda Mitad:
- Pérdida asociada a incompetencia cervical o trabajo de parto prematuro.
- Placenta previa (20%).
- Desprendimiento prematuro de placenta normoinserta (30%).
- Rotura uterina (infrecuente, pero emergencia que puede llevar a la muerte fetal y materna).
- Vasa previa (raro, emergencia que puede llevar a la muerte fetal).
Evaluación Inicial y Manejo:
Lo primero es determinar la magnitud del sangrado y considerar su asociación a dolor. La ausencia de dolor sugiere incompetencia cervical en embarazos menores de 24 semanas de gestación, o la posibilidad de una lesión vaginal o cervical (pólipos, infecciones, cáncer). El sangrado genital abundante asociado a dolor intenso sugiere un desprendimiento placentario.
La auscultación de los LCF por Doppler o su detección por ultrasonido es fundamental en la toma de decisiones. La ultrasonografía permite el diagnóstico de la localización placentaria y a veces, infrecuentemente, la visualización de hematomas retroplacentarios compatibles con el diagnóstico de desprendimiento. En la actualidad se ha agregado al examen ultrasonográfico la evaluación del cuello uterino a través del ultrasonido transvaginal.
En el caso de desprendimiento prematuro de placenta normoinserta, suelen existir factores de riesgo como desprendimiento placentario en un embarazo previo, tabaquismo, uso de cocaína, hipertensión y rotura prematura de membranas. Debe recordarse que la magnitud del sangrado vaginal o la ultrasonografía normal no son indicadores confiables de la severidad del desprendimiento o de la hemorragia, porque la sangre puede estar contenida en la región retroplacentaria.
La rotura uterina y la rotura de vasa previa son causas infrecuentes y ocurren durante el trabajo de parto, más que en el anteparto. Ambas son emergencias que pueden llevar a la muerte fetal.
El manejo depende de la edad gestacional, de la causa del sangrado, de la severidad de la hemorragia y del estado fetal.
Placenta Previa:
La mortalidad materna es menor del 1% en países desarrollados, pero es más alta en países subdesarrollados. La morbilidad y mortalidad neonatal están relacionadas fundamentalmente con la prematurez asociada a la resolución del embarazo en pacientes con sangrado excesivo antes del término de la gestación.
El acretismo placentario complica al 1 a 5% de los embarazos con placenta previa y útero sin cicatriz previa. La presencia adicional de cesárea anterior aumenta el riesgo de acretismo y de histerectomía durante el parto. La recurrencia de placenta previa es del 4 al 8%.
En pacientes con placenta previa diagnosticada por ultrasonografía y que han permanecido asintomáticas, se recomienda evitar la vida sexual y el examen ginecológico durante la segunda mitad de la gestación, así como reducir la actividad física que puede asociarse a aumento de contracciones uterinas y estas, a sangrado genital. No existe, sin embargo, evidencia disponible para estas recomendaciones. Un sangrado activo en una paciente con placenta previa constituye una emergencia obstétrica absoluta.
Manejo de la Hemorragia en Placenta Previa:
- Vía venosa permeable y administración de cristaloides. En pacientes con sangrado activo es prudente instalar dos vías venosas.
- Debe asegurarse un débito urinario cercano a 30mL/hr.
- Clasificación grupo y Rh, y anticuerpos.
- Perfil de coagulación.
- Monitorización hemodinámica materna.
- Transfusión cuando las pérdidas exceden el 30% del volumen sanguíneo o cuando la hemoglobina es menor de 10g/dL, o cuando una paciente hipotensa no responde a 2 Lt de cristaloides. Un sangrado importante no impide un manejo conservador.
- Monitorización fetal.
Urgencias Ginecológicas
Identificar los síntomas de urgencias ginecológicas es crucial para recibir atención inmediata, ya que muchas afecciones pueden desarrollarse rápidamente. Estas urgencias ginecológicas pueden surgir por diversas causas, desde infecciones hasta problemas relacionados con el embarazo.
Sangrados Vaginales Anormales y Hemorragias
La hemorragia vaginal inesperada es de los síntomas a los que más se debe prestar atención. Las características que determinan la urgencia de los sangrados se basan en la cantidad e intensidad de la hemorragia.
- Sangrado vaginal anormal: cuando se sangra en exceso. Por lo general, una mujer gasta un paquete de 10 toallas higiénicas durante su menstruación, que debe durar de tres a cinco días. Si se usa más, puede considerarse un sangrado anormal.
- Hemorragia vaginal: significa que se presenta sangrado en fechas que no debería haber sangrado, no está asociada a la cantidad de sangre. Esta alteración se suele producir por un desequilibrio hormonal entre los estrógenos y la progesterona.
- Estos tipos de sangrados son frecuentes en las niñas adolescentes y también en la perimenopausia.
- Por otro lado, durante la menopausia, siempre que una mujer no está tomando terapia hormonal sustitutiva y tenga un sangrado uterino, también se considera anormal.
- Alteraciones de la regla que afectan únicamente al número de días, o a la duración de los ciclos, no deben ser motivo de consulta urgente, a menos que se acompañen de otros síntomas graves.
- Causas de sangrados anormales pueden incluir ciclos anovulatorios, por ejemplo, en afectaciones hormonales como el Síndrome de Ovario Poliquístico, alteraciones de tiroides, obesidad o la toma de ciertos medicamentos.
Dolor Abdominal o Pélvico
El dolor abdomino-pélvico puede ser punzante o tipo cólico y es preocupante porque, generalmente, se puede asociar a la menstruación. Este dolor suele acentuarse cuando la mujer tiene la regla y, menos frecuentemente, también puede aparecer dolor con las relaciones sexuales.
Condiciones Asociadas al Dolor Pélvico:
- Enfermedad Inflamatoria Pélvica (EIP).
- Torsión ovárica: es el hecho más doloroso y puede requerir de ingreso, tratamiento antibiótico y en ocasiones de cirugía.
- Quistes hemorrágicos del ovario: ocasionalmente, la sangre se acumula en el interior del ovario ocasionando un quiste hemorrágico del ovario. Este hecho es muy doloroso y suele provocar sangrado e irritación peritoneal. A pesar de ello, no todos los quistes dan molestias.
- Fibromas o miomas uterinos: también pueden provocar dolor. También, en algún tipo concreto de mioma, si estos crecen pueden querer salir por la vagina ocasionando lo llamado "parto del mioma".
- Infecciones agudas.
Infecciones Genitales
Las infecciones genitales son uno de los motivos más frecuentes de consulta en los servicios de urgencias de ginecología.
- La candidiasis genital o vulvovaginal, causada por hongos (los más frecuentes suelen ser la Candida), es una infección que causa quemazón e irritación en la vulva y/o en la vagina. Hay varias familias de Cándidas. Este síntoma puede ser causa de infecciones como la vaginitis o la vulvitis.
- Entre las infecciones, también encontramos las enfermedades de transmisión sexual (ETS). Algunas son causadas por bacterias y otras por virus. Las ETS a menudo no causan ningún síntoma y las personas pueden no saber que están afectadas.
Otras Urgencias Ginecológicas
- Bultos o masas: la presencia de un bulto genital también asusta a las mujeres, y por dicho motivo acuden de urgencias. Siempre que una mujer se encuentra algo novedoso en la mama es normal que acuda de urgencias. La picazón en las mamas o un cambio en su coloración pueden ser signos de infecciones, inflamaciones o, en casos más graves, de cáncer de mama.
- Prolapso de órganos pélvicos: ocurre cuando un órgano, como por ejemplo el útero, desciende y se desplaza de su ubicación natural. Los prolapsos son consecuencia del debilitamiento de la musculatura de soporte del suelo pélvico. Pueden ser anteriores (cuando desciende la uretra, la vejiga, o ambos). Los prolapsos genitales no son malignos y tienen solución. En ocasiones no dan síntomas, pero en otras son muy molestos y requieren de tratamiento.
Atención Profesional en Urgencias Ginecológicas y Obstétricas
Para realizar una atención urgente integral, es fundamental contar con un servicio de urgencias obstétricas y ginecológicas atendido las 24 horas del día por especialistas en ginecología y obstetricia. En caso de que se esté de parto, los profesionales, instalaciones y recursos deben estar preparados para atender la situación.
La obstetricia en particular tiene la característica de que un porcentaje importante de los partos podría ocurrir en sitios sin ninguna infraestructura. Sin embargo, el 15% a 20% de los partos puede requerir de cuidados cuya ausencia se asocia a morbimortalidad materna y perinatal. Si bien existen tablas de factores de riesgo que permiten reconocer en las madres embarazadas aquellas que requieren cuidados especiales, las urgencias se producen muchas veces en mujeres sin factores de riesgo.
Lo anterior explica que en el mundo aún fallezcan cada año alrededor de medio millón de mujeres por embarazo y parto. Es por eso que la posibilidad de derivar pacientes de centros de menor complejidad a centros de mayor complejidad es crucial. Un gran equipo profesional, unas instalaciones adecuadas y su ubicación facilitan una asistencia profesional y humanizada, permitiendo una atención rápida y eficaz de las urgencias.
Ventajas de un Seguro Médico Privado en Urgencias Obstétricas
Tener un seguro médico privado en caso de una urgencia en obstetricia puede brindar numerosas ventajas, entre las cuales se encuentran:
- Acceso inmediato a servicios especializados en obstetricia.
- Atención médica de calidad con profesionales altamente calificados.
- Cobertura de todos los gastos médicos y hospitalarios relacionados con el parto.
- Posibilidad de elegir el centro médico y el médico de confianza para el seguimiento del embarazo.
- Mayor comodidad y confort durante el proceso de parto.
- Rapidez en la atención ante cualquier complicación durante el embarazo o el parto.
- Disminución del estrés y la preocupación por los costos médicos.
- Protección ante posibles complicaciones postparto que requieran atención médica urgente.
- Mayor tranquilidad y seguridad para la madre y el bebé durante todo el proceso.
- Apoyo financiero en caso de necesitar intervenciones quirúrgicas relacionadas con el embarazo o el parto.
tags: #5 #urgencias #en #ginecologia #y #obstetricia