Si has intentado concebir durante un período razonable de tiempo sin éxito, es fundamental buscar la ayuda de un médico para una evaluación exhaustiva y un tratamiento para la infertilidad. Tanto tú como tu pareja deberán someterse a esta evaluación, que puede incluir una serie de pruebas para determinar la causa subyacente de la infertilidad y guiar el camino hacia un tratamiento efectivo.
Evaluación de la Fertilidad
La evaluación de la fertilidad es un paso crucial para identificar los factores que pueden estar afectando la capacidad de concebir. Diversos análisis y pruebas pueden ser necesarios para obtener un panorama completo de la salud reproductiva.
Análisis de la Ovulación
Para determinar si la ovulación está ocurriendo correctamente, se pueden emplear varios métodos:
- Kits de predicción de la ovulación: Estos kits de venta libre detectan el aumento repentino de la hormona luteinizante (LH) que ocurre justo antes de la ovulación.
- Análisis de sangre para progesterona: La presencia de progesterona, una hormona producida después de la ovulación, puede indicar que la ovulación ha tenido lugar.
- Verificación de otros niveles hormonales: Se pueden medir otros niveles hormonales, como el de la prolactina, que también pueden influir en la fertilidad.
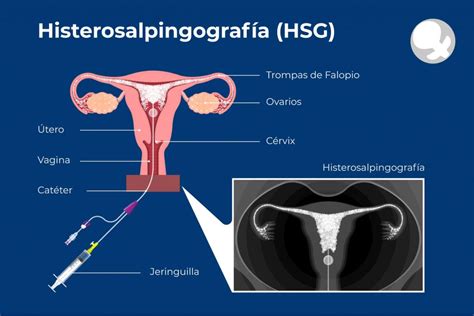
Histerosalpingografía
Este examen de diagnóstico por imagen se utiliza para evaluar el útero y las trompas de Falopio. Durante el procedimiento, se inyecta un contraste de rayos X en el útero, y luego se toman radiografías. Esto permite detectar problemas dentro del útero y determinar si el contraste atraviesa las trompas de Falopio, indicando si están obstruidas o permeables. Si se identifican anomalías, pueden ser necesarias evaluaciones adicionales.
Análisis de Reserva Ovárica
Este análisis es fundamental para evaluar la calidad y cantidad de óvulos disponibles para la ovulación. Está especialmente recomendado para mujeres mayores de 35 años o aquellas con riesgo de agotar su producción de óvulos. Generalmente, implica una serie de análisis de sangre y pruebas por imágenes.
Otros Análisis Hormonales
Además de los análisis específicos para la ovulación, se pueden evaluar los niveles de otras hormonas que desempeñan un papel crucial en el proceso reproductivo, como las hormonas tiroideas y pituitarias.
Pruebas por Imágenes
La ecografía pélvica es una herramienta de imagen útil para detectar enfermedades o anomalías en el útero y las trompas de Falopio.
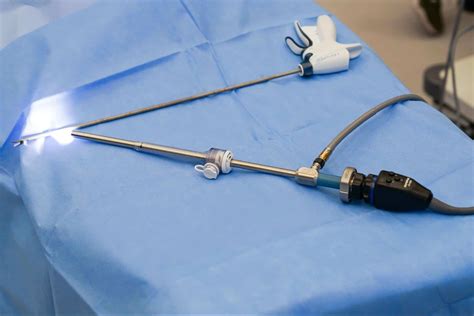
Laparoscopia
La laparoscopia es un procedimiento quirúrgico mínimamente invasivo que permite examinar directamente las trompas de Falopio, los ovarios y el útero. Se realiza una pequeña incisión cerca del ombligo para insertar un delgado dispositivo de observación. Este método es eficaz para identificar condiciones como la endometriosis, cicatrices, obstrucciones tubáricas o irregularidades en los ovarios y el útero.
Pruebas Genéticas
En algunos casos, pueden ser necesarias pruebas genéticas para descartar posibles causas hereditarias de infertilidad.
Tratamiento de la Infertilidad
El tratamiento para la infertilidad es altamente personalizado y depende de diversos factores, incluyendo la causa de la infertilidad, la edad de la paciente, el tiempo que ha transcurrido intentando concebir y las preferencias personales. La esterilidad es un trastorno complejo que puede implicar compromisos significativos en términos financieros, físicos, psicológicos y de tiempo. Los tratamientos pueden enfocarse en restaurar la fertilidad mediante medicamentos o cirugía, o bien, emplear técnicas de reproducción asistida para facilitar el embarazo.
Medicamentos para Restablecer la Fertilidad
Los medicamentos que regulan o estimulan la ovulación, conocidos como medicamentos para promover la fertilidad, son el tratamiento principal para mujeres con trastornos ovulatorios.
- Citrato de clomifeno: Este medicamento oral estimula la ovulación al incrementar la liberación de hormona folículo estimulante (FSH) y hormona luteinizante (LH) por parte de la glándula pituitaria, lo que promueve el crecimiento de folículos ováricos. Es comúnmente el tratamiento de primera línea para mujeres menores de 39 años sin síndrome de ovario poliquístico (SOP).
- Gonadotropinas: Estos tratamientos inyectables estimulan directamente los ovarios para que produzcan múltiples óvulos. Incluyen preparaciones como la gonadotropina menopáusica humana (Menopur) y la hormona folículo estimulante (Gonal-F, Follistim AQ, Bravelle). La gonadotropina coriónica humana (hCG) se utiliza para madurar los óvulos y desencadenar su liberación. Existe una preocupación por un mayor riesgo de embarazos múltiples y partos prematuros con el uso de gonadotropinas.
- Metformina: Se utiliza cuando la resistencia a la insulina es una causa sospechada o confirmada de infertilidad, especialmente en mujeres con SOP. La metformina ayuda a mejorar la resistencia a la insulina, lo que puede aumentar las posibilidades de ovulación.
- Letrozol: Este medicamento, un inhibidor de la aromatasa, funciona de manera similar al clomifeno y se usa comúnmente en mujeres menores de 39 años con SOP.
- Bromocriptina: (La información sobre la bromocriptina no está completa en el texto original, pero se infiere su uso en el contexto de tratamientos hormonales).
Riesgos Asociados a los Medicamentos para la Fertilidad
- Embarazo Múltiple: Los medicamentos orales tienen un bajo riesgo de embarazo múltiple (menos del 10%), principalmente gemelos. Con medicamentos inyectables, este riesgo aumenta hasta un 30%, y puede haber riesgo de trillizos o más. Los embarazos múltiples conllevan un mayor riesgo de parto prematuro, bajo peso al nacer y problemas de desarrollo posteriores. Ajustar la dosis de los medicamentos puede mitigar este riesgo.
- Síndrome de Hiperestimulación Ovárica (SHO): Es una complicación poco frecuente pero grave que puede ocurrir con la administración de medicamentos para inducir la ovulación. Los síntomas leves incluyen hinchazón y dolor ovárico, dolor abdominal, distensión, náuseas y diarrea. Las formas graves pueden causar aumento de peso rápido, ensanchamiento y dolor ovárico, acumulación de líquido en el abdomen y dificultad para respirar.
- Riesgos a Largo Plazo de Tumores Ováricos: La mayoría de las investigaciones sugieren un riesgo mínimo o nulo a largo plazo. Sin embargo, algunas sugieren un mayor riesgo de tumores ováricos en mujeres que toman medicamentos para la fertilidad durante 12 meses o más sin concebir, o en mujeres que nunca han estado embarazadas. Estos hallazgos podrían estar relacionados con problemas subyacentes más que con el tratamiento en sí.
La doctora reacciona a la animación sobre el sindrome de ovario poliquistico
Cirugía para Restaurar la Fertilidad
Aunque menos frecuentes hoy en día debido al éxito de otros tratamientos, existen procedimientos quirúrgicos que pueden corregir problemas de fertilidad:
- Cirugía Laparoscópica o Histeroscópica: Puede corregir anomalías uterinas, eliminar pólipos endometriales, ciertos tipos de fibromas que distorsionan la cavidad uterina, o adherencias uterinas o pélvicas.
- Cirugías Tubáricas: Si las trompas de Falopio están bloqueadas o llenas de líquido, la cirugía laparoscópica puede usarse para eliminar adherencias, dilatar las trompas o crear una nueva apertura. Sin embargo, las tasas de embarazo con fertilización in vitro (FIV) suelen ser superiores.
Tecnologías de Reproducción Asistida (TRA)
Estas técnicas implican la obtención de óvulos maduros, su fecundación con espermatozoides en un laboratorio y la posterior transferencia de los embriones al útero.
- Inseminación Intrauterina (IIU): Se colocan millones de espermatozoides sanos dentro del útero cerca del momento de la ovulación.
- Fertilización In Vitro (FIV): Es la tecnología de reproducción asistida más eficaz.
El Ciclo Menstrual y su Importancia en la Fertilidad
La estimulación ovárica y las diferentes fases de los tratamientos de reproducción asistida están estrechamente ligadas al ciclo menstrual. La sincronización de estos procesos es fundamental para el éxito de técnicas como la inseminación artificial o la FIV.
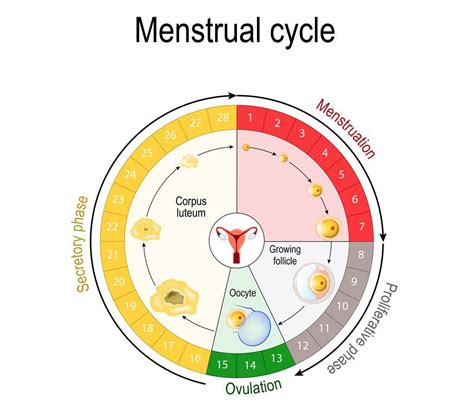
Fases del Ciclo Menstrual
- Fase Folicular: Comienza con la menstruación y se caracteriza por el desarrollo de los folículos en los ovarios.
- Ovulación: El folículo maduro se rompe, liberando el óvulo a la trompa de Falopio. Alrededor del día 14 del ciclo, se produce el periodo de mayor fertilidad. Este es el momento óptimo para procedimientos como la inseminación artificial o la punción ovárica en FIV, monitorizando cuidadosamente con ecografías y medicación para determinar el momento exacto.
- Fase Lútea: Transcurre desde la ovulación hasta el inicio de la siguiente menstruación (aproximadamente 12-14 días).
- Fase Isquémica: Si el óvulo no es fecundado, el cuerpo lúteo desaparece, disminuyendo la producción de estrógenos y progesterona.
Los especialistas en reproducción asistida analizan detalladamente el ciclo menstrual de cada paciente para personalizar los tratamientos, ya sea inseminación artificial (IA) o fecundación in vitro (FIV).
Programación de Procedimientos Clave
- Punción Folicular: Se programa 36 horas después de la inyección de hCG para asegurar la maduración completa de los ovocitos.
- Transferencia de Embriones: Puede realizarse en el mismo ciclo ("transferencia en fresco") o en un ciclo posterior tras la congelación de embriones. Para optimizar la receptividad endometrial, se puede utilizar un ciclo menstrual natural o un ciclo sustituido con medicación hormonal, incluyendo la administración de progesterona exógena.
En centros especializados en reproducción asistida, se emplean técnicas avanzadas para diagnosticar y tratar problemas de fertilidad, incluyendo ciclos menstruales irregulares y alteraciones hormonales, analizando cada fase del ciclo para personalizar los procedimientos y maximizar las posibilidades de embarazo.
Estimulación Ovárica (EO)
La estimulación ovárica tiene como objetivo inducir una ovulación múltiple, lo que requiere un nivel hormonal óptimo. Durante aproximadamente 10 a 12 días, se administran hormonas similares a las que regulan el ciclo menstrual, lo que provoca cambios hormonales en la mujer.
¿Cuándo es Necesaria la Estimulación Ovárica?
La EO se realiza en dos escenarios principales:
- Cuando se va a iniciar un tratamiento de reproducción asistida (IA o FIV).
- Cuando se desea congelar óvulos para preservar la fertilidad.
En ambos casos, el objetivo es obtener un mayor número de óvulos maduros y, consecuentemente, aumentar la probabilidad de embarazo.
Proceso de Estimulación Ovárica
En un ciclo menstrual normal, solo un folículo ovárico madura. Con la administración controlada de hormonas exógenas, se estimulan ambos ovarios para que maduren varios folículos a la vez, liberando múltiples óvulos y aumentando las posibilidades de fecundación.
Pruebas para Determinar el Tratamiento Hormonal
Antes de iniciar la EO, se realizan pruebas para determinar el tratamiento hormonal más adecuado, considerando:
- Reserva Ovárica: Evaluada mediante ecografía transvaginal con recuento folicular y análisis de sangre para medir la hormona antimulleriana (AMH).
- Índice de Masa Corporal (IMC): Un IMC elevado puede afectar la fertilidad.
- Edad: La fertilidad femenina disminuye significativamente con la edad, especialmente a partir de los 35 años.
- Antecedentes y Técnica de Reproducción Asistida: La historia clínica y el tipo de tratamiento a seguir influyen en la pauta hormonal.
- Ecografía Transvaginal Inicial: Para confirmar que los ovarios están en reposo antes de iniciar el tratamiento.
Hormonas Administradas
Las hormonas principales utilizadas son las gonadotropinas:
- Hormona Foliculoestimulante (FSH): Promueve la maduración de varios folículos simultáneamente.
- Hormona Luteinizante (LH): Trabaja en conjunto con la FSH para una mayor respuesta folicular y regular la producción y maduración de ovocitos.
- Hormona Gonadotropina Coriónica Humana (hCG): Se inyecta en una dosis única para inducir la maduración final de los óvulos y desencadenar la ovulación entre 34 y 36 horas después.
Administración y Duración
Las gonadotropinas se administran diariamente por vía subcutánea (en el abdomen o muslos) al inicio de la menstruación (días 1-3). La duración de la estimulación varía entre 8 y 14 días, con seguimiento ecográfico regular para monitorizar el desarrollo folicular.
Respuesta Ovárica a la Estimulación
La respuesta a la EO varía entre mujeres:
- Bajas respondedoras: Se obtienen menos de 4 óvulos.
- Altas respondedoras: Una respuesta exagerada puede llevar al desarrollo de muchos folículos (15-20), aumentando el riesgo de SHO.
Efectos Secundarios de la Estimulación Ovárica
Aunque es un tratamiento seguro, pueden presentarse efectos adversos, generalmente leves y transitorios:
- Reacción en el sitio de inyección
- Cefalea
- Hinchazón abdominal
- Aumento de peso
- Retención de líquidos
- Pesadez en las piernas
- Cambios de humor
- Sensación de presión en los ovarios
- Molestias o dolores en la zona baja del abdomen
- Sequedad vaginal o aumento de flujo
A nivel psicológico, son comunes los cambios de humor, estados depresivos o ansiosos.
Recomendaciones Durante la Estimulación Ovárica
Se recomienda:
- Evitar deportes de impacto o ejercicio físico intenso (riesgo de torsión ovárica).
- Evitar relaciones sexuales.
- Mantenerse relajada, evitar el estrés y descansar adecuadamente.
- Llevar una dieta sana.
- Evitar el consumo de alcohol y tabaco.
Seguridad y Riesgos
Las hormonas administradas son seguras y no se ha demostrado que la estimulación ovárica aumente el riesgo de cáncer. Sin embargo, el aumento del tamaño de los ovarios puede, en ocasiones aisladas, provocar torsión ovárica, por lo que se limita el movimiento brusco. El riesgo de SHO es bajo y cada vez más leve.
Coste de la Estimulación Ovárica
El precio de la medicación hormonal varía:
- Para inseminación artificial: entre 300 y 600 euros.
- Para fecundación in vitro: entre 600 y 1.000 euros.
Estrategias de Afrontamiento y Apoyo
Afrontar la infertilidad puede ser un proceso agotador física y emocionalmente. Es importante:
- Informarse: Comprender cada paso del tratamiento puede reducir la ansiedad.
- Buscar Apoyo: Acercarse a la pareja, familiares, amigos o profesionales. Existen grupos de apoyo en línea.
- Mantener un Estilo de Vida Saludable: El ejercicio moderado y una dieta equilibrada pueden mejorar la perspectiva y el bienestar general.
- Considerar Otras Opciones: Explorar alternativas como la adopción, donación de gametos o la decisión de no tener hijos.
Preparación para la Consulta Médica
Para una evaluación de infertilidad, se recomienda consultar a un endocrinólogo reproductivo. Es útil preparar la siguiente información:
- Un gráfico de los ciclos menstruales y síntomas asociados durante un par de meses.
- Registro del inicio y fin de la menstruación, y características del moco cervical.
- Fechas de relaciones sexuales.
- Lista completa de medicamentos, vitaminas, hierbas y suplementos consumidos.
- Expediente médico anterior, incluyendo pruebas y tratamientos previos.
Preguntas para el Médico
- ¿Cuándo y con qué frecuencia debemos tener relaciones sexuales para concebir?
- ¿Existen cambios de estilo de vida que mejoren nuestras probabilidades?
- ¿Qué análisis recomienda y por qué?
- ¿Hay medicamentos disponibles para mejorar la fertilidad y cuáles son sus efectos secundarios?
- ¿Podría explicarme en detalle las opciones de tratamiento y cuál recomienda para nuestra situación?
- ¿Cuál es su tasa de éxito?
- ¿Dispone de material informativo?
tags: #tratamiento #hormonal #fertilidad