La reproducción humana es un proceso complejo que se inicia con la fecundación, la unión de un óvulo y un espermatozoide para dar lugar a un cigoto, la primera célula de un nuevo individuo. En el contexto de la reproducción asistida, este proceso puede realizarse in vitro, es decir, en un laboratorio. La fertilización in vitro (FIV) es un conjunto de procedimientos destinados a lograr un embarazo, siendo un tratamiento fundamental para la infertilidad, una condición que afecta a muchas parejas que no logran concebir tras un año de intentos.
Durante la FIV, se extraen óvulos maduros de los ovarios y se fertilizan con esperma en un entorno de laboratorio. Posteriormente, uno o varios de los óvulos fecundados o embriones se transfieren al útero, donde se espera que se desarrolle el embarazo. Un ciclo completo de FIV suele durar entre 2 y 3 semanas y representa la forma más eficaz de tratamiento de fertilidad que implica la manipulación de óvulos, embriones y esperma.
La FIV puede emplear los gametos de la propia pareja o recurrir a donantes de óvulos, esperma o embriones. Las posibilidades de éxito dependen de diversos factores, como la edad de la mujer y la causa subyacente de la infertilidad. Es importante tener en cuenta que la FIV es un proceso que puede ser prolongado, costoso e invasivo. Además, la transferencia de más de un embrión incrementa la probabilidad de un embarazo múltiple.
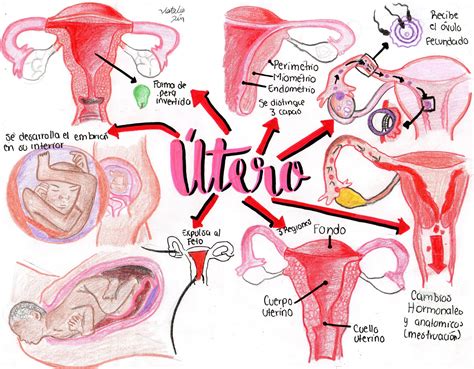
Sistema Reproductor Femenino: Anatomía y Fisiología
El sistema reproductor femenino se divide en órganos externos e internos. Los órganos externos, conjuntamente denominados vulva, incluyen el monte de Venus, los labios mayores y menores, el vestíbulo vaginal, el clítoris y el perineo. Los senos o glándulas mamarias también se consideran parte del sistema reproductor externo por su función en la lactancia.
Los órganos sexuales internos, situados en la cavidad abdominal, son:
- Vagina: Conducto muscular elástico que conecta el útero con el exterior, receptáculo del pene durante el coito y canal del parto.
- Cérvix o cuello uterino: Parte inferior del útero que se comunica con la vagina.
- Útero o matriz: Órgano muscular hueco donde se desarrolla el feto. Su revestimiento interno, el endometrio, se engrosa mensualmente para recibir al embrión y se desprende en la menstruación si no hay implantación.
- Trompas de Falopio: Conductos que unen los ovarios con el útero, lugar donde ocurre la fecundación.
- Ovarios: Las gónadas femeninas, responsables de la maduración de los óvulos y la producción de hormonas sexuales (estrógenos y progesterona).
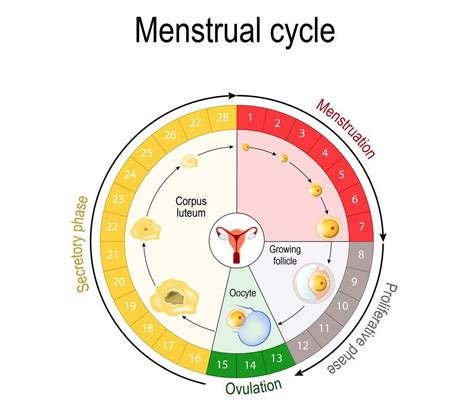
Inicio de la Fertilidad y Ciclo Menstrual
La fertilidad femenina depende del funcionamiento armónico de sus órganos sexuales y del sistema endocrino. Durante la infancia, las hormonas sexuales no se segregan. Con la pubertad, alrededor de los 11-12 años, los ovarios comienzan a funcionar bajo la influencia de las hormonas FSH y LH, lo que lleva a la maduración de los órganos sexuales y al desarrollo de los caracteres sexuales secundarios (crecimiento de mamas, desarrollo del esqueleto, aparición de vello púbico, inicio de la menstruación y ovulación, y voz más aguda). Un ciclo menstrual regular, que dura aproximadamente 28 días, es crucial para la fertilidad, con el periodo fértil concentrado en la mitad del ciclo, coincidiendo con la ovulación.
La ovulación, el momento en que el óvulo maduro sale del ovario, ocurre aproximadamente 14 días antes del inicio de la siguiente menstruación. En mujeres con ciclos regulares de 28 días, esto suele ser alrededor del día 14 del ciclo. En ciclos irregulares, determinar el momento exacto de la ovulación puede ser más complicado.
Causas de la Infertilidad Femenina
Diversos problemas de salud pueden afectar la capacidad de una mujer para concebir. Las causas comunes de infertilidad incluyen:
1. Problemas de Ovulación
- Síndrome del ovario poliquístico (SOP): Causa frecuente de infertilidad, caracterizada por la producción excesiva de andrógenos, que interfiere con el desarrollo folicular y la ovulación.
- Falla ovárica prematura (FOP): Los ovarios dejan de producir hormonas y óvulos a una edad temprana.
- Envejecimiento: A partir de los 35 años, la calidad y cantidad de óvulos disminuyen significativamente.
- Baja reserva ovárica: Reducción en el número de óvulos disponibles.
- Trastornos endocrinos: Problemas con hormonas que regulan la ovulación, como la amenorrea hipotalámica, hiperprolactinemia, o disfunciones tiroideas y suprarrenales.
- Consumo de tabaco: Afecta negativamente la ovulación y puede causar complicaciones en el embarazo.
2. Problemas Estructurales del Sistema Reproductivo
- Daño u obstrucción de las trompas de Falopio: Impide el encuentro entre óvulo y espermatozoide. Puede ser resultado de endometriosis, fibromas, enfermedad pélvica inflamatoria o ligadura de trompas.
- Fibromas uterinos: Tumores no cancerosos que, dependiendo de su tamaño y ubicación, pueden interferir con la movilidad del esperma, la implantación del embrión, o el flujo sanguíneo al útero.
- Pólipos uterinos: Crecimientos en el revestimiento interno del útero que pueden dificultar la gestación.
- Cicatrices en el útero: Resultado de cirugías o lesiones previas, pueden aumentar el riesgo de aborto e infertilidad.
- Útero con forma anómala: Puede afectar la capacidad de mantener el embarazo.
3. Endometriosis
Condición en la que tejido similar al revestimiento del útero crece fuera de este. La endometriosis puede afectar la fertilidad al alterar la estructura de los órganos reproductores, modificar el peritoneo, o afectar la implantación embrionaria.
4. Infecciones
Infecciones como la clamidia pueden dañar las trompas de Falopio. Infecciones crónicas en el útero pueden reducir la calidad o cantidad del moco cervical, dificultando el embarazo.
5. Incapacidad del Óvulo para Madurar Correctamente
Problemas hormonales, falta de proteínas específicas (quinasas dependientes de ciclinas) o lesiones ováricas pueden impedir la maduración adecuada del óvulo para la fertilización.
6. Falla en la Implantación
Dificultad del embrión para adherirse al revestimiento uterino, pudiendo ser causada por defectos genéticos, endometrio fino, o problemas embrionarios.
7. Trastornos Autoinmunes
El sistema inmunitario ataca tejidos sanos, pudiendo rechazar el óvulo, impedir la implantación o afectar el flujo sanguíneo al embrión.
8. Infertilidad Inexplicable
En algunos casos, no se identifica una causa clara de infertilidad tras estudios exhaustivos.
9. Trastornos Genéticos
Si existe riesgo de transmitir un trastorno genético, se pueden realizar pruebas genéticas previas a la implantación (PGT) como parte de un ciclo de FIV.
10. Preservación de la Fertilidad
Tratamientos contra el cáncer como la radioterapia o quimioterapia pueden dañar la fertilidad. La FIV permite la extracción y congelación de óvulos para su uso futuro.
11. Gestación Subrogada
Mujeres sin útero funcional o con alto riesgo durante el embarazo pueden recurrir a la FIV y a una gestante gestacional para llevar a término el embarazo.
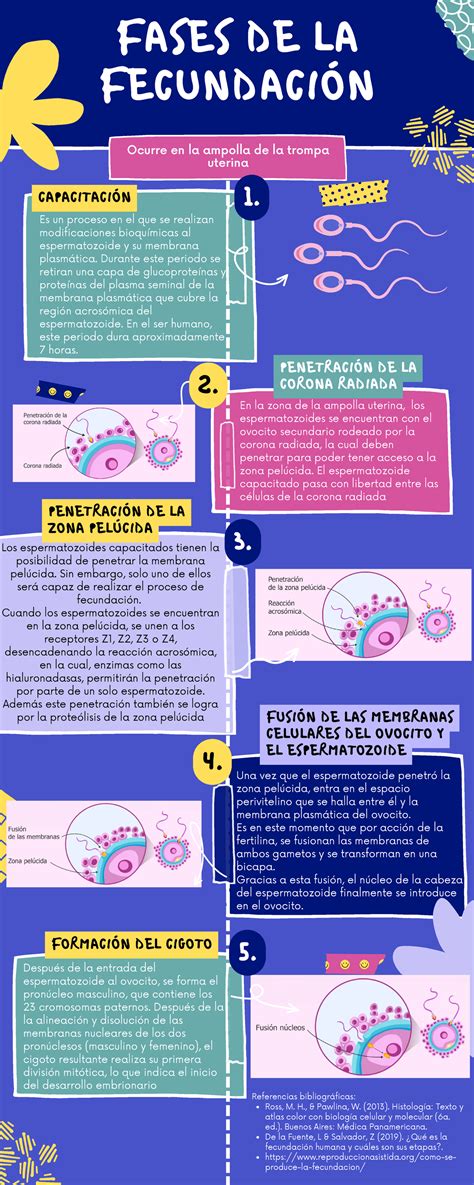
Proceso de Fertilización In Vitro (FIV)
La FIV es un tratamiento que se inicia con una evaluación exhaustiva de la pareja. Se realizan pruebas para determinar la reserva ovárica, análisis de semen, y detección de enfermedades infecciosas. También se puede realizar una transferencia de embriones de práctica y una exploración del útero (incluyendo sonohisterografía o histeroscopia) para evaluar el revestimiento uterino.
Preparación y Estimulación Ovárica
El ciclo de FIV comienza con la administración de hormonas para estimular los ovarios a producir múltiples óvulos maduros. Esto puede implicar inyecciones hormonales durante 1-2 semanas, monitorizadas mediante ecografía vaginal y análisis de sangre para evaluar la respuesta a la medicación.
Obtención de Óvulos (Punción Folicular)
Una vez que los óvulos están maduros, se extraen de los ovarios mediante un procedimiento guiado por ecografía. Se utiliza una aguja fina que atraviesa la vagina hasta los folículos ováricos para aspirar los óvulos. Los óvulos maduros se colocan en un medio de cultivo para su desarrollo.
Obtención de Espermatozoides
Se obtiene una muestra de semen, que puede ser de la pareja o de un donante. En casos de problemas de eyaculación o ausencia de espermatozoides en el semen, se pueden emplear técnicas como la aspiración testicular para recolectar esperma directamente del testículo.
Fecundación en Laboratorio
Existen dos técnicas principales:
- Inseminación convencional: Los óvulos y espermatozoides se colocan juntos en una placa de cultivo para que la fecundación ocurra de forma natural.
- Inyección intracitoplasmática de espermatozoides (ICSI): Se inyecta un único espermatozoide sano directamente en el citoplasma de cada óvulo maduro. Esta técnica se utiliza a menudo cuando hay problemas de calidad o cantidad de espermatozoides.
Técnicas Complementarias
- Eclosión asistida: Se realiza una pequeña incisión en la membrana del embrión antes de la transferencia para facilitar su salida y adhesión al útero, especialmente recomendado para mujeres de edad avanzada o con intentos previos fallidos de FIV.
- Pruebas genéticas preimplantacionales (PGT): Se analizan los embriones para detectar anomalías genéticas o cromosómicas antes de su transferencia al útero.
Transferencia de Embriones
Uno o varios embriones se transfieren al útero mediante un catéter fino. El número de embriones a transferir suele depender de la edad de la mujer y la calidad de los embriones, siguiendo pautas para minimizar el riesgo de embarazos múltiples.
Manejo de Embriones Sobrantes
Los embriones que no se transfieren pueden ser congelados para su uso futuro, donados a otras parejas, o donados a centros de investigación. También existe la opción de descartarlos.
Después de la Transferencia
Tras la transferencia, la paciente puede retomar sus actividades normales, aunque se recomienda evitar esfuerzos físicos intensos. Se suele administrar suplementación con progesterona para preparar el revestimiento uterino. La prueba de embarazo se realiza aproximadamente dos semanas después de la transferencia.
Transferencia embrionaria
Riesgos y Consecuencias de la FIV
La FIV, si bien es un tratamiento efectivo, conlleva ciertos riesgos y posibles consecuencias:
- Estrés: El proceso puede ser emocional, físico y financieramente agotador.
- Complicaciones del procedimiento de recolección de óvulos: Riesgos de hemorragia, infección o daño a órganos cercanos durante la punción folicular.
- Síndrome de hiperestimulación ovárica (SHO): Condición en la que los ovarios se inflaman y causan dolor, hinchazón, malestar estomacal, vómitos o diarrea.
- Aborto espontáneo: La tasa es similar a la de embarazos concebidos de forma natural, aumentando con la edad materna.
- Embarazo ectópico: Un óvulo fecundado se implanta fuera del útero, generalmente en las trompas de Falopio.
- Embarazo múltiple: Aumenta el riesgo de parto prematuro, bajo peso al nacer y otras complicaciones para la madre y los bebés.
- Defectos congénitos: Aunque la edad materna es el principal factor de riesgo, las tecnologías de reproducción asistida se han asociado con un riesgo ligeramente mayor de ciertos defectos.
- Parto prematuro y bajo peso al nacer.
- Cáncer: Estudios iniciales sugirieron una posible relación entre algunos medicamentos de FIV y ciertos tumores ováricos, pero investigaciones más recientes no respaldan esta teoría.
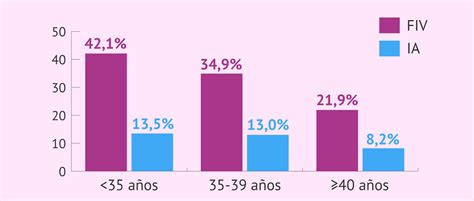
Factores que Influyen en el Éxito de la FIV
El éxito de la FIV depende de múltiples factores, entre los que destacan:
- Edad materna: Cuanto más joven es la mujer, mayores son las probabilidades de embarazo y de dar a luz a un bebé sano con sus propios óvulos.
- Estado embrionario: La transferencia de embriones más desarrollados se asocia con tasas de embarazo más elevadas.
- Antecedentes reproductivos: Las mujeres que ya han tenido hijos previamente tienen más probabilidades de concebir mediante FIV.
- Causa de infertilidad: La condición específica que causa la infertilidad puede influir en las tasas de éxito.
- Calidad de los óvulos y espermatozoides: La calidad de los gametos es crucial para la formación de embriones viables.
- Estado del endometrio: Un revestimiento uterino receptivo es fundamental para la implantación embrionaria.
tags: #sistema #reproductor #femenino #fecundacion