La selección embrionaria es un proceso fundamental en los tratamientos de fertilidad, cuyo objetivo es identificar aquellos embriones con las mayores probabilidades de implantación y desarrollo exitoso. Este procedimiento, realizado en el laboratorio, permite reducir el tiempo necesario para lograr un embarazo de manera segura y saludable.
Para comprender en profundidad este proceso, conversamos con la directora de laboratorio de una clínica de fertilidad, Beatriz Lozano, quien nos detalla los criterios de selección embrionaria y responde a las dudas más frecuentes sobre la calidad embrionaria.
¿Qué es la Selección Embrionaria y en qué Consiste?
La selección embrionaria es un componente esencial en los tratamientos de fertilidad. Se trata de una evaluación exhaustiva de los embriones para determinar cuáles presentan las mejores posibilidades de implantación exitosa y de desarrollarse en un embarazo saludable. Este procedimiento se lleva a cabo en el laboratorio mediante la observación detallada de diversos parámetros, proporcionando información crucial para seleccionar el embrión con mayor probabilidad de éxito.
Criterios de la Selección Embrionaria
La selección embrionaria puede realizarse a través de distintas técnicas que permiten evaluar los embriones con mejor pronóstico post-transferencia:
Morfología
La valoración morfológica es la técnica más estandarizada en los laboratorios de embriología debido a su éxito demostrado. Esta técnica evalúa a los embriones basándose en criterios morfológicos como el tamaño, el número de células, la simetría celular, y otros parámetros que permiten establecer una clasificación para seleccionar el embrión con mayor probabilidad de éxito.
Cinética
La cinética embrionaria es una técnica que valora a los embriones según sus tiempos de división. Esta metodología emplea algoritmos basados en análisis de datos para predecir y seleccionar el mejor embrión para transferir.
Genética
El análisis genético constituye una de las técnicas más estandarizadas en reproducción asistida. Consiste en realizar una biopsia del trofoectodermo para determinar si existen alteraciones cromosómicas o genéticas.
Inteligencia Artificial
La inteligencia artificial (IA) utiliza algoritmos avanzados basados en el análisis de imágenes y bases de datos previamente establecidas para asistir en la selección embrionaria.
Morfología Embrionaria a Través de los Días de Desarrollo
La evaluación de la morfología embrionaria se realiza en diferentes etapas del desarrollo:
Embrión en Día 1 tras la Fecundación - Cigoto
El día siguiente a la ICSI o la fecundación in vitro es crucial para evaluar el éxito del procedimiento. Se observa la formación del cigoto (o zigoto), que ocurre entre las 16 y 20 horas post-fecundación. Aunque las características morfológicas del cigoto no predicen su evolución futura, son fundamentales para obtener información relevante sobre el ovocito y los espermatozoides.
Embrión en Día 2 y Día 3
Tras la fecundación, el embrión debe comenzar a dividirse, superando la fase de la primera división. La evaluación del embrión se lleva a cabo alrededor de las 44 y 68 horas post-fecundación (segundo y tercer día de desarrollo). Se buscan embriones de buena calidad morfológica, clasificándolos según factores como el número de células, su simetría, la presencia de multinucleación, vacuolas, fragmentación celular y el tamaño de la zona pelúcida, todos ellos determinantes en el éxito del tratamiento.
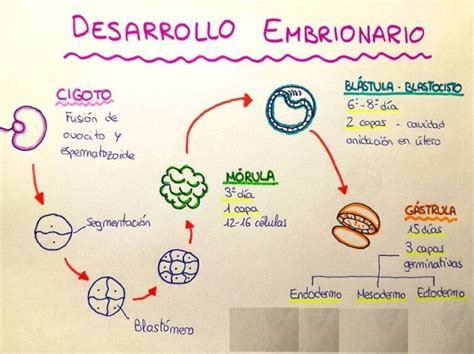
Embrión en Día 4 - Mórula
El cuarto día de desarrollo embrionario marca la transición de un embrión en estadío de células a una compactación más compleja que dará lugar al blastocisto. Alrededor de las 92 horas post-fecundación, las células comienzan a agruparse y adherirse, formando una masa uniforme conocida como mórula.
Embrión en Días 5 y 6 - Blastocisto
Un embrión que alcanza el estadio de blastocisto generalmente presenta un buen pronóstico de implantación. El desarrollo hasta blastocisto puede verse influenciado por factores como el factor masculino (biopsia testicular, oligoastenoteratozoospermia, índice de fragmentación espermático alterado) y/o la edad ovocitaria. En esta etapa, debido al gran número de células, se utilizan parámetros específicos para su clasificación: tamaño (diámetro, zona pelúcida, blastocele), masa celular interna y trofoectodermo.
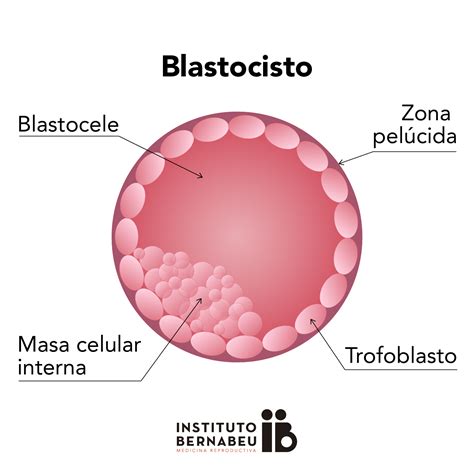
Clasificación Morfológica Embrionaria
La calidad morfológica embrionaria se define por la capacidad de un embrión de dar lugar a un embarazo con un recién nacido vivo. Existen diferentes clasificaciones, siendo las más extendidas las de la Asociación para el Estudio de la Biología Reproductiva (ASEBIR) y la de Gardner. Los criterios son similares, variando principalmente en la denominación de las categorías. La clasificación ASEBIR utiliza letras de la A a la D (siendo A la de mejor calidad), mientras que Gardner, especialmente en blastocistos, emplea números para el tamaño (1-6) y letras (A-C) para la masa celular interna y el trofoectodermo.
Causas de una Mala Calidad Morfológica Embrionaria
Principalmente, dos factores pueden afectar la calidad morfológica embrionaria: la edad de la mujer y el factor masculino.
- Edad de la mujer: A medida que la mujer envejece, aumenta el porcentaje de embriones cromosómicamente anormales, lo que afecta la calidad de los óvulos.
- Factor masculino: La edad también puede afectar la fertilidad masculina, alterando parámetros del seminograma y asociándose con alteraciones epigenéticas. La fragmentación del ADN espermático también contribuye al desarrollo de embriones de mala calidad morfológica.
Preguntas Frecuentes sobre la Selección Embrionaria
¿Cuántos embriones se implantan en un tratamiento de reproducción asistida?
En España, la legislación permite la transferencia de hasta tres embriones en mujeres menores de 35 años en su primer ciclo de FIV. Sin embargo, la tendencia general es transferir uno o dos embriones para reducir el riesgo de embarazos múltiples. La recomendación en Vida Fertility es realizar la transferencia de un único embrión, basándose en las buenas condiciones de cultivo y éxito de sus embriones, así como en la preocupación por los riesgos asociados a los embarazos múltiples.
¿Cómo saber si los embriones son de buena calidad?
La calidad morfológica se evalúa de forma distinta según el desarrollo embrionario. En los días +2 y +3, se observan parámetros como el número y simetría de las células, el porcentaje de fragmentación y la presencia de varios núcleos. Los embriones se clasifican generalmente en grados de A a D, siendo A y B considerados de buena calidad. En los blastocistos (día +5, +6 o +7), la clasificación se basa en el tamaño (grados 1 a 6, siendo 4 y 5 los mejor valorados), la masa celular interna (A-C) y el trofoectodermo (A-C).
Embrión mosaico: ¿qué significa y cómo detectarlo?
Un embrión mosaico contiene tanto células normales como células con anormalidades cromosómicas. Estos embriones aparecen tras una biopsia y análisis genético PGT-A. La decisión de transferir un embrión mosaico se toma tras una evaluación clínica y asesoramiento genético, y generalmente no es el primer embrión seleccionado si existen embriones euploides.
¿Qué calidad morfológica tienen los embriones de ovodonación?
En los tratamientos de ovodonación, los embriones resultantes suelen ser de mejor categoría morfológica, ya que se evitan los efectos de la calidad ovocitaria (patologías o edad) en la morfología embrionaria. Los óvulos provienen de donantes jóvenes y sanas, lo que se refleja en altas tasas de éxito.
¿Es posible lograr un embarazo utilizando embriones de baja calidad morfológica?
Todos los embriones con capacidad de desarrollo tienen potencial de implantación. La valoración morfológica permite clasificar los embriones, seleccionando primero los de mejor calidad y pronóstico. Sin embargo, embriones de baja calidad morfológica también pueden lograr un embarazo, aunque con menor probabilidad.
¿Qué nivel de calidad morfológica presentan los embriones que han sido congelados?
La congelación y descongelación embrionaria, especialmente mediante vitrificación, no afecta a la calidad morfológica intrínseca de los embriones. Si bien el proceso puede influir en la supervivencia, la calidad morfológica se mantiene, y las tasas de supervivencia y éxito de los embriones congelados han mejorado significativamente.
El Test Genético Preimplantacional (PGT)
En el campo de la reproducción asistida, las pruebas genéticas en embriones representan un avance revolucionario. El Test Genético Preimplantacional (PGT) busca detectar alteraciones cromosómicas y mutaciones genéticas que puedan comprometer la viabilidad de un embrión o causar enfermedades graves. La biopsia del embrión, realizada en el estadio de blastocisto, es el primer paso para estas pruebas. Los resultados del PGT son cruciales para la toma de decisiones, y los embriones con alteraciones genéticas se criopreservan y no se transfieren.
DIAGNÓSTICO GENÉTICO PREIMPLANTACIONAL: EN QUÉ CONSISTE y CUÁNDO HACERLO.- Ginecología y Obstetricia
Ventajas del PGT
- Mejor selección embrionaria: Identifica embriones genéticamente sanos, reduciendo transferencias fallidas y el tiempo para conseguir el embarazo.
- Mayor tranquilidad para los pacientes: Elimina la incertidumbre sobre la viabilidad del embrión y reduce el riesgo de aborto.
- Reducción del número de tratamientos de FIV: Al aumentar la probabilidad de éxito en cada transferencia, se minimiza la necesidad de múltiples ciclos.
- Optimización del proceso y reducción de costes: Aunque el PGT implica un coste adicional, puede reducir el gasto total al evitar ciclos fallidos y transferencias posteriores.
Inconvenientes del PGT
- Procedimiento invasivo: La biopsia embrionaria puede afectar a algunos embriones, deteniendo su desarrollo.
- Cancelación del ciclo: Si la mayoría o todos los embriones resultan alterados, puede ser necesario cancelar la transferencia.
- Mosaicismo: La biopsia de una sola célula puede llevar a clasificar erróneamente un embrión mosaico.
- Coste económico: El PGT supone un gasto adicional significativo.
- Aspectos éticos y emocionales: Implica decisiones difíciles y puede ser emocionalmente demandante.
Tipos de PGT
- PGT-A (Análisis de Aneuploidías): Evalúa alteraciones cromosómicas numéricas.
- PGT-M (Test de Enfermedades Monogénicas): Detecta enfermedades hereditarias que afectan a un solo gen.
- PGT-SR (Análisis de Reordenamientos Estructurales): Identifica alteraciones estructurales desequilibradas en los cromosomas.
Controversia ética y aspectos legales
El PGT plantea debates éticos sobre la selección de embriones y la posible destrucción de embriones con alteraciones genéticas. En España, la Ley 14/2006 permite el DGP (Diagnóstico Genético Preimplantacional, término anterior a PGT) bajo ciertos requisitos, como la gravedad de las enfermedades hereditarias o la viabilidad comprometida de los embriones. El coste adicional del PGT puede variar significativamente, generalmente entre 3.000-4.000€ por encima del coste de un ciclo de FIV-ICSI.
Avances en PGT no invasivo
Se están desarrollando abordajes no invasivos para el PGT, como el análisis de ADN libre de células (cfDNA) del medio de cultivo del blastocisto. Esta técnica no requiere biopsia y permite estimar la dotación cromosómica del embrión mediante secuenciación masiva. La inteligencia artificial y el análisis hiperespectral de imágenes también se están aplicando para la clasificación de embriones.