Para que el cuerpo humano pueda funcionar correctamente, es fundamental que el oxígeno llegue desde los pulmones a todas las células. Sin embargo, en diversas circunstancias, la cantidad de oxígeno en la sangre puede disminuir por debajo de los niveles considerados normales. Esta condición, conocida como hipoxia, puede ser peligrosa y afectar órganos vitales como el corazón y el cerebro. Diversas afecciones médicas, como el asma, el cáncer de pulmón, la enfermedad pulmonar obstructiva crónica (EPOC), la gripe y el COVID-19, pueden ser causas de esta disminución en los niveles de oxígeno.
Cuando los niveles de oxígeno en sangre son insuficientes, puede ser necesaria la administración de oxígeno adicional, un tratamiento conocido como terapia de oxígeno. Una de las formas de proporcionar este oxígeno suplementario es mediante el uso de un concentrador de oxígeno. Estos dispositivos médicos, que requieren receta médica para su adquisición y uso, toman el aire del ambiente, filtran el nitrógeno y entregan concentraciones de oxígeno adecuadas para la terapia.
Es importante destacar que la decisión de utilizar un concentrador de oxígeno o administrar oxígeno por cuenta propia, sin la supervisión de un profesional de la salud, puede ser perjudicial. La administración incorrecta de oxígeno, ya sea en exceso o en defecto, puede tener consecuencias graves. Respirar una concentración excesiva de oxígeno, aunque este represente aproximadamente el 21% del aire que nos rodea, puede dañar los pulmones (toxicidad por oxígeno). Por el contrario, una cantidad insuficiente de oxígeno en la sangre puede provocar hipoxia y dañar órganos vitales.

Concentradores de oxígeno: funcionamiento y consideraciones
Los concentradores de oxígeno son dispositivos que difieren de los tanques de oxígeno o contenedores similares, ya que funcionan mediante bombas eléctricas para concentrar el oxígeno del aire circundante, proporcionando un suministro continuo. Pueden variar en tamaño, desde unidades grandes y fijas hasta modelos pequeños y portátiles.
La Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) no ha aprobado ni autorizado la venta o el uso de ningún concentrador de oxígeno sin receta médica. Por lo tanto, su uso en el hogar debe ser siempre bajo prescripción y supervisión médica. Si se le ha recetado un concentrador de oxígeno para una condición crónica y experimenta cambios en su respiración, niveles de oxígeno o presenta síntomas de COVID-19, es crucial contactar a su proveedor de atención médica y no realizar ajustes en los niveles de oxígeno por su cuenta.
Precauciones al usar un concentrador de oxígeno:
- No utilice el concentrador ni ningún producto de oxígeno cerca de llamas abiertas o mientras fuma.
- Coloque el concentrador en un área bien ventilada para prevenir el sobrecalentamiento y posibles fallos del dispositivo.
- Asegúrese de que las ventilaciones del concentrador no estén obstruidas para garantizar su correcto funcionamiento.
- Revise periódicamente el dispositivo para confirmar que está administrando la cantidad adecuada de oxígeno.
Oxímetro de pulso: monitorización de los niveles de oxígeno en sangre
Para determinar si realmente se necesita terapia de oxígeno y para monitorear los niveles de oxígeno en el hogar, se utiliza un pequeño dispositivo conocido como oxímetro de pulso. Estos dispositivos, que generalmente se colocan en la punta de un dedo, del pie, o en la frente, emplean rayos de luz para medir de forma indirecta la saturación de oxígeno en la sangre, sin necesidad de extraer una muestra de sangre.
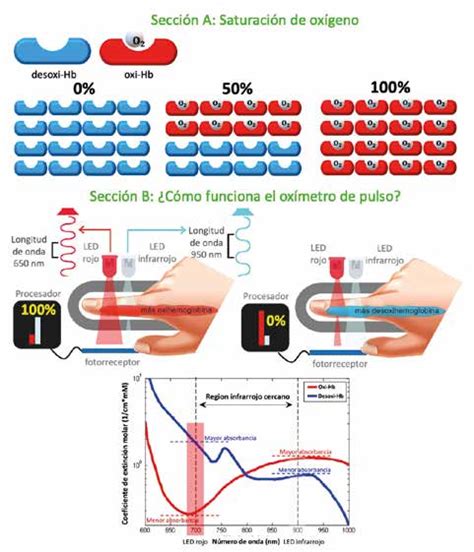
El oxímetro de pulso mide la saturación de oxígeno (SpO2), que es el porcentaje de hemoglobina en la sangre que está transportando oxígeno. El funcionamiento se basa en la diferencia de absorción de luz roja e infrarroja entre la hemoglobina oxigenada (HbO2) y la hemoglobina desoxigenada (Hb). El sensor del oxímetro contiene diodos emisores de luz (LED) que emiten estas longitudes de onda y un fotodiodo que detecta la cantidad de luz transmitida. Analizando el cociente entre la absorción de luz roja e infrarroja (R/Ir), el oxímetro estima la SpO2.
Factores que pueden afectar la precisión del oxímetro de pulso:
Aunque los oxímetros de pulso son herramientas útiles, es importante ser consciente de que su precisión puede verse afectada por diversos factores. La FDA ha advertido sobre las limitaciones de estos dispositivos, que incluyen:
- Mala circulación sanguínea.
- Pigmentación, grosor y temperatura de la piel.
- Consumo actual de tabaco.
- Uso de esmalte de uñas (especialmente colores oscuros).
- Movimiento del paciente.
- Luces de fototerapia.
- Artefactos por movimiento.
Los oxímetros de pulso de venta libre, que se pueden adquirir sin receta médica, no se someten a la revisión de la FDA y no están destinados a fines médicos. Si utiliza un oxímetro de pulso en casa y tiene preocupaciones sobre la lectura, es fundamental consultar a un proveedor de atención médica. No confíe únicamente en las lecturas del oxímetro; es igualmente importante registrar sus síntomas y cómo se siente, y buscar atención médica si los síntomas son graves o empeoran.
Consejos para obtener una lectura precisa del oxímetro de pulso en el hogar:
- Siga las indicaciones de su proveedor de atención médica sobre cuándo y con qué frecuencia monitorizar sus niveles de oxígeno.
- Lea y siga las instrucciones del fabricante del oxímetro.
- Asegúrese de que su mano esté tibia, relajada y posicionada por debajo del nivel del corazón.
- Retire el esmalte de uñas del dedo donde colocará el sensor.
- Permanezca quieto mientras se realiza la medición.
- Espere hasta que la lectura se estabilice antes de anotarla.
- Registre el nivel de oxígeno, la fecha y la hora de cada medición para llevar un seguimiento.
Signos de niveles bajos de oxígeno a tener en cuenta:
- Coloración azulada en la cara, labios o uñas.
- Falta de aire, dificultad para respirar o tos que empeora.
- Inquietud e incomodidad.
- Dolor u opresión en el pecho.
- Pulso rápido o acelerado.
Es importante recordar que no todas las personas con niveles bajos de oxígeno presentarán todos estos síntomas.
Pulsioximetría en recién nacidos: cribado de cardiopatías congénitas
La pulsioximetría ha cobrado una gran relevancia en la práctica clínica neonatal, especialmente como método de cribado para detectar cardiopatías congénitas. Se estima que aproximadamente el 20% de estas afecciones pueden no ser detectadas durante el embarazo mediante ecografía fetal o en la exploración física rutinaria del recién nacido.
La prueba, que se realiza entre las 6 y las 24 horas de vida, consiste en medir la oxigenación del bebé mediante un pulsioxímetro, un sensor en forma de pinza que se coloca en el pie del recién nacido. Este sensor mide la frecuencia cardíaca y el nivel de oxígeno en la sangre de forma indolora y sencilla. La pulsioximetría cumple con las características de una buena prueba de cribado: es indolora, tiene una buena relación coste-efecto y es fácil de aplicar.
Desde la implementación de este cribado, se han diagnosticado diversas cardiopatías que podrían haber pasado desapercibidas, permitiendo una intervención temprana. Si el resultado del cribado es positivo, se recomienda una valoración clínica urgente, idealmente por un neonatólogo.
Cada vez más centros sanitarios se suman a esta iniciativa, promoviendo la realización rutinaria de esta prueba. Si bien su implementación a nivel nacional requiere recursos y una legislación específica, se considera una medida fundamental para la salud neonatal.
Funcionamiento detallado de los monitores de SpO2 y consideraciones técnicas
Los monitores de saturación de oxígeno, u oxímetros de pulso (SpO2), se introdujeron en la década de 1980. Inicialmente, su implementación no estuvo acompañada de una educación adecuada para los profesionales de la salud sobre los principios fisiológicos subyacentes, como la relación entre el oxígeno y la hemoglobina, la presión parcial de oxígeno (PaO2) y la saturación de oxígeno (SatO2).
En la práctica clínica, especialmente en unidades neonatales, se ha observado que los objetivos de SatO2 considerados "fisiológicos" o "normales" (96-100%) para niños pretérmino que reciben oxígeno pueden ser demasiado elevados. La "zona de confort" clínica a menudo asume que un lactante pretérmino se encuentra bien si la SatO2 es alta y el niño tiene un aspecto rosado. Sin embargo, estudios recientes sugieren que estos objetivos podrían no ser los más adecuados en todas las circunstancias.
Los monitores de oximetría son herramientas habituales en unidades de cuidados intensivos. El oxígeno en sangre se considera un "quinto signo vital". A lo largo de los años, la tecnología ha avanzado, mejorando la fiabilidad y exactitud de estos dispositivos. Los monitores de "última generación" presentan un mejor rendimiento, aunque todos pueden verse afectados por el "ruido" (interferencias), lo que puede provocar divergencias en las mediciones y afectar la detección de problemas, así como la generación de alarmas y falsas alarmas.
Principios de funcionamiento espectrofotométrico
El principio fundamental de los oxímetros de pulso se basa en la ley de Beer-Lambert. La hemoglobina oxigenada (HbO2) y la hemoglobina desoxigenada (Hb) absorben y transmiten diferentes longitudes de onda de luz: aproximadamente 660 nm para la luz roja y 940 nm para la luz infrarroja. El sensor del oxímetro contiene dos LED (uno rojo y uno infrarrojo) y un fotodiodo detector.
El oxímetro registra los valores de luz transmitida del volumen de sangre arterial pulsátil en los tejidos. Registra los cambios en la absorción de luz que ocurren con cada pulsación arterial (componente arterial pulsátil, CA). La luz absorbida varía según la cantidad de sangre en el lecho tisular y las proporciones relativas de HbO2 y Hb. El componente estático (CE) incluye tejidos, huesos, vasos sanguíneos, líquidos y sangre venosa, que no pulsan.
Al dividir los componentes pulsátiles (CA) por los componentes no pulsátiles (CE) para cada LED, se normaliza la transmisión lumínica. Los monitores de SpO2 miden las proporciones relativas de HbO2 y Hb basándose en el cociente normalizado de luz transmitida entre la luz roja y la infrarroja (R/Ir). Este cociente está directamente relacionado con la SpO2.
Por ejemplo, un cociente R/Ir de 2,50 se correlaciona con una SpO2 del 0%, mientras que un cociente de 0,40 se correlaciona con una SpO2 del 100%. La calibración del instrumento no es necesaria, y la aplicación de los sensores es incruenta y fácil, incluso en recién nacidos de bajo peso.
Limitaciones y variabilidad de los monitores de SpO2
A pesar de los avances tecnológicos, la fiabilidad y exactitud de la oximetría de pulso pueden ser problemáticas en ciertas circunstancias. Los monitores pueden funcionar de forma defectuosa, especialmente cuando son más necesarios. Las falsas lecturas pueden ocurrir debido a cambios en la absorción de fondo (componente estático) o por movimientos que alteran la posición de los tejidos por los que atraviesa la luz.
Existe una variabilidad inherente entre las mediciones de diferentes monitores de SpO2 y con los resultados de la saturación de oxígeno medida por un cooxímetro. Los diferentes monitores manejan el "ruido" de distintas maneras, lo que puede influir en la rapidez con la que se detecta un problema, así como en la presencia de alarmas y falsas alarmas.
La exactitud en el registro de la frecuencia cardíaca también puede ser un problema en muchos monitores de SpO2. La tecnología más reciente incluye mediciones del índice de perfusión.
Conocimiento y comprensión por parte de los profesionales de la salud
A pesar de la amplia disponibilidad de los monitores de SpO2, existe una brecha significativa en el conocimiento y la comprensión de su funcionamiento y de los principios fisiológicos subyacentes entre los profesionales de la salud. Estudios indican que un porcentaje considerable de clínicos no son competentes para una interpretación clínica óptima de los datos proporcionados por estos monitores.
Muchos profesionales creen haber recibido una formación suficiente, pero solo una parte puede identificar correctamente lo que mide el oxímetro de pulso. Un porcentaje aún menor comprende cómo funciona el dispositivo, y una minoría posee un conocimiento correcto de la curva de disociación de la oxihemoglobina, un concepto clave para la interpretación precisa de los datos.
Esta falta de conocimiento puede llevar a errores de valoración y a una práctica clínica inadecuada, con posibles consecuencias para la salud del paciente. La revisión de estos principios busca mejorar la comprensión y, por ende, la práctica clínica, con el objetivo de erradicar malas praxis asociadas a un mayor riesgo y sustituir monitores con lecturas o alarmas imprecisas.