La placenta es un órgano vital que se desarrolla en el útero durante el embarazo, suministrando oxígeno y nutrientes al bebé a través del cordón umbilical. Normalmente, la placenta crece en la parte superior del útero y permanece allí hasta el momento del parto. Durante la última etapa del alumbramiento, la placenta se separa de la pared uterina y las contracciones ayudan a empujarla hacia la vagina.
Sin embargo, en ciertas condiciones, la placenta puede adherirse a la pared del útero con una profundidad inusual. Cuando esto ocurre, la placenta no se separa completamente del útero después del nacimiento del bebé, lo que puede provocar un sangrado peligroso y potencialmente mortal para la madre. Este fenómeno se conoce como espectro de acretismo placentario, siendo la placenta percreta su forma más grave.
Espectro de Acretismo Placentario
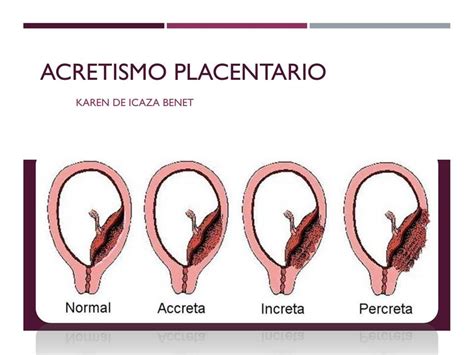
El espectro de acretismo placentario hace referencia a una inserción anómala de la placenta. En estos casos, las vellosidades placentarias, en lugar de ser contenidas por las células deciduales uterinas, se adhieren de manera anormal al miometrio o incluso lo invaden. Según el grado de penetración, se clasifica en:
- Placenta acreta: Es la forma más leve (aproximadamente el 78% de los casos), donde la placenta se adhiere al miometrio pero sin invadirlo.
- Placenta increta: La placenta crece más profundamente e invade el miometrio (alrededor del 17% de los casos).
- Placenta percreta: Es la condición más grave (aproximadamente el 5% de los casos), donde las vellosidades coriónicas penetran a través de la capa serosa del útero y pueden alcanzar y afectar órganos vecinos, como la vejiga, el recto o los ligamentos pélvicos.
El acretismo placentario, especialmente la placenta percreta, puede llevar a una hemorragia obstétrica masiva, descompensación hemodinámica y, en última instancia, la muerte materna. Esta patología se ha calificado como una preocupación de salud pública debido a su creciente incidencia.
Causas y Factores de Riesgo
La causa exacta del acretismo placentario no se conoce completamente, pero se ha establecido una fuerte relación con ciertas condiciones y antecedentes médicos. El principal factor de riesgo es la cesárea previa. La probabilidad de desarrollar acretismo placentario, incluyendo la forma percreta, aumenta significativamente con el número de cesáreas anteriores.
Otros factores de riesgo incluyen:
- Cirugía uterina previa: Cicatrices resultantes de procedimientos como la extracción de fibromas (miomectomía) o dilatación y legrado (D&C).
- Placenta previa: Si la placenta cubre parcial o totalmente el cuello uterino, el riesgo de acretismo aumenta considerablemente.
- Edad materna avanzada: Mujeres mayores de 35 años tienen un mayor riesgo.
- Multiparidad: El riesgo incrementa con cada embarazo.
- Miomas submucosos: Tumores que crecen en la pared del útero.
- Cambios en el útero y vasos sanguíneos: Alteraciones derivadas de embarazos anteriores.
Las tasas de cesárea han aumentado progresivamente a nivel mundial, lo que se ha correlacionado directamente con un incremento en los casos de acretismo placentario. Por ejemplo, en Estados Unidos, la incidencia de placenta acreta pasó de 1 en 2510 partos en la década de 1970 a 1 en 272 partos entre 1998 y 2011.
Signos y Síntomas
A menudo, la placenta percreta no presenta signos o síntomas evidentes durante el embarazo. Sin embargo, el sangrado vaginal, especialmente si es abundante y ocurre en el tercer trimestre, puede ser una señal de alerta y requiere atención médica inmediata. En algunos casos, la condición se detecta durante un ultrasonido de rutina.
Diagnóstico de la Placenta Percreta
Un diagnóstico prenatal precoz es crucial para planificar un parto seguro y minimizar los riesgos. Las principales herramientas diagnósticas incluyen:
- Ecografía: Es el método más común para evaluar la posición y la implantación de la placenta. Se recomienda una evaluación exhaustiva de la interfaz uteroplacentaria, utilizando ecografía transvaginal o transabdominal, en mujeres con factores de riesgo. Si hay dudas, la ecografía puede repetirse periódicamente a partir de las 20-24 semanas de gestación.
- Resonancia Magnética (MRI): Utiliza magnetos y computadoras para formar imágenes claras y detalladas, lo cual es especialmente útil si la ecografía no es concluyente o si se sospecha invasión a órganos vecinos (como vejiga o recto).
- Ultrasonido Doppler: Complementa la ecografía al evaluar el flujo sanguíneo, ayudando a identificar el grado de invasión placentaria.
- Cistoscopia: En casos de sospecha de invasión vesical, puede realizarse para visualizar directamente la pared de la vejiga y detectar posibles afectaciones.
Durante el parto, se sospecha de acretismo placentario si la placenta no se expulsa dentro de los 30 minutos posteriores al nacimiento del bebé, si los intentos de extracción manual no logran crear un plano de separación, o si la tracción de la placenta causa una hemorragia de gran volumen.
Manejo y Tratamiento de la Placenta Percreta
El manejo de la placenta percreta es complejo y requiere un equipo multidisciplinario experimentado. Este equipo debe incluir especialistas en Ginecología y Obstetricia, Pediatría, Anestesiología y Reanimación, Cirugía Pélvica Compleja, Urología y Radiología Intervencionista, entre otros. El objetivo principal es proteger la salud tanto de la madre como del bebé.
Estrategias de Tratamiento Principales:
La opción más segura y frecuentemente elegida para la mayoría de las mujeres con alta sospecha de placenta percreta es una cesárea programada seguida de una histerectomía (extirpación quirúrgica del útero con la placenta aún adherida). Esto ayuda a prevenir hemorragias graves. Generalmente, la cesárea se programa entre las 34 y 36 semanas de gestación para equilibrar los resultados maternos y fetales.
Durante el procedimiento, se realiza una incisión fundal en el útero, se extrae al bebé y el cordón umbilical se pinza de inmediato. La placenta se deja in situ para reducir el riesgo de hemorragia durante la histerectomía posterior. La histerectomía total obstétrica de inicio es una práctica universalmente aceptada en estos casos.
Manejo Específico del Caso Clínico:
En un caso reportado, una paciente femenina de 28 años, con antecedentes de 4 gestaciones (2 partos, 1 cesárea), fue diagnosticada con placenta percreta con invasión vesical y rectal a las 28.4 semanas de embarazo. El manejo incluyó un protocolo multidisciplinario y secuencial:
- Cesárea con placenta in situ: Se realizó el nacimiento del bebé, dejando la placenta adherida.
- Embolización selectiva de arterias uterinas: Inmediatamente posterior a la cesárea, se realizó la embolización de las arterias uterinas con gelfoam para disminuir el flujo sanguíneo y el riesgo de hemorragia.
- Quimioterapia con metotrexato: Se administraron 80 mg de metotrexato semanalmente durante 4 dosis consecutivas. Este medicamento se utiliza para combatir el trofoblasto proliferativo, aunque su utilidad después del parto es objeto de debate. Se monitorizaron los niveles de la fracción beta de gonadotrofina coriónica humana.
- Histerectomía obstétrica: Después de 32 días de hospitalización, y una vez estabilizada la paciente y disminuida la circulación vesicouterina, se programó una histerectomía total. Para reducir el riesgo de sangrado quirúrgico, se realizó previamente una ligadura de arterias hipogástricas. Los hallazgos mostraron una disminución del 90% de la infiltración placentaria. El sangrado total estimado fue de 1,800 ml, requiriendo transfusión de 2 concentrados globulares.
El resultado fue favorable, y la paciente fue dada de alta en buenas condiciones generales, sin complicaciones hemorrágicas ni otras.
Isabel Pinto explica en qué consiste la embolización
Consideraciones Anestésicas y Manejo de Hemorragia:
El alto riesgo de sangrado en casos de placenta percreta presenta un reto significativo para el equipo de anestesiología. Las medidas incluyen:
- Valoración preoperatoria exhaustiva: Con un diagnóstico prenatal preciso para identificar las estructuras afectadas y planificar la técnica anestésica.
- Preparación para hemorragia masiva: Incluyendo la reserva de hemoconcentrados, transfusión de sangre, y uso de sistemas salva-células. Se recomienda la monitorización de hemograma, iones y coagulación mediante gasometrías arteriales y test viscoelásticos seriados.
- Acceso vascular: Canalización de catéteres de alto flujo periféricos y vías centrales.
- Medicamentos hemostáticos: Administración profiláctica de agentes como el ácido tranexámico.
- Técnicas de oclusión vascular: La colocación de un balón de oclusión aórtica infrarrenal, o de las arterias ilíacas internas o comunes, puede realizarse bajo visión radiográfica antes de la intervención para reducir la pérdida sanguínea.
- Tipo de anestesia: Tanto la anestesia general como la neuroaxial son posibles, con ventajas y desventajas que el anestesiólogo evaluará según el caso, priorizando la estabilidad hemodinámica.
Seguimiento Postoperatorio:
Después del procedimiento, se requiere un seguimiento intensivo en una Unidad de Cuidados Intensivos (UCI) debido al alto riesgo de sangrado abundante y la necesidad de resucitación activa con fluidoterapia, corrección de coagulopatías, profilaxis tromboembólica, control del dolor y manejo de posibles complicaciones iónicas.
Prevención y Reducción del Riesgo
Para reducir las probabilidades de tener placenta percreta en embarazos futuros, se recomienda considerar el parto vaginal después de una cesárea (VBAC), siempre que sea médicamente seguro y apropiado según el tipo de incisión previa y la salud general del embarazo. Las cesáreas deben realizarse únicamente cuando sean necesarias por motivos médicos para la salud de la madre o del bebé. Si el embarazo es sano, es mejor esperar a que el parto comience de forma natural.
Aunque no se puede prevenir por completo la placenta percreta, compartir el historial médico completo con el profesional de la salud, especialmente si hay factores de riesgo, es fundamental para un diagnóstico y manejo oportunos.