La presión positiva continua en la vía aérea (CPAP) nasal y la ventilación no invasiva (VNI) se introdujeron en el tratamiento respiratorio del recién nacido hace más de 30 años. Actualmente, existe una preocupación considerable por los efectos perjudiciales de la ventilación mecánica invasiva y el aumento de la displasia broncopulmonar (DBP), que van de la mano con la supervivencia de los recién nacidos extremadamente prematuros. Estudios experimentales demuestran una disminución del daño pulmonar con el uso de CPAP nasal y VNI en comparación con la ventilación mecánica. Si bien los estudios clínicos aún no son concluyentes, diversos grupos han publicado tasas menores de DBP en unidades que utilizan mayormente CPAP desde finales de los años ochenta. El interés en reducir el daño pulmonar ha impulsado en los últimos años un auge en el uso de CPAP nasal y VNI como alternativas a la ventilación mecánica invasiva en recién nacidos con enfermedad respiratoria, especialmente en los más inmaduros.
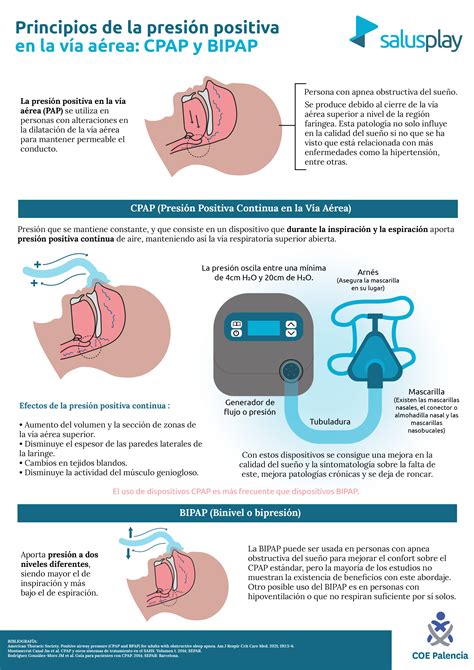
Presión positiva continua en la vía aérea (CPAP)
Definición y efectos fisiológicos
La CPAP es la aplicación de una presión mantenida de forma continua en la vía aérea mediante un flujo de gas. No se recomienda el uso de CPAP intratraqueal aislada en el recién nacido debido al aumento de resistencias que produce con el tiempo, lo que incrementa la dificultad respiratoria. La CPAP aumenta la capacidad residual funcional, previene el colapso alveolar al final de la espiración y mejora el intercambio gaseoso y la oxigenación. Se han observado aumentos en los tiempos inspiratorio y espiratorio. Además, proporciona estabilización de la pared torácica (crucial en recién nacidos muy inmaduros), mantiene la vía aérea permeable y mejora la función diafragmática.
Mantener una presión excesiva puede llevar a una sobredistensión, aumentando el riesgo de neumotórax y del espacio muerto, así como una disminución del volumen corriente, lo que favorece la hipercarbia. La CPAP con presiones elevadas puede disminuir el gasto cardíaco al reducir el retorno venoso. También se investigan las interferencias de la CPAP nasal en la función laríngea y su impacto en el control de la respiración y la succión no nutritiva en el recién nacido pretérmino, aspectos importantes para el aclaramiento de secreciones y el manejo del reflujo gastroesofágico.
En el ámbito renal, la CPAP puede disminuir la filtración glomerular, la excreción renal de sodio y la diuresis debido a la reducción del flujo renal y al aumento de la secreción de aldosterona y hormona antidiurética. Un estudio reciente indica que la CPAP afecta la vascularización mesentérica en recién nacidos pretérmino, disminuyendo la velocidad del flujo prepandrial y pospandrial.
Sistemas productores de presión positiva continua en la vía aérea
Existen diversos sistemas para generar CPAP, cada uno con sus ventajas y desventajas. Todos requieren un circuito humidificado, un generador de presión y una interfaz para el paciente.
Generadores de presión
La administración de la mezcla de gas (aire/oxígeno) para generar CPAP puede ser mediante flujo continuo o variable. Inicialmente, en las décadas de 1970 y 1980, solo se utilizaba el sistema de flujo continuo. A partir de 1988, se desarrolló el sistema de flujo variable, que ha ganado gran difusión y aceptación hasta la actualidad.
Flujo continuo
En este sistema, la fuente de gas mantiene un flujo constante, y la CPAP se obtiene aumentando la resistencia al final del asa espiratoria del circuito mediante diversos mecanismos. En los ventiladores convencionales, esto se logra principalmente a través de una válvula espiratoria ajustable. La CPAP de burbujas, con sello bajo agua, es un sistema sencillo donde la presión se genera al sumergir el asa espiratoria del circuito en agua; la profundidad de inmersión es directamente proporcional al nivel de presión deseado. Este sistema, utilizado en el hospital de la Universidad de Columbia en Nueva York, ha mostrado excelentes resultados a corto y largo plazo. A pesar de ser un sistema de flujo continuo, a veces es necesario aumentar el flujo para mejorar el burbujeo bajo el sello de agua, lo que incrementa la presión media de la vía aérea. Puede conectarse al paciente mediante cánulas nasales de Hudson® o Inca®. Se han realizado estudios sobre los efectos de la vibración secundaria al burbujeo en el intercambio de gases y la mecánica respiratoria, indicando mejoras en el intercambio gaseoso y la oxigenación, pero la aplicación de la CPAP de burbujas es intratraqueal. Sin embargo, otros estudios no encontraron evidencia de mejoría en la ventilación u oxigenación relacionada con el burbujeo al aplicar el sistema con cánulas de Hudson®.
Flujo variable
En estos sistemas, la presión se consigue mediante variaciones en el flujo. Utilizan piezas nasales específicas cerca del paciente que generan presión al convertir el flujo del asa inspiratoria en un chorro a presión, permitiendo simultáneamente la salida del flujo espiratorio como válvulas de escape. El sistema Benveniste® utiliza una válvula coaxial para lograr la presión mediante el efecto Venturi y se ha empleado tradicionalmente en unidades escandinavas. No se han encontrado diferencias significativas en la capacidad de reclutamiento alveolar y el trabajo respiratorio entre los sistemas de flujo variable Infant Flow® y Arabella® en recién nacidos pretérmino.
Interfaces
La administración de CPAP nasal en recién nacidos puede realizarse a través de diferentes interfaces: cánulas mononasales, mascarillas faciales, mascarillas nasales y cánulas binasales cortas o largas.
- Cánulas mononasales: Generalmente tubos intratraqueales cortados, que se introducen 1-2 cm para aplicación nasal o 4-5 cm en la orofaringe. Presentan la desventaja de pérdida de presión por la narina contralateral y aumento de resistencias debido a su longitud.
- Mascarillas faciales: Se usaron en los años setenta, pero cayeron en desuso por dificultades de fijación, sellado inadecuado y complicaciones asociadas como distensión gástrica y hemorragia cerebelar.
- Mascarillas nasales: También utilizadas en los años setenta, perdieron popularidad por problemas de sellado y obstrucción nasal. Las versiones más recientes, fabricadas con materiales más suaves, ofrecen un mejor sellado.
- Cánulas binasales: Son el método más frecuente. Las nasofaríngeas son efectivas y fáciles de fijar, pero su inserción puede ser difícil, aumentan las resistencias y pueden obstruirse por secreciones o doblarse. Las binasales cortas son más simples y efectivas, aunque requieren entrenamiento del personal. Inicialmente diseñadas para sistemas de flujo continuo (Hudson®, Argyle®, Inca®), los sistemas de flujo variable mejoraron la salida de aire espiratorio. Un metaanálisis reciente concluye que las cánulas binasales cortas son más efectivas para reducir la tasa de reintubación en pretérminos en comparación con las mononasales, y más eficaces para tratar la dificultad respiratoria inmediata en prematuros que las nasofaríngeas.
- Gafas nasales: Tradicionalmente usadas para administrar oxígeno, se han adaptado para generar CPAP nasal. Se han diseñado sistemas con circuitos de baja resistencia y alta humidificación que permiten flujos de 2-10 lpm. Algunos estudios muestran que estos sistemas logran administrar CPAP nasal efectiva en pretérminos para tratar apnea, postextubación y dificultad respiratoria moderada. Existe el riesgo de sobredistensión por presiones excesivas al no disponer de un sistema medidor de presión, aunque algunos circuitos incluyen válvulas de seguridad. Aún falta información para establecer el rango óptimo de flujo, diámetro de las gafas y sistema de humidificación.
En la tabla 1 se resume una comparación de las distintas interfaces para la aplicación de CPAP nasal (la tabla no está incluida en el texto original).
Parámetros óptimos
Para la aplicación clínica de CPAP nasal, es importante considerar las características del paciente y su enfermedad. Generalmente, se considera una presión mínima de 5 cmH₂O, que puede aumentarse hasta 7-8 cmH₂O, o incluso 10 cmH₂O si es necesario, especialmente en casos de enfermedad de las membranas hialinas (EMH). Se deben evaluar la situación clínica, las necesidades de oxígeno y la insuflación pulmonar mediante radiografía.
No existen criterios definidos para la retirada de la CPAP nasal; se sugiere esperar a que el niño esté estable, sin episodios de apnea, con bajas necesidades de oxígeno y una presión no superior a 5 cmH₂O.
Uso clínico
Dadas sus acciones fisiológicas, la CPAP nasal tiene una amplia aplicación clínica en recién nacidos pretérmino y a término con diversas enfermedades. Las indicaciones más claras se centran en el recién nacido prematuro: postextubación, apnea de la prematuridad, tratamiento inicial de la EMH y, actualmente en discusión, su uso durante la reanimación en sala de partos.
- Postextubación: Los recién nacidos pretérmino que han requerido intubación y ventilación mecánica tienen un alto riesgo de fallo respiratorio tras la extubación. Varios estudios aleatorizados demuestran que la CPAP nasal reduce la tasa de reintubación en pretérminos < 1.250 g en comparación con el uso de carpa de oxígeno. Un metaanálisis de Cochrane concluye que la CPAP nasal postextubación es un método efectivo para prevenir el fracaso de la extubación.
- Apnea de la prematuridad: Solo un estudio ha comparado CPAP con teofilina, utilizando CPAP a través de mascarillas faciales con presiones de 2-3 cmH₂O en recién nacidos < 32 semanas de edad gestacional. En este estudio, la teofilina fue más efectiva. Una revisión de Cochrane concluye que se necesita más investigación. A pesar de ello, el uso de CPAP nasal para tratar la apnea en prematuros está muy extendido en las unidades neonatales.
- Tratamiento inicial de la EMH: Tradicionalmente, se basaba en intubación, ventilación mecánica y surfactante exógeno. Desde finales de los años ochenta, unidades que emplean CPAP nasal temprana han mostrado mejores resultados a corto y largo plazo, especialmente en la incidencia de DBP, aunque aún no se ha demostrado en estudios aleatorizados la reducción de DBP con el uso temprano o profiláctico de CPAP. Una de las dudas es la administración de surfactante. Estudios han mostrado que la administración de surfactante en prematuros tratados inicialmente con CPAP (intubados para la administración y luego extubados a CPAP) reduce significativamente la necesidad de ventilación mecánica. El método INSURE (INtubación-SURfactante-Extubación) ha demostrado disminuir la necesidad de ventilación mecánica. Revisiones de Cochrane indican que la CPAP nasal temprana puede reducir la necesidad de ventilación mecánica y que el tratamiento temprano con surfactante y CPAP nasal puede ser útil en prematuros con EMH.
- Reanimación en sala de partos: El uso de CPAP durante la reanimación en sala de partos está en discusión. Estudios pequeños han demostrado su efectividad para disminuir la tasa de intubación y la necesidad de ventilación mecánica en prematuros de extremado bajo peso.
Ventilación Mecánica en Neonatología
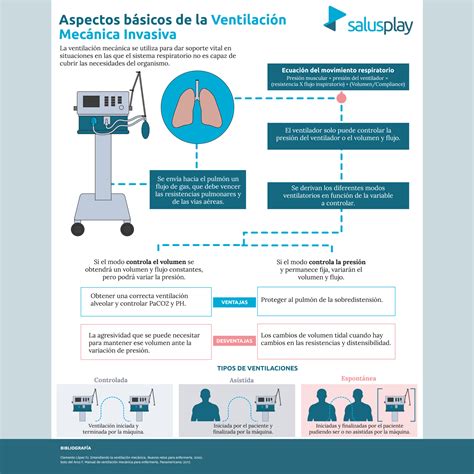
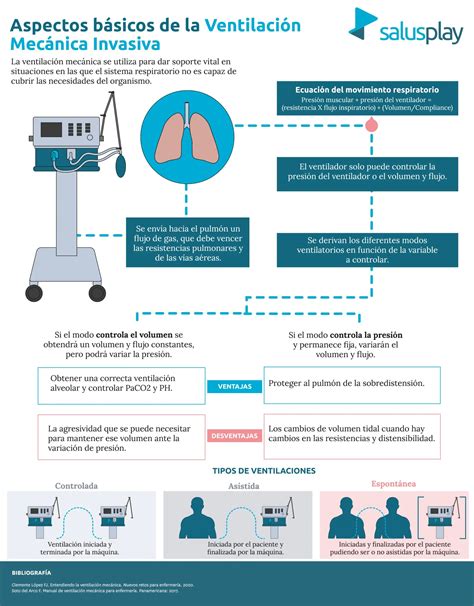
La ventilación artificial de los pulmones es una forma de sustituir o asistir la función respiratoria. Tras el nacimiento, el recién nacido realiza las primeras respiraciones de forma independiente, evaluadas por el médico. Si el neonato no puede respirar adecuadamente, los médicos deben proporcionar asistencia cualificada. Las indicaciones de ventilación en neonatos incluyen enfermedades congénitas como el síndrome de dificultad respiratoria, apnea, hipoxemia, hipoventilación, neumonía y asfixia. El ventilador suministra una mezcla de aire con la concentración adecuada de oxígeno a los pulmones del niño, respetando los ciclos y volúmenes necesarios.
Tipos de Respiradores Neonatales
Los respiradores para neonatología se clasifican según su principio de funcionamiento, tipo de accionamiento y condiciones de operación.
- Accionamiento interno: Proporcionan ventilación insuflando una mezcla de gases.
- Accionamiento externo: Ventilan mediante presión externa sobre el cuerpo.
- Electroestimuladores de la respiración: Activan la inervación de los músculos respiratorios y el diafragma, provocando el movimiento de los pulmones.
- Condiciones de funcionamiento: Se distinguen modelos móviles (autónomos, para ambulancias) y estacionarios.
El método de ventilación artificial depende de la enfermedad, el grado de prematuridad, el peso del bebé y la respuesta al tratamiento.
Ventilación Invasiva
La ventilación invasiva o tradicional se aplica en casos graves o cuando no es posible la respiración espontánea, mediante la intubación endotraqueal. El ventilador suministra una mezcla de oxígeno y aire a presión positiva, llenando los pulmones y expulsando dióxido de carbono. Es un método agresivo que requiere control constante de los niveles de oxígeno y dióxido de carbono. Los especialistas regulan parámetros clave como la presión del aire, la frecuencia respiratoria y la proporción de gases en la mezcla.
Ventilación No Invasiva (VNI)
La ventilación artificial no invasiva se utiliza cuando la función respiratoria del recién nacido está alterada, manteniendo la respiración espontánea e influyendo suavemente en los órganos respiratorios. La mezcla de oxígeno se administra a través de máscaras o cánulas especiales. Los modos de VNI incluyen:
- CPAP: Presión positiva continua.
- NIPPV: Presión positiva intermitente.
- BiPAP: Presión positiva de dos niveles.
Ventilación de Alta Frecuencia (VAF)
La ventilación de alta frecuencia se emplea a menudo en combinación con la ventilación invasiva para tratar patologías pulmonares, minimizando el daño tisular. Proporciona una alta frecuencia de ciclos respiratorios con un pequeño volumen de aire, permitiendo el intercambio de gases a nivel alveolar sin estirar los tejidos. Los parámetros regulados incluyen el número de ciclos, la presión media, la amplitud de las oscilaciones y la fracción de oxígeno.
Los equipos de ventilación artificial de alta frecuencia que generan ventilación combinada y de chorro pueden alcanzar hasta 60 ciclos por minuto.
Selección y Mantenimiento de Equipos
La elección de un equipo de ventilación para recién nacidos requiere un análisis exhaustivo de sus características funcionales y facilidad de manejo. Los equipos multifuncionales pueden incluir un modo manual adicional. Sensores especiales alertan sobre violaciones de presión, cambios de temperatura y fallos de funcionamiento. Es crucial mantener los equipos de reanimación y anestesia en perfecto estado, especialmente en la unidad de neonatología, ya que la vida de los pacientes depende de su rendimiento. El mantenimiento periódico, la sustitución de consumibles y el cumplimiento de las normas del fabricante son esenciales.
Ventilador Mecánico en Bebés
Un ventilador mecánico es una máquina que asiste la respiración, utilizada en bebés enfermos o prematuros que no pueden respirar adecuadamente por sí mismos. Ayuda a suministrar oxígeno a los pulmones y a eliminar dióxido de carbono.
Uso del Ventilador Mecánico
El ventilador mecánico se ubica junto a la cama del bebé y se conecta a un tubo de respiración introducido en la tráquea. Los cuidadores ajustan los parámetros según el estado del bebé, las gasometrías arteriales y las radiografías.
Riesgos del Ventilador Mecánico
Los bebés que requieren asistencia ventilatoria a menudo presentan problemas pulmonares subyacentes, como pulmones inmaduros o enfermos, que están en riesgo de lesión. El suministro de oxígeno a presión puede dañar los frágiles sacos alveolares, provocando fugas de aire. El neumotórax es una fuga de aire al espacio entre el pulmón y la pared torácica, que puede requerir drenaje. El enfisema intersticial pulmonar es una acumulación de aire en el tejido pulmonar alrededor de los alvéolos, que generalmente se resuelve espontáneamente.
El daño a largo plazo puede incluir displasia broncopulmonar (DBP), una forma de enfermedad pulmonar crónica. Por ello, los cuidadores monitorizan estrechamente al bebé y buscan reducir gradualmente el soporte del ventilador siempre que sea posible. El grado de soporte respiratorio se adapta a las necesidades del neonato.
Tutorial ✍️ PASO a PASO para programación inicial en Ventilación Mecánica Invasiva 🌬️🫁
Modos de Ventilación Neonatal
La ventilación mecánica en neonatos puede emplear diversos modos:
- Ventilación obligatoria intermitente sincronizada (SIMV): El ventilador asiste sincronizadamente un número fijo de ciclos por minuto. Si la frecuencia del paciente es mayor, se intercalan respiraciones espontáneas y asistidas.
- Ventilación asistida/controlada (A/C): Todos los esfuerzos inspiratorios del paciente son asistidos, y si no los hay, el ventilador garantiza respiraciones programadas. El paciente puede activar el respirador en cualquier momento.
- Ventilación con presión de soporte (PSV): El inicio y la duración de la inspiración están controlados por el paciente. El ventilador aumenta la presión al inicio de la inspiración y la cesa cuando el flujo disminuye a un porcentaje determinado.
- Ventilación con volumen ajustado o controlado: Se enfoca en entregar un volumen tidal (Vt) preseleccionado, ya sea limitado, controlado o con volumen garantizado. Esto ayuda a evitar la insuflación pulmonar excesiva y mantener un Vt estable.
- Volumen garantizado: Un modo de flujo constante, limitado por presión y ciclado por tiempo, que ajusta la presión para alcanzar un Vc preseleccionado. Su ventaja es evitar volúmenes altos en ventilación limitada por presión, especialmente ante cambios en la distensibilidad pulmonar. Es importante considerar las pérdidas alrededor del tubo endotraqueal y elegir el Vc óptimo (generalmente 4-6 ml/kg).
- Ventilación oscilatoria de alta frecuencia: Diseñada para tratar patologías pulmonares, proporciona alta frecuencia de ciclos con bajo volumen de aire.
Estrategias Ventilatorias
Las estrategias de ventilación sincronizada se caracterizan porque el ventilador inicia respiraciones mecánicas en respuesta al esfuerzo del paciente. Existen diversos tipos de señales para detectar el esfuerzo inspiratorio, siendo los cambios de flujo en la vía aérea los más eficaces. La sincronización puede mejorar el intercambio gaseoso, reducir la necesidad de sedación y parálisis muscular, y acortar la duración de la ventilación mecánica.
A pesar de los beneficios potenciales, la interpretación de los resultados de los estudios sobre sincronización y displasia broncopulmonar presenta limitaciones debido a las diferencias en el diseño y tamaño de los estudios, así como a las características de los recién nacidos incluidos. No existe un consenso sobre la modalidad de ventilación sincronizada más óptima.
Parámetros de Ventilación
Los parámetros a controlar en la ventilación mecánica incluyen:
- Frecuencia respiratoria (FR): Influye en el volumen minuto y la eliminación de CO2.
- Tiempos inspiratorios (Ti) y espiratorios (Te): Deben ajustarse a las constantes de tiempo pulmonar, manteniendo una relación inspiración:espiración de 1:2 a 1:5.
- Pico de presión inspiratoria (PIP): La menor PIP necesaria para obtener un Vt entre 4-6 ml/kg.
- Presión de fin de espiración positiva (PEEP): Evita el colapso alveolar y mejora la oxigenación. Generalmente entre 4-6 cmH₂O.
- Presión media en la vía aérea (MAP): Mantiene el volumen pulmonar y mejora la oxigenación.
- Flujo: Entre 6 y 10 l/min según el peso.
- Concentración de oxígeno inspirado (FiO2): Incrementa la presión alveolar de oxígeno.
Asistencia Respiratoria Inicial y CPAP en el Nacimiento
El proceso del nacimiento implica grandes cambios fisiológicos que pueden revelar alteraciones no evidentes durante la vida intrauterina. Por ello, es fundamental la presencia de un profesional con habilidades en reanimación neonatal en todo parto. La edad gestacional y los parámetros de crecimiento ayudan a identificar el riesgo de patología neonatal.
Maniobras de Estabilización Iniciales
Las maniobras de estabilización iniciales incluyen estimulación táctil, posicionamiento de la cabeza y aspiración de boca y nariz. Si es necesario, se procede a:
- Oxígeno suplementario.
- Presión positiva continua en las vías aéreas (CPAP).
- Ventilación no invasiva o ventilación nasal de presión positiva intermitente (NIPPV) mediante cánulas nasales o mascarilla nasal conectada a un ventilador.
- Ventilación mediante resucitador de pieza en T, bolsa y mascarilla, o ventilador después de la intubación.
Los recién nacidos que no responden a estos medios pueden requerir una evaluación cardíaca completa para descartar anomalías cardiopulmonares congénitas y tratamiento con ventilación oscilatoria de alta frecuencia, óxido nítrico u oxigenación por membrana extracorpórea.
Ventilación con Presión Positiva Inicial
La reanimación se inicia con aire ambiental (FiO₂ al 21%) para lactantes ≥ 35 semanas de edad gestacional o FiO₂ del 21-30% para lactantes < 35 semanas. Si los objetivos de saturación de oxígeno (SpO₂) no se alcanzan, se ajusta la concentración de oxígeno inhalado. Se espera que la SpO₂ aumente gradualmente en los primeros minutos de vida. La concentración de oxígeno debe ajustarse para lograr una SpO₂ del 85-95% a los 10 minutos de vida, o una PaO₂ de 50-70 mmHg en pretérminos y 50-80 mmHg en a término. El oxígeno debe calentarse (36-37°C) y humidificarse.
CPAP para Recién Nacidos y Lactantes
La presión positiva continua en la vía aérea (CPAP) mantiene una presión positiva constante al final de la espiración (PEEP) durante todo el ciclo respiratorio (generalmente 5-7 cmH₂O), sin soporte adicional de presión inspiratoria. La CPAP mantiene los alvéolos abiertos y mejora la oxigenación al reducir las atelectasias y el desvío de sangre. Puede administrarse mediante cánulas o máscaras nasales, o a través de un tubo endotraqueal con el ventilador en frecuencia cero.
La CPAP de burbuja es una forma de PEEP de baja tecnología. La CPAP está indicada cuando se requiere FiO₂ ≥ 40% para mantener una PaO₂ aceptable en trastornos respiratorios de duración limitada, pudiendo evitar la intubación.
Las complicaciones comunes de la CPAP nasal incluyen distensión gástrica, aspiración, neumotórax y lesiones por presión nasal. La necesidad de aumentar la FiO₂ y/o la PEEP puede indicar la necesidad de intubación.
Ventilación con Presión Positiva No Invasiva (VPPNI)
La VPPNI administra presión positiva a través de cánulas nasales o una mascarilla nasal conectada a un ventilador. Puede ser sincronizada o no sincronizada y es particularmente útil en casos de apnea, para facilitar la extubación y prevenir la atelectasia. La VPPNI ha demostrado reducir la incidencia de insuficiencia de extubación y la necesidad de reintubación de manera más eficaz que la CPAP nasal en recién nacidos > 28 semanas de gestación, y puede reducir el desarrollo de enfermedad pulmonar crónica, aunque no afecta la mortalidad.
tags: #los #respiradores #utilizados #en #neonatologia #son