Cuando una pareja decide tener un hijo, a menudo imagina un bebé a término, sano y activo que se incorporará a la familia de inmediato. Sin embargo, estas expectativas pueden truncarse bruscamente si el bebé nace antes de tiempo. Cuanto mayor sea la inmadurez del recién nacido, más cables y tubos lo rodearán, y más llamativo será su aspecto. La incubadora es esencial para mantener la temperatura corporal del prematuro y, al mismo tiempo, aislarlo del entorno para reducir el riesgo de infecciones.
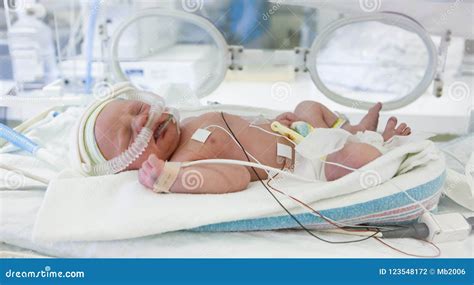
El Método Madre Canguro es una práctica que ha demostrado ser fundamental en el cuidado de los bebés prematuros. Durante la práctica ambulatoria de este método, la calidad del cuidado canguro debe cumplir los estándares de la unidad de cuidado mínimo neonatal. La madre se siente motivada a acariciar a su bebé, iniciando así la estimulación somato-sensorial. Este contacto íntimo y emotivo favorece los lazos afectivos y la interacción madre/hijo.
Como resultado de esta cercanía, el niño prolonga sus periodos de reposo, mostrando alerta reposada, sueño profundo, menor actividad muscular y menos llanto. Esto favorece la maduración y la ganancia de peso, al tiempo que disminuye el número de días de ingreso hospitalario. El Método Madre Canguro facilita y prolonga la lactancia materna, y su posibilidad de práctica debe ofrecerse a todas las madres. Estos cuidados tienen como objetivo favorecer el desarrollo neurosensorial y emocional del recién nacido.
Los miembros de la familia se implican en los cuidados, formando parte prioritaria de los mismos y participando en las decisiones respecto a su hijo. Las políticas de apoyo a los padres y familiares fomentan la lactancia materna y permiten a los padres estar junto a sus hijos en el área de cuidados intensivos las 24 horas del día. Una hipótesis que explica algunos de estos beneficios es que la madre segrega IgA específicas frente a los gérmenes de su piel y del área neonatal, que son los responsables de las infecciones nosocomiales.
La Leche Humana como Nutrición de Elección para Prematuros
La leche humana se considera la primera opción para alimentar a los prematuros y recién nacidos enfermos, ya que el uso de sucedáneos de leche materna se asocia con un incremento de resultados adversos a corto y largo plazo. A pesar de ello, la tasa de lactancia materna en los recién nacidos prematuros es menor que en los recién nacidos a término, lo que expone a la población más vulnerable a mayores riesgos. Por ello, son necesarias políticas de apoyo a la lactancia materna en las unidades neonatales para revertir esta situación.
Aunque la Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia (IHAN) ha sido adaptada a las Unidades Neonatales (Neo-IHAN), actualmente no existe una política unificada sobre cómo promocionar la lactancia materna en estas unidades. Las necesidades nutricionales de los grandes prematuros (peso al nacimiento menor de 1500g o menores de 32 semanas de edad gestacional) son muy elevadas. Para cubrirlas, se precisa un manejo exquisito de la leche materna y se recomienda su fortificación en este grupo de pacientes. Sin embargo, tampoco existe una política unificada sobre las prácticas de nutrición enteral con leche materna en los grandes prematuros. Para mejorar las medidas de apoyo a la lactancia y las prácticas de alimentación enteral con leche materna, es necesaria la participación de todos los grupos de profesionales incluidos en la Unidad neonatal, ya que conocer sus percepciones ayudaría a implantar políticas unificadas donde el trabajo multidisciplinar es esencial.
Evidencia Científica sobre el Uso de Leche Humana Donada
Según un estudio financiado por los Institutos Nacionales de la Salud (NIH), en comparación con los bebés alimentados con leche de fórmula, los bebés extremadamente prematuros alimentados con leche humana donada presentaron la mitad de casos de enterocolitis necrosante, una afección intestinal común que puede poner en peligro la vida. No se observaron diferencias significativas en el desarrollo neurológico entre los bebés alimentados con leche humana de donante y los alimentados con leche de fórmula. Los bebés que se alimentaron con leche de fórmula crecieron ligeramente más rápido que los que se alimentaron con leche de donante.
Este estudio, llevado a cabo por Tarah T. Colaizy, M.D., M.P.H., y sus colegas en 15 centros de la Red de Investigación Neonatal de Estados Unidos y publicado en la Revista de la Asociación Médica Americana, contó con el financiamiento del Instituto Nacional de Salud Infantil y Desarrollo Humano (NICHD) Eunice Kennedy Shriver y el Centro Nacional para el Avance de las Ciencias Traslacionales.
Antecedentes y Metodología del Estudio
El parto prematuro -antes de las 37 semanas- es la causa más común de muerte infantil y la principal causa de discapacidad a largo plazo en niños. Los bebés extremadamente prematuros (nacidos antes de las 29 semanas) corren un alto riesgo de sufrir trastornos del desarrollo neurológico y enterocolitis necrosante. Si bien algunos estudios científicos indican que los bebés alimentados con leche de su propia madre obtienen mejores resultados en el desarrollo neurológico que los alimentados con leche de fórmula, no siempre se puede disponer de la leche materna. En estos casos, se suele administrar a los bebés extremadamente prematuros leche humana pasteurizada enriquecida con nutrientes esenciales, pero se han realizado pocos estudios sobre si es superior a la leche de fórmula para el desarrollo neurológico.
En el estudio, 483 bebés nacidos antes de las 29 semanas de gestación o con un peso inferior a 1,000 gramos al nacer fueron asignados aleatoriamente para consumir leche de fórmula o leche humana donada. Algunos bebés de cada grupo recibieron leche de sus madres en pequeñas cantidades si estas habían dejado de producir leche antes de los 21 días o solo podían producir una pequeña cantidad. Los bebés fueron alimentados con estas dietas hasta el alta hospitalaria, durante 120 días, o hasta su fallecimiento, lo que ocurriera primero.
Resultados Clave del Estudio
Al alcanzar el equivalente a un desarrollo de 22 a 26 meses (corregido por su prematuridad), se les aplicó la escala Bayley de desarrollo infantil. La puntuación cognitiva promedio del grupo alimentado con leche de donante fue de 80.7, frente a 81.1 del grupo alimentado con leche de fórmula, diferencias que no fueron estadísticamente significativas. La puntuación promedio de los niños nacidos a término de la misma edad es de 100. Del mismo modo, las puntuaciones en lenguaje y motricidad no difirieron significativamente entre los grupos. Entre los 114 bebés que no consumieron leche materna, la puntuación cognitiva fue de 80.2 en el grupo alimentado con leche de donante frente a 80.9 en el grupo alimentado con leche de fórmula, una diferencia también insignificante desde el punto de vista estadístico.
Cincuenta y cuatro bebés fallecieron antes de poder ser evaluados: 29 (13%) en el grupo alimentado con leche de donante frente a 25 (11%) en el grupo alimentado con leche de fórmula, una diferencia insignificante desde el punto de vista estadístico. Los bebés alimentados con leche de donante crecieron más lentamente que los alimentados con leche de fórmula, con un promedio de 22.3 gramos por kilogramo al día, frente a 24.6 gramos por kilogramo al día.
Cómo ALMACENAR LECHE materna extraída 🍼❄️ Pautas y tiempos
Importancia de los Hallazgos
Los autores concluyeron que los resultados en el desarrollo neurológico no difirieron entre los bebés alimentados con leche humana de donante y los alimentados con leche de fórmula. No obstante, observaron que los alimentados con leche de donante tuvieron la mitad de casos de enterocolitis necrosante en comparación con los alimentados con leche de fórmula. Esta conclusión sugiere que la leche humana de donante, al igual que la leche materna, puede reducir el riesgo de enterocolitis necrosante en comparación con la leche de fórmula.
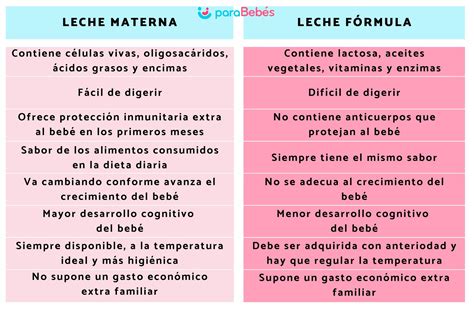
La leche materna presenta un efecto protector frente a la morbimortalidad en los recién nacidos prematuros (RNPT), reduciendo las tasas de enterocolitis necrosante (EN), retinopatía del prematuro (ROP), y sepsis de inicio tardío, entre otras complicaciones. Cuando no es posible alimentar a los RNPT con leche materna, la primera alternativa será la leche donada, siendo la leche de fórmula la última opción.
tags: #lactancia #materna #en #prematuros #nuevas #evidencias