La leche materna es un fluido complejo y dinámico, fundamental para el desarrollo y la protección del lactante. Lejos de ser solo un alimento, se considera la "primera vacuna" que recibe el niño, proporcionando una inmunidad vital contra una amplia gama de infecciones y enfermedades.
Propiedades Inmunológicas de la Leche Materna
La leche materna, descrita por expertos como un "fluido cambiante", está compuesta por lípidos, proteínas, hidratos de carbono, vitaminas y una gran cantidad de factores inmunológicos. Su composición se adapta a las necesidades del bebé en función de su edad, el momento del día, la dieta materna y el grado de plenitud de la glándula mamaria. Incluso, aumenta la producción de anticuerpos ante una infección activa del lactante, demostrando una relación dinámica entre la salud del niño y la composición de la leche materna.
Componentes Inmunoprotectores
La leche humana madura tiene un componente proteico, con compuestos como la caseína y la seroalbúmina. El nitrógeno no proteico (NNP) es abundante, con la urea como su principal componente. Los nucleótidos, que forman entre el 10% y el 20% del NNP, inciden en la inmunidad humoral y celular, así como en el crecimiento del sistema gastrointestinal. Además, la carnitina, la taurina y aminoácidos libres y péptidos también están presentes en menor proporción.
Los lípidos, uno de los componentes más importantes y variables, constituyen el 45-55% de la energía total que recibe el lactante. Su cantidad puede verse influida por la dieta materna, el peso corporal o patologías como la preeclampsia. Además, la leche materna contiene anticuerpos como IgM e IgG, pero la Inmunoglobulina A secretora (IgAs) es el anticuerpo principal que proporciona inmunidad al lactante. La lactoferrina, secretada a través de la leche, también confiere inmunidad en la vida temprana, mientras el propio sistema inmune del bebé se desarrolla.
El Eje Entero-Bronco-Mamario
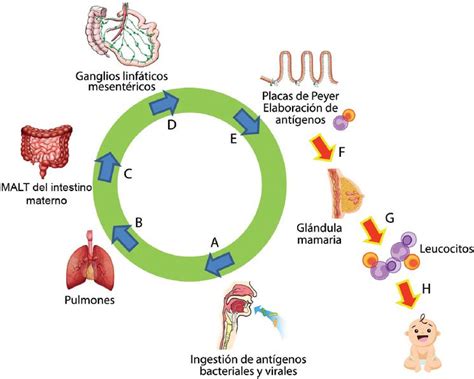
Investigaciones han revelado un mecanismo complejo conocido como el eje entero-bronco-mamario. Este sistema permite que los antígenos (bacterias, virus, etc.) a los que la madre ha sido expuesta, pasen al tracto intestinal, donde las células M captan estos antígenos y los transportan a las placas de Peyer. Allí, se elaboran los antígenos de los macrófagos y aparecen los linfocitos "T". La interacción entre macrófagos y linfocitos "T" da lugar a la proliferación de células precursoras productoras de anticuerpos (linfocitos "B"), que migran a las glándulas mamarias, los tejidos linfáticos del tracto intestinal materno y el sistema bronquial. En estas regiones, maduran y se transforman en células plasmáticas que forman anticuerpos específicos.
Alrededor de la mitad de los anticuerpos producidos en el organismo son Inmunoglobulina A (IgA), siendo la IgAs la predominante en las secreciones exocrinas. La IgAs se produce localmente y es transportada a través de las células epiteliales para aparecer en las secreciones, protegiendo las mucosas. Su función es unirse a los organismos patógenos, previniendo su contacto con las células epiteliales del huésped y protegiéndolo contra la invasión hística y la infección. Gracias a este eje, la leche materna contiene anticuerpos IgAs contra una gran variedad de microorganismos y antígenos alimentarios a los que la madre ha estado expuesta, incluyendo E. coli, Shigella, Salmonella, Vibrio cholerae, y virus como Rotavirus, Poliovirus, Coxsackie, virus sincitial respiratorio e influenza.
Componentes Celulares y Humorales
La leche materna contiene una gran cantidad de componentes inmunológicos, tanto humorales como celulares, que conforman su función protectora:
- Componentes Humorales Específicos:
- Inmunoglobulinas: Todas las clases (IgAs, IgG, IgM, IgD, IgE), con la IgAs siendo la más concentrada, especialmente en el calostro. La IgAs es resistente a los ácidos y a la digestión enzimática, y alrededor del 75% de los anticuerpos IgAs maternos pueden encontrarse en las heces de los niños amamantados.
- Anticuerpos Bacterianos: Contra Vibrio cholerae, E. coli, Shigella, Salmonella, Campylobacter, Clostridium difficile, Hemophilus influenzae tipo B, Klebsiella pneumoniae, Corynebacterium diphteriae, Hemophilus pertussis, Clostridium tetani, Diplococo pneumoniae, Chlamydia trachomatis, varias cepas de Estreptococos, Bacteroides fragilis, entre otros.
- Anticuerpos Virales: Contra Rotavirus, Poliovirus 1, 2, 3, Coxsackie virus A9, B3 y B5, virus sincitial respiratorio (VSR), influenza, ECHO virus 6 y 7, rinovirus, reovirus, virus de la parotiditis y herpes simple.
- Anticuerpos contra parásitos: Se han aislado anticuerpos contra Cryptosporidium parvum, aunque su efecto protector no ha sido siempre satisfactorio.
- Componentes Humorales No Específicos:
- Factor Bífido: Estimula el crecimiento de bacterias bífidas, bacilos anaerobios que alcanzan niveles elevados en el intestino delgado de los lactantes. Mantienen una marcada acidificación intestinal y, junto con IgAs y lisozima, antagonizan con la implantación y desarrollo de gérmenes intestinales.
- Lactoferrina: Proteína que confiere inmunidad en la vida temprana.
- Lisozima: Enzima con propiedades antimicrobianas.
- Lipasa estimulada por sales biliares.
- Componentes C3 y C4 del complemento.
- Ácido neuramínico.
- Proteína no anticuerpo (receptor parecido a glicoprótido o glicoproteína), gangliósido (parecido a GM1) factor carbohidrato (no lactosa), factor de resistencia (antiestafilococo), proteína insaturada unida a vitamina B12 y globo asetosylceramide (Gb3).
- Componentes Celulares Inmunoespecíficos:
- Linfocitos T y B.
- Macrófagos.
- Células epiteliales.
Estos elementos hacen de la leche materna una "vacuna" natural, protegiendo al niño durante los primeros años de vida.
Beneficios a Largo Plazo de la Leche Materna en la Inmunidad
La leche materna podría proporcionar al bebé una protección mucho más duradera de lo que se pensaba. Aunque se sabía que la inmunidad se transmitía de madre a hijo durante la lactancia, investigaciones recientes, lideradas por expertos de la Universidad de Birmingham, han demostrado que los descendientes de ratonas infectadas adquirieron protección de por vida contra esa infección. Esto sugiere que la exposición materna a una infección puede alterar permanentemente la inmunidad de sus descendientes, abriendo la puerta a diseñar estrategias de vacunación para las madres que brinden protección a largo plazo a los hijos.
El tipo de lactancia durante los primeros meses interviene directamente en el desarrollo y maduración del sistema inmune. Los niños amamantados presentan menor riesgo de enfermedades autoinmunes, como la intolerancia a las proteínas del trigo o enfermedad celíaca, y la diabetes tipo 1, en comparación con los alimentados con fórmulas. La lactancia materna promueve el desarrollo del tejido linfoide asociado que gobierna la diferenciación de las células T, responsables de actividades de defensa y tolerancia.
La enfermedad celíaca es una intolerancia al gluten de trigo que causa síntomas gastrointestinales graves y es un problema de autoinmunidad. La diabetes tipo 1, diagnosticada con mayor frecuencia en niños y jóvenes, es una enfermedad autoinmune y metabólica caracterizada por la destrucción de las células beta del páncreas. La lactancia materna exclusiva durante los primeros cuatro a seis meses es una recomendación clave para reducir el riesgo de estas enfermedades autoinmunes.
Prevención de Enfermedades y Alergias
Los bebés alimentados con leche materna tienen menos probabilidades de padecer enfermedades gastrointestinales, respiratorias, alérgicas o asma, y también previene la obesidad infantil. Pequeñas moléculas presentes en la leche materna podrían reducir la probabilidad de que los bebés desarrollen alergias alimentarias o dermatitis atópica. Además, se ha demostrado un efecto protector de la lactancia materna contra el síndrome de muerte súbita del lactante (SMSL).
¿Cómo funciona la lactancia materna?
Resistencia Bacteriana y Antibióticos Naturales
La leche materna humana contiene más de 200 moléculas de azúcar diferentes (oligosacáridos) que son responsables de que los bebés desarrollen miles de millones de bacterias beneficiosas en sus intestinos a la semana de nacer. Se cree que cada molécula tiene una función concreta para fortalecer a los recién nacidos, ya que la leche también está compuesta de numerosas proteínas, vitaminas y células que fortalecen el sistema inmune.
Estudios recientes, como el de investigadores de la Universidad de Vanderbilt, sugieren que la leche materna podría funcionar como un antibiótico natural en algunas mujeres. Los azúcares de ciertas leches maternas actuaron como antibiótico natural ante infecciones por estreptococos del grupo B (EGB), una afección que puede conducir a neumonía, septicemia e incluso la muerte. Este hallazgo es significativo, ya que la infección por EGB puede transmitirse al bebé a través del canal de parto o por la leche materna, aunque la mayoría de los bebés no se infectan por esta vía.
El creciente problema de salud pública causado por la resistencia bacteriana resalta la importancia de estos hallazgos. Dado que estudios previos sugieren que los azúcares de algunas leches maternas pueden hacer a las bacterias más sensibles a los antibióticos, como la penicilina, estos componentes podrían utilizarse para tratar o prevenir infecciones, una vez se descubran los componentes exactos o se desarrollen formas de sintetizarlos en el laboratorio.
Los oligosacáridos de la leche materna desempeñan funciones importantes como agentes antiinfecciosos, evitando la adhesión de las bacterias a las mucosas y la colonización. La efectividad varía entre mujeres debido a la genética y el ambiente, que modulan la composición de la leche. La composición de la leche no es constante, presenta ligeras variaciones en el contenido de macro y micronutrientes, y factores bioactivos, de una mujer a otra, a lo largo del día e incluso a lo largo de una toma de pecho.
Impacto en el Microbioma Intestinal y el Resistoma
Un estudio de referencia publicado en Nature Communications por Ferretti, Allert et al. utilizó un método de secuenciación de alta resolución para analizar el material genético de los microorganismos presentes en muestras de parejas de madres e hijos. Identificaron bacterias no solo a nivel de especie, sino también a nivel de cepa, demostrando la transmisión de bacterias de la madre al bebé.
La bacteria Bifidobacterium longum estaba presente en el 98,2% de las muestras de heces de los lactantes al mes de edad. Los lactantes cuyo intestino estaba dominado por B. longum, y en particular por su subespecie B. longum subsp. infantis, mostraron un aumento significativo en su abundancia relativa media del 3,2% al mes de edad al 23,8% a los seis meses. Este mecanismo es específico y refuerza la idea de que la leche humana impacta el intestino del lactante, aportándole beneficios para toda la vida.
Todos los lactantes presentaban genes de resistencia a los antibióticos (ARG) al cumplir un mes de edad, incluso el 67% que no tenía constancia de exposición a antibióticos. Las clases de resistencia observadas incluían a la tetraciclina, a los MLS (macrólidos, lincosamidas y estreptograminas), a los aminoglucósidos y a los betalactámicos. Este estudio resalta el eje de transmisión y, lo que es más importante, una medida de control modificable: favorecer la colonización por Bifidobacterium mediante la lactancia materna exclusiva y, cuando esté indicado, el uso de probióticos que contengan B. longum subsp. infantis.
La Importancia de la Lactancia Materna en Contextos Específicos
Bebés Prematuros
En el caso de los recién nacidos pretérmino, la leche materna es especialmente beneficiosa, ya que se absorbe mejor que la leche de fórmula y el vaciamiento gástrico es más rápido. La leche de madres con hijos prematuros tiene cantidades significativamente mayores de grasas y proteínas. Para bebés con menos de 1.500 g de peso, a veces es necesario suplementar la leche humana. Los componentes nutricionales y funcionales de la leche materna son esenciales para la supervivencia de los bebés nacidos con menos de 32 semanas de gestación, quienes corren mayor riesgo de desarrollar afecciones potencialmente mortales como enterocolitis necrotizante (EN), retraso del crecimiento, síndrome del intestino corto y retrasos en el neurodesarrollo. La leche humana tiene la capacidad natural de modificarse y regularse a demanda, estableciendo una base saludable para minimizar el riesgo asociado a la vulnerabilidad de haber nacido demasiado pronto.
Madres con COVID-19
La Sociedad Española de Neonatología (SeNeo) respalda la lactancia materna en mujeres que sufren Covid-19 y las anima a seguir haciéndolo el máximo tiempo posible, demostrando la seguridad y los beneficios continuos de la lactancia incluso en presencia de ciertas infecciones maternas.
Recomendaciones Generales
La Organización Mundial de la Salud (OMS) establece que las madres deben dar el pecho de forma exclusiva durante 6 meses y suplementarla con otros alimentos durante los dos primeros años. Si se llevan a cabo estas recomendaciones, las madres y sus bebés se verían beneficiados. A pesar de esto, las tasas de lactancia materna exclusiva se encuentran por debajo de los objetivos fijados por la OMS, especialmente en mujeres con embarazos complejos, como por obesidad y diabetes, donde es más probable una lactogénesis retardada.
Aunque las recomendaciones indican que la lactancia materna es beneficiosa en los primeros 6 meses, se ha estudiado que la leche materna conserva la mayoría de sus propiedades en el segundo año de lactancia, por lo que su continuidad sería beneficiosa incluso en esa etapa, con solo una disminución de la cantidad de ciertos minerales que pueden ser añadidos a la dieta complementaria del bebé.
La lactancia materna es fundamental para un recién nacido y un desarrollo sanos, influyendo en el intestino del recién nacido e iniciando un proceso que aporta ventajas para toda la vida. Los profesionales de la salud deben conocer estos elementos para convertirse en los mejores promotores de su uso, ya que los costos relacionados con una lactancia materna inadecuada son elevados, tanto por los gastos en salud de los niños como por la inversión en leche artificial.
tags: #la #resistencia #leche #materna