La Inyección Intracitoplasmática de Espermatozoides (ICSI) es una de las aportaciones más importantes a las técnicas de reproducción asistida (TRA) desde el desarrollo de la fertilización in vitro (FIV). Consiste en un tratamiento para la infertilidad que implica la inyección de un espermatozoide vivo directamente en el óvulo de una mujer en un laboratorio, con el objetivo de lograr la fecundación y la creación de un embrión.
Descubierta en 1992 por Palermo y sus colegas, la ICSI se introdujo inicialmente como una técnica para superar el bajo recuento de espermatozoides y beneficiar a parejas en las que la FIV convencional y la inseminación subzonal (SUZI) resultaron infructuosas. Desde entonces, se ha consolidado como la técnica de elección para parejas con subfertilidad masculina grave y, con el tiempo, su uso se ha extendido al tratamiento de casos con infertilidad masculina leve e incluso inexplicada, o como complemento de la FIV ante antecedentes de baja o nula fecundación.
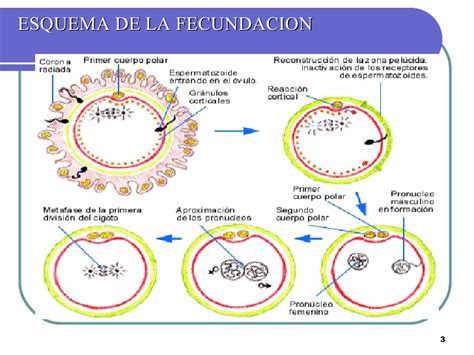
¿Qué es la ICSI y cómo funciona?
La ICSI es un proceso de fecundación in vitro (FIV) en el que se microinyecta un espermatozoide directamente en el interior del óvulo. Esta técnica busca favorecer la unión de los gametos femenino y masculino, obteniendo embriones de buena calidad para su posterior transferencia al útero materno y conseguir así una gestación.
Proceso paso a paso de la ICSI
Los pasos en un tratamiento de ICSI son similares a los de la FIV convencional, diferenciándose principalmente en el momento de la fecundación:
- Estimulación Ovárica Controlada: La paciente recibe medicación hormonal durante ocho a catorce días para estimular los ovarios y favorecer la maduración simultánea de varios óvulos. Se realizan controles ecográficos y analíticos continuos para monitorizar el desarrollo folicular.
- Punción Ovárica o Folicular: Mediante una intervención quirúrgica sencilla, realizada bajo anestesia suave y con tecnología de ultrasonido transvaginal, el médico extrae el contenido líquido de los folículos ováricos, donde se encuentran los óvulos.
- Decumulación: En el laboratorio, el líquido folicular se analiza para buscar los óvulos. Tras un periodo de reposo, se decumulan, es decir, se les retiran las células que los rodean, un paso esencial antes de la microinyección en la ICSI.
- Recogida y Preparación del Semen: Generalmente, el esperma se obtiene por masturbación. Luego, se somete a un proceso de capacitación espermática para seleccionar los espermatozoides con mejor movilidad y calidad. En casos de azoospermia, aneyaculación, eyaculación retrógrada o vasectomías fallidas, puede ser necesario un procedimiento para la recolección de espermatozoides directamente del testículo (biopsia testicular) o epidídimo.
- Microinyección Espermática: El embriólogo selecciona un espermatozoide, lo aspira con una micropipeta diminuta y lo introduce directamente en el centro del óvulo, esperando la fusión del material genético de ambos gametos.
- Cultivo de Embriones: Después de la fecundación, los óvulos fertilizados se dejan en un incubador con condiciones óptimas de temperatura, luz y humedad para que continúen su desarrollo. Un óvulo fertilizado sano debe dividirse en células en cinco o seis días, formando un blastocisto.
- Preparación Endometrial y Transferencia Embrionaria: La paciente suele administrarse progesterona para que su endometrio sea receptivo. El médico evalúa el tamaño y la masa celular del blastocisto y selecciona el embrión de mejor calidad para transferirlo al útero materno con la ayuda de un catéter fino y tecnología de ultrasonido.
- Criopreservación de Embriones: Los embriones de buena calidad no transferidos son criopreservados para futuros intentos.
¿Cómo es el proceso de ICSI paso a paso? - Fases del tratamiento
ICSI frente a la Fecundación In Vitro (FIV) convencional
Aunque ambas son técnicas de reproducción asistida, la principal diferencia entre la FIV convencional y la ICSI radica en la forma de unir el óvulo y el espermatozoide en el laboratorio:
- En la FIV convencional, los espermatozoides se colocan junto a los óvulos en una placa, y se espera que la fecundación ocurra de manera espontánea, es decir, el propio espermatozoide debe atravesar las barreras del óvulo.
- En la ICSI, el espermatozoide es introducido directamente en el interior del óvulo mediante microinyección, lo que la convierte en una técnica más compleja.
Actualmente, cerca del 90% de los tratamientos de FIV utilizan la técnica ICSI, aunque la FIV convencional también tiene tasas de embarazo similares. La mayor complejidad técnica de la ICSI puede implicar un coste ligeramente superior, aunque en muchas clínicas de reproducción asistida el precio es el mismo para ambos procedimientos.
Indicaciones clínicas de la ICSI
La ICSI ha supuesto una revolución en el tratamiento de la infertilidad, especialmente en casos con factor masculino severo, ya que facilita la fecundación. Un 67% de los ciclos de FIV se realizan con ICSI en España, según el Registro Nacional de la Sociedad Española de Fertilidad.
La ICSI se recomienda tras una evaluación diagnóstica completa de la pareja, particularmente cuando existen:
Factor masculino
- Azoospermia: Ausencia de espermatozoides en el semen eyaculado, ya sea obstructiva (por obstrucción de los canales espermáticos) o secretora (por falta de producción testicular). En estos casos, se realiza FIV-ICSI con espermatozoides obtenidos por biopsia testicular.
- Oligozoospermia (Oligospermia): Baja concentración de espermatozoides en el eyaculado (inferior a 15 millones/ml o 39 millones totales). En casos muy graves (criptospermia o criptozoospermia, <100.000 espermatozoides/ml), la ICSI es fundamental.
- Astenozoospermia (Astenospermia): Problemas en la movilidad de los espermatozoides (menos del 32% con desplazamiento progresivo o menos del 40% de movilidad total).
- Teratozoospermia (Teratospermia): Problemas en la morfología de los espermatozoides (más del 85% amorfos según criterio de Kruger, o más del 96% con anomalías según OMS).
- Combinación de Alteraciones: Como oligoastenospermia, oligoteratospermia, astenoteratospermia u oligoastenoteratozoospermia, donde varios parámetros seminales están alterados.
- Otros casos: Varones con vasectomía previa, enfermedades infecciosas (VIH, hepatitis) o semen congelado antes de tratamientos oncológicos para optimizar el uso de las muestras.
Factor femenino
Aunque menos numerosas, las indicaciones femeninas incluyen:
- Bajo número de ovocitos obtenidos tras punción ovárica (por baja reserva ovárica).
- Ovocitos con zona pelúcida engrosada.
- Mala calidad ovocitaria.
Sin embargo, en algunos casos de óvulos muy delicados, hay debate sobre si la FIV convencional, al ser más fisiológica, podría ser menos agresiva para los ovocitos.
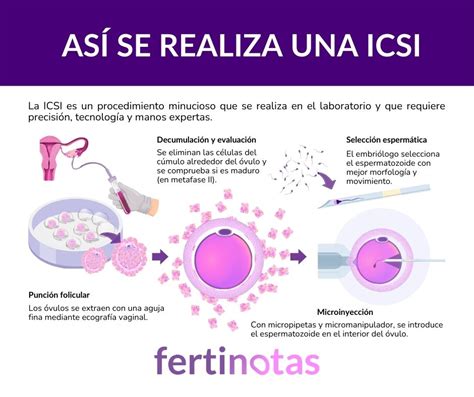
Técnicas complementarias a la ICSI
Para aumentar las probabilidades de éxito, en ciertos casos se pueden utilizar técnicas complementarias:
- FIV-ICSI con biopsia testicular: Para pacientes con azoospermia obstructiva.
- pICSI (physiological ICSI): Permite seleccionar espermatozoides con mayor probabilidad de fecundar en condiciones fisiológicas.
- IMSI (Inyección Intracitoplasmática de Espermatozoides Morfológicamente Seleccionados): Emplea un microscopio de gran potencia (superiores a 10.000×) para evaluar y seleccionar espermatozoides con mejor morfología antes de la microinyección, centrándose en anomalías intracraneales y vacuolas. Aunque algunos estudios sugieren un incremento en las tasas de embarazo y una reducción de abortos con la selección de espermatozoides morfológicamente normales y libres de vacuolas, dos amplias revisiones recientes no han demostrado una mejoría concluyente en las tasas de fecundación, desarrollo embrionario, implantación o aborto. Actualmente, se considera que no existe suficiente evidencia médica para apoyar su empleo rutinario, siendo necesarios más estudios de calidad. Es importante como método de estudio de la morfología espermática.
- ICSI con columnas de anexina (MACS): Selecciona espermatozoides no apoptóticos (que no han entrado en muerte celular programada).
- FIV-ICSI con PGT (Test Genético Preimplantacional): Análisis genético del embrión para seleccionar aquellos con un resultado favorable.
- Assisted hatching: Consiste en realizar un orificio en la zona pelúcida del embrión para facilitar su eclosión e implantación. Aunque menos frecuente, todavía se realiza en algunos laboratorios.
Estas técnicas no se aplican de manera rutinaria, sino que su conveniencia se evalúa de forma personalizada para cada paciente.
Efectividad y tasas de éxito de la ICSI
La probabilidad de éxito de la ICSI varía en función de cada caso particular, siendo la edad de la mujer uno de los factores más influyentes, debido al agotamiento de la reserva ovárica y al deterioro de la calidad de sus óvulos con el tiempo.
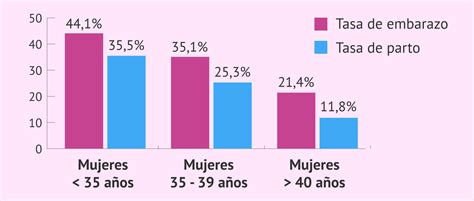
Resultados generales
Actualmente, los resultados de la técnica ICSI rondan el 35% de embarazos por transferencia embrionaria y una tasa de parto del 26%, lo que significa que se consigue un recién nacido vivo por cada cuatro transferencias embrionarias. Las tasas de gestación por transferencia utilizando óvulos propios en fresco publicadas en el último registro estadístico de la Sociedad Española de Fertilidad (2023) varían significativamente con la edad.
Factores influyentes en el porcentaje de efectividad
Además de la edad, otros factores pueden influir en el porcentaje de efectividad de la ICSI:
- Experiencia y habilidad del especialista que realice el procedimiento.
- Condiciones óptimas en el laboratorio e incubador.
- Calidad y maduración de los óvulos.
- Movilidad y morfología de los espermatozoides.
- Anomalías cromosómicas en los gametos.
- Problemas asociados al útero de la mujer (endometriosis, miomas).
Revisión Cochrane sobre ICSI y FIV convencional
Una revisión Cochrane actualizada en febrero de 2023 comparó la ICSI con la FIV convencional en parejas con varones que presentaban un recuento total de espermatozoides y una motilidad normales. Esta revisión incluyó tres ensayos controlados aleatorizados (ECA) con un total de 1539 parejas.
Los hallazgos sugieren que, en estas parejas, probablemente haya poca o ninguna diferencia en la tasa de nacidos vivos entre la ICSI y la FIV convencional. Si se asume una probabilidad de nacidos vivos del 32% tras una FIV convencional, con ICSI sería del 30% al 41%. De manera similar, no se encontraron diferencias significativas en el embarazo intrauterino viable (28% a 38% con ICSI frente al 33% con FIV convencional), las tasas clínicas de embarazo y aborto espontáneo. La certeza de esta evidencia se consideró baja a moderada debido a posibles problemas metodológicos en algunos estudios.
Estos resultados indican que, cuando el factor masculino no es severo, la superioridad de la ICSI sobre la FIV convencional en términos de resultados principales y secundarios no está claramente establecida por la evidencia actual. La selección estándar de espermatozoides previa a la ICSI sigue siendo la estrategia a emplear en la práctica clínica.
Consideraciones sobre la seguridad y los riesgos
Aunque la ICSI es una técnica segura, como todas las técnicas de reproducción asistida, puede asociarse con ciertos riesgos:
- Embarazo múltiple: Existe una mayor frecuencia de gemelos, lo que puede controlarse con la transferencia única de embrión.
- Embarazo ectópico.
- Preeclampsia y prematuridad.
- Menor peso al nacer en los niños.
- Mayor riesgo de diabetes e hipertensión en el embarazo, aunque estos problemas pueden estar relacionados con las características de las pacientes (mayor edad o enfermedades previas) y no directamente con la técnica.
A pesar de estas consideraciones, los resultados de la ICSI han mostrado con los años que los niños nacidos por esta técnica presentan una tasa de anomalías genéticas comparable a la registrada en la población normal.
Perspectivas futuras en reproducción asistida
Los avances en reproducción humana parecen encaminarse a profundizar en los métodos basados en los estudios funcionales y morfológicos del espermatozoide. Técnicas como la IMSI, a pesar de la necesidad de más estudios de alta calidad para su recomendación rutinaria, representan un paso considerable hacia el futuro de la alta tecnología en el campo de las TRA, ofreciendo métodos de observación morfológica rigurosa y amplificada que podrían seguir mejorando los resultados, especialmente en la reducción de tasas de aborto.
Preguntas Frecuentes
¿Qué factores influyen en la tasa de éxito de la FIV-ICSI?
Los factores más determinantes incluyen la edad de la mujer (las menores de 35 años tienen mejor pronóstico), la hormona antimulleriana (AMH, que afecta la tasa de embarazo acumulada), hábitos tóxicos (fumar reduce la tasa de gestación), y el peso (el sobrepeso influye negativamente). Una dieta mediterránea y ejercicio moderado también pueden mejorar los resultados.
¿Qué porcentaje de éxito tiene una ICSI con PGT (DGP)?
Según el Registro SEF 2022, la tasa de gestación clínica por transferencia de ICSI con PGT es del 52%.
¿Qué pruebas se recomiendan realizar antes de una FIV para aumentar la tasa de éxito?
Para aumentar las tasas de éxito, es importante tener un buen embrión (idealmente un blastocisto euploide tras un PGT). También es crucial una buena respuesta endometrial, con una morfología trilaminar y un grosor mínimo de 7 mm.
¿Cuál es el éxito de la ICSI en un primer intento?
Si la reserva ovárica de la paciente es adecuada y se recuperan al menos 8 óvulos maduros, la probabilidad de embarazo por transferencia embrionaria es del 35%, y la tasa de nacimiento alcanza aproximadamente el 26% tras el primer intento. No obstante, estos porcentajes son orientativos y dependen de múltiples factores.
¿Cuál es el éxito de la ICSI si se emplea el semen de un hombre con azoospermia?
Si se logra recuperar espermatozoides directamente del testículo mediante biopsia, el éxito de la microinyección dependerá de la habilidad del embriólogo. Las tasas de éxito de la FIV-ICSI con espermatozoides de biopsia testicular son similares a las de un ciclo con semen normal por eyaculación.
¿Cuál es el éxito de la ICSI en un tratamiento de ovodonación?
El porcentaje de éxito de una ICSI con óvulos de donante es significativamente mayor que con óvulos propios. Esto se debe a que los óvulos de donantes jóvenes y sanas suelen ser de buena calidad, lo que hace que la tasa de éxito de la ovodonación no disminuya con la edad de la paciente receptora.
¿Se puede lograr un embarazo con un embrión de 2 días de desarrollo y calidad A?
Sí, es posible lograr un embarazo. Lo más habitual es transferir embriones en día 3 o 5, ya que cuantos más días permanezcan en cultivo, más información se obtiene y mejor es la selección. Sin embargo, un embrión de 2 días y calidad A (cuatro células similares, cada una con un núcleo, y bajo porcentaje de fragmentación) tiene buenas características morfológicas y puede implantar y dar lugar a una gestación.
tags: #inyeccion #intracitoplasmatica #de #espermatozoides #efectividad