La hiperbilirrubinemia neonatal representa la causa más común de reingreso hospitalario en la primera semana de vida. Su detección y manejo adecuados son cruciales, dado que un diagnóstico tardío puede tener consecuencias graves. La identificación de los recién nacidos (RN) con riesgo de desarrollar hiperbilirrubinemia significativa es una prioridad de salud pública.
Este documento presenta un enfoque para el manejo de la ictericia del recién nacido, basado en recomendaciones fundamentadas en la evidencia médica y en la opinión de expertos.
¿Qué es la Hiperbilirrubinemia Neonatal?
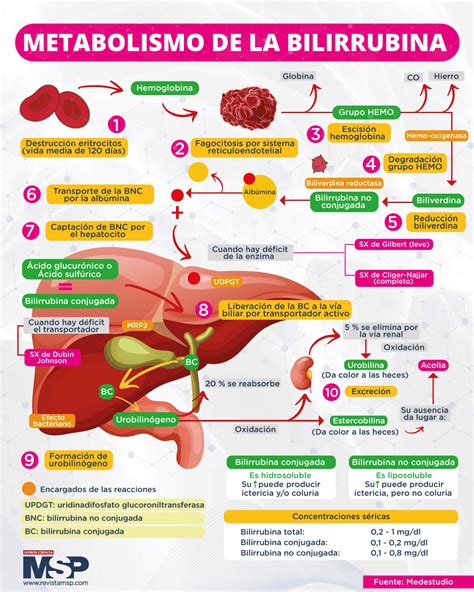
La hiperbilirrubinemia ocurre cuando un bebé tiene un nivel elevado de bilirrubina en la sangre. La bilirrubina es una sustancia amarilla producida por el cuerpo durante el reemplazo de los glóbulos rojos viejos. El hígado ayuda a descomponer esta sustancia para su eliminación a través de las heces.
Un nivel alto de bilirrubina provoca que la piel y la esclerótica de los ojos del bebé adquieran una coloración amarillenta, lo que se conoce como ictericia. Es normal que un bebé presente un nivel de bilirrubina ligeramente elevado después del nacimiento. Durante el desarrollo fetal, la placenta se encarga de eliminar la bilirrubina del cuerpo del bebé. Tras el nacimiento, el hígado del RN asume esta función, pero puede requerir tiempo para hacerlo de manera eficiente.
La mayoría de los recién nacidos experimentan ictericia, denominada ictericia fisiológica. Esta suele ser más notoria entre el segundo y cuarto día de vida y, en la mayoría de los casos, es inofensiva, desapareciendo al cabo de dos semanas.
Tipos de Ictericia en Recién Nacidos Amamantados
Existen dos tipos de ictericia que pueden presentarse en recién nacidos amamantados, ambos generalmente inofensivos:
- Ictericia por lactancia (o alimentación subóptima): Se observa en bebés amamantados durante la primera semana de vida. Puede ocurrir si los bebés no se alimentan adecuadamente o si la producción de leche materna es lenta, lo que puede llevar a la deshidratación.
- Ictericia por leche materna: Puede aparecer en algunos lactantes saludables después del séptimo día de vida, alcanzando su punto máximo entre la segunda y tercera semana, y pudiendo persistir a niveles bajos durante un mes o más. Se cree que ciertas sustancias en la leche materna afectan la descomposición de la bilirrubina en el hígado.
Causas de la Hiperbilirrubinemia Grave
La ictericia grave en recién nacidos puede ocurrir si el bebé presenta una afección que aumenta la tasa de reemplazo de glóbulos rojos, tales como:
- Formas anormales de los glóbulos rojos (p. ej., anemia falciforme).
- Incompatibilidades del grupo sanguíneo entre el bebé y la madre (incompatibilidad Rh o ABO).
- Sangrado debajo del cuero cabelludo (cefalohematoma) causado por un parto difícil.
- Niveles más altos de glóbulos rojos, comunes en bebés pequeños para su edad gestacional (PEG) y algunos gemelos.
- Infecciones.
- Deficiencia de ciertas proteínas importantes, como las enzimas.
Los factores que dificultan la eliminación de bilirrubina del cuerpo del bebé también pueden contribuir a una ictericia más grave, incluyendo:
- Ciertos medicamentos.
- Infecciones congénitas (rubéola, sífilis, etc.).
- Enfermedades hepáticas o biliares (fibrosis quística, hepatitis).
- Bajo nivel de oxígeno en la sangre (hipoxia).
- Infecciones (sepsis).
- Diversos trastornos hereditarios o genéticos.
Los bebés prematuros tienen una mayor propensión a desarrollar ictericia en comparación con los bebés a término.
Diagnóstico de la Hiperbilirrubinemia
La ictericia se manifiesta con una coloración amarillenta de la piel, que típicamente comienza en la cara y desciende progresivamente por el cuerpo hasta las plantas de los pies. En casos de ictericia severa, los bebés pueden mostrarse apáticos y alimentarse mal.
Los profesionales de la salud monitorizan la ictericia en el hospital. Una vez en casa, los familiares suelen ser los primeros en detectarla. A cualquier bebé con signos de ictericia se le deben medir los niveles de bilirrubina de inmediato, lo cual se realiza mediante un examen de sangre.
Muchos hospitales realizan un cribado de los niveles de bilirrubina total en todos los bebés alrededor de las 24 horas de vida. Se utilizan dispositivos que miden la bilirrubina transcutáneamente (BTc) al contactar con la piel, aunque las lecturas elevadas deben confirmarse con análisis de sangre.
Pruebas Diagnósticas Comunes:
- Conteo sanguíneo completo.
- Prueba de Coombs: Detecta anticuerpos en la sangre del bebé que pueden estar destruyendo los glóbulos rojos.
- Conteo de reticulocitos: Mide la cantidad de glóbulos rojos inmaduros.
Pueden ser necesarias pruebas adicionales para bebés que requieren tratamiento o cuyos niveles de bilirrubina aumentan más rápido de lo esperado. La bilirrubina directa se mide en bebés con ictericia prolongada (más de 3 semanas) para identificar colestasis, y se comprueban los resultados del cribado tiroideo y de galactosemia. En casos de bilirrubina directa elevada, se recomienda una evaluación de las causas de colestasis.
Evaluación del Riesgo Antes del Alta y Seguimiento
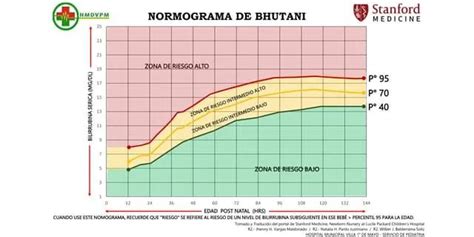
La combinación de la medición de bilirrubina sérica total (BTS) antes del alta (antes de las 48 horas de vida) con la edad gestacional mejora la predicción de concentraciones posteriores de BTS ≥ 20 mg/dl. La evaluación de los factores de riesgo clínico, junto con una medición temprana de bilirrubina, es un predictor sólido de hiperbilirrubinemia significativa.
Los factores de riesgo para desarrollar hiperbilirrubinemia significativa incluyen:
- Edad gestacional (EG) < 38 semanas.
- Hermano previo que requirió fototerapia.
- Lactancia materna exclusiva.
- Ictericia en las primeras 24 horas de vida.
La edad gestacional es el factor de riesgo clínico individual más importante, en ausencia de enfermedad hemolítica. El nomograma de Bhutani et al. se utiliza ampliamente para predecir el riesgo de hiperbilirrubinemia.
Recomendaciones para la evaluación y seguimiento:
- Realizar una evaluación del riesgo de hiperbilirrubinemia en todo RN antes del alta, especialmente en aquellos dados de alta antes de las 72 horas de vida.
- Proporcionar a los padres información verbal y escrita sobre la ictericia y su monitorización.
- Todos los RN deben ser examinados por un profesional sanitario en los primeros días tras el alta para evaluar su bienestar y la presencia de ictericia.
- Los RN dados de alta antes de las 24 horas de edad deben ser revisados en las siguientes 24 horas.
- Si la concentración de BTS pre-alta no requiere intervención inmediata, se debe registrar su valor, momento de obtención y zona de riesgo, proporcionando copia a los padres. El seguimiento debe ser individualizado.
- Una concentración de BTS que indique riesgo elevado requiere mayor vigilancia, con seguimiento en las siguientes 24 a 48 horas y un bajo umbral para controles de BTS o BTc.
- Para algunos RN dados de alta antes de las 48 horas, pueden ser necesarias dos visitas de seguimiento.
- Si no se puede garantizar un seguimiento adecuado en presencia de riesgo elevado, puede ser necesario retrasar el alta.
- En caso de isoinmunización, se recomienda control de hemoglobina después de 2 semanas si era baja al alta y a las 4 semanas si era normal.
Tratamiento de la Hiperbilirrubinemia
La mayoría de las veces, la ictericia neonatal no requiere tratamiento. Cuando es necesario, el tipo de tratamiento depende del nivel de bilirrubina del bebé, la rapidez con que aumenta, la edad gestacional y la edad del bebé.
Fototerapia
La fototerapia (FT) es un tratamiento que utiliza luces especiales para disminuir la bilirrubina en la piel del bebé. Existen dos tipos principales:
- FT convencional: Utiliza un grupo único de luces fluorescentes con una intensidad mínima recomendada de 8-12 uW/cm²/nm.
- FT intensiva: Emplea altos niveles de radiación (generalmente ≥ 30 uW/cm²/nm) en la banda de 430 a 490 nm, aplicada al área de superficie más grande posible. Las fuentes de luz más efectivas incluyen tubos fluorescentes azules de alta intensidad o diodos emisores de luz (fototerapia LED). La FT intensiva se recomienda para todos los niños con hiperbilirrubinemia significativa o con riesgo muy elevado de desarrollarla.
La fototerapia LED de alta intensidad ha demostrado ser más eficaz que los tubos fluorescentes y es un tratamiento de rescate seguro para la hiperbilirrubinemia grave. Las guías de la American Academy of Pediatrics (AAP) para la indicación de FT intensiva en RN de 35 semanas o más son ampliamente adoptadas.
La concentración de bilirrubina sérica se evalúa 2-6 horas después de iniciar la FT. Cuando los niveles son estables o descienden, las mediciones se repiten cada 6-12 horas. Es fundamental continuar la alimentación enteral durante la FT, ya que la interrupción de la lactancia materna (LM) se asocia con una menor duración de la misma.
Neo Jaundice manta de Fototerapia
Alimentación y Fluidos
La ingesta adecuada de líquidos es crucial. Se recomienda alimentar al bebé con frecuencia (al menos 8-12 veces al día) para estimular deposiciones regulares, lo que ayuda a eliminar la bilirrubina a través de las heces. En casos de deshidratación o ingesta calórica pobre, puede ser necesario suplementar con líquidos orales o, en raras ocasiones, administrar líquidos por vía intravenosa (IV).
Exanguinotransfusión (ET)
En casos de hiperbilirrubinemia severa que no responde a la fototerapia, se puede realizar una exanguinotransfusión. Este procedimiento consiste en reemplazar la sangre del bebé con sangre fresca compatible para reducir rápidamente los niveles de bilirrubina y tratar la anemia subyacente. Es un procedimiento invasivo que se reserva para situaciones críticas.
Tratamiento de la Causa Subyacente
Si la hiperbilirrubinemia es causada por una condición médica subyacente (p. ej., una infección), el tratamiento de esa condición es fundamental.
Consecuencias de la Hiperbilirrubinemia
La hiperbilirrubinemia puede ser inofensiva o perjudicial, dependiendo de su causa y grado. La principal consecuencia negativa es la neurotoxicidad, que puede manifestarse como:
- Encefalopatía aguda por bilirrubina: Puede dejar secuelas neurológicas, incluyendo trastornos sensoriomotores.
- Encefalopatía crónica por bilirrubina (kernícterus): Es la forma más grave de neurotoxicidad, caracterizada por daño cerebral debido al depósito de bilirrubina no conjugada en los ganglios basales y núcleos del tronco encefálico. Aunque rara, todavía ocurre y es casi siempre prevenible. Puede manifestarse como parálisis cerebral atetósica, déficits visuales y auditivos, y displasia del esmalte dental.
El sistema auditivo es particularmente sensible a los efectos de la bilirrubina, pudiendo causar desde alteraciones en el procesamiento del habla hasta sordera profunda. El daño auditivo puede ocurrir a niveles de bilirrubina que antes no se consideraban peligrosos, especialmente en prematuros.
La fototerapia y la exanguinotransfusión han reducido significativamente la incidencia de encefalopatía aguda y crónica por bilirrubina.
Prevención de la Hiperbilirrubinemia
Si bien la ictericia fisiológica es normal, el riesgo de desarrollar hiperbilirrubinemia grave puede reducirse mediante:
- Alimentación adecuada: Asegurar que los bebés sean alimentados frecuentemente (al menos 8-12 veces al día) durante los primeros días de vida.
- Identificación temprana de riesgo: Evaluar cuidadosamente a los RN para identificar factores de riesgo.
- Pruebas prenatales: Realizar pruebas de grupo sanguíneo y anticuerpos inusuales a todas las mujeres embarazadas.
- Monitorización post-alta: Un seguimiento cuidadoso de todos los bebés durante los primeros 5 días de vida es esencial.
El diagnóstico precoz y el tratamiento inmediato de la ictericia son fundamentales para prevenir niveles peligrosos de bilirrubina y sus complicaciones.
tags: #hiperbillirrubinemia #neonatal #sindrome