La determinación del tipo de sangre y el factor Rhesus (Rh) es uno de los análisis iniciales y más importantes durante el embarazo. Esta información es crucial para la salud del bebé, ya que el factor Rh puede desempeñar un papel significativo en el desarrollo fetal.
¿Qué son el factor Rh y la incompatibilidad Rh?
El factor Rh es una proteína que se encuentra en la superficie de los glóbulos rojos. Las personas que poseen esta proteína se clasifican como Rh positivas, mientras que aquellas que carecen de ella son Rh negativas. La incompatibilidad de Rh ocurre cuando la sangre del feto contiene el factor Rh (es decir, es Rh positivo), pero la sangre de la madre no lo tiene (es Rh negativa).
Esta condición puede llevar a que el cuerpo de la madre produzca anticuerpos contra los glóbulos rojos del feto, considerándolos como una sustancia extraña. Estos anticuerpos pueden cruzar la placenta y atacar las células sanguíneas del bebé, provocando su destrucción. Este proceso puede resultar en anemia fetal, niveles bajos de glóbulos rojos, ictericia y, en casos graves, daño a órganos vitales como el cerebro, el hígado y el corazón, o incluso la muerte fetal intrauterina.

Grupos sanguíneos y sus anticuerpos
Además del factor Rh, los grupos sanguíneos ABO también pueden ser una fuente de incompatibilidad. Los grupos sanguíneos se determinan por la presencia de antígenos A y B en los glóbulos rojos:
- Grupo A: Posee antígenos A. Las personas con este grupo tienen anticuerpos anti-B.
- Grupo B: Posee antígenos B. Las personas con este grupo tienen anticuerpos anti-A.
- Grupo AB: Posee antígenos A y B. Las personas con este grupo no tienen anticuerpos anti-A ni anti-B.
- Grupo O: No posee antígenos A ni B. Las personas con este grupo tienen anticuerpos anti-A y anti-B.
La incompatibilidad ABO puede ocurrir cuando una madre del grupo O tiene un feto con grupo A o B, ya que sus anticuerpos anti-A o anti-B pueden cruzar la placenta y destruir los glóbulos rojos del feto.
¿Cuándo y cómo ocurre la incompatibilidad Rh?
La incompatibilidad de Rh suele presentar un riesgo menor en el primer embarazo. Esto se debe a que, durante la gestación, la sangre del bebé y la de la madre generalmente no se mezclan significativamente. Sin embargo, esta mezcla puede ocurrir en diversas circunstancias:
- Durante el parto.
- En procedimientos invasivos como la amniocentesis.
- En caso de hemorragia vaginal.
- Si un médico realiza una maniobra para rotar al bebé.
- Tras una lesión abdominal en la madre.
- A raíz de un aborto espontáneo o provocado.
Si la sangre de la madre Rh negativa entra en contacto con la sangre Rh positiva del feto, su sistema inmunológico puede reaccionar produciendo anticuerpos anti-D. Estos anticuerpos son inofensivos para el primer bebé, ya que el cuerpo de la madre tarda tiempo en desarrollarlos. No obstante, en embarazos posteriores con fetos Rh positivos, los anticuerpos preexistentes pueden cruzar la placenta y atacar los glóbulos rojos del bebé, causando la enfermedad hemolítica del recién nacido (EHRN).
Es importante destacar que si la madre es Rh positiva, no habrá ningún problema, independientemente del factor Rh del padre o del bebé.
Riesgos para el bebé y consecuencias de la incompatibilidad
La enfermedad hemolítica del recién nacido, inducida por la incompatibilidad Rh o ABO, puede tener diversas consecuencias para el bebé:
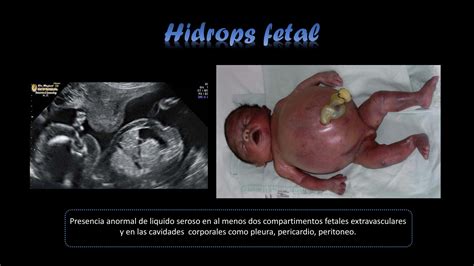
- Anemia: Una disminución significativa en el número de glóbulos rojos, lo que compromete el transporte de oxígeno a los órganos fetales. En casos severos, esto puede llevar al hidrops fetalis, una acumulación de líquido en los tejidos fetales y cavidades corporales, que puede ser mortal.
- Ictericia: El aumento de bilirrubina, un subproducto de la destrucción de glóbulos rojos, causa el amarillamiento de la piel y la esclerótica (parte blanca de los ojos). Si los niveles de bilirrubina son muy altos, puede ocurrir kernicterus, un daño neurológico grave y permanente.
- Daño orgánico: En casos graves de incompatibilidad Rh, pueden verse afectados órganos como el cerebro, el hígado y el corazón.
La incompatibilidad de grupo sanguíneo y Rh no afecta directamente la salud de la madre.
Diagnóstico y pruebas durante el embarazo
Para detectar y manejar la incompatibilidad, se realizan varias pruebas:
- Análisis de grupo sanguíneo y factor Rh: Se realiza al inicio del embarazo para determinar el tipo de sangre de la madre y el padre (si es posible).
- Test de Coombs indirecto: Se realiza en la sangre de la madre para detectar la presencia de anticuerpos anti-D (en caso de ser Rh negativa) y otros anticuerpos contra los glóbulos rojos del feto. Este test se repite periódicamente en madres Rh negativas.
- Ecografía fetal: Se utiliza para monitorizar el crecimiento del feto, evaluar la cantidad de líquido amniótico y detectar posibles signos de anemia o daño orgánico.
- Amniocentesis: En algunos casos, se analiza el líquido amniótico para medir los niveles de bilirrubina, lo que puede indicar el grado de anemia fetal.
- Cordocentesis: Se extrae una muestra de sangre del cordón umbilical del feto para evaluar directamente el nivel de anemia y otros parámetros.
Prevención y tratamiento de la incompatibilidad Rh
La incompatibilidad Rh se puede prevenir y tratar eficazmente, especialmente gracias a la disponibilidad de la inmunoglobulina anti-D (comercializada como RhoGAM).
Profilaxis (Prevención)
- Profilaxis antenatal: A las mujeres Rh negativas se les administra una inyección de inmunoglobulina anti-D en la semana 28 de embarazo.
- Profilaxis postnatal: Si el bebé resulta ser Rh positivo, la madre recibe una segunda dosis de inmunoglobulina anti-D dentro de las 72 horas posteriores al parto.
- Tras otros eventos: La inyección de inmunoglobulina anti-D también se administra después de abortos espontáneos o provocados, embarazos ectópicos, o procedimientos invasivos como la amniocentesis o biopsias de vellosidades coriónicas, y tras traumatismos abdominales durante el embarazo.
Estas inyecciones actúan como una vacuna, impidiendo que el sistema inmunológico de la madre produzca sus propios anticuerpos contra el factor Rh fetal.
Tratamiento
Si a pesar de la profilaxis se desarrolla incompatibilidad y el feto se ve afectado, existen opciones de tratamiento:
- Tratamiento antenatal: En casos de anemia fetal grave, se pueden realizar transfusiones intrauterinas de sangre al feto. También se pueden emplear corticoides o plasmaféresis para reducir los anticuerpos maternos.
- Tratamiento postnatal: Si el recién nacido presenta anemia grave, puede requerir una exsanguinotransfusión (transfusión de intercambio), un procedimiento en el que se reemplaza la sangre del bebé por sangre Rh negativa compatible. Para la ictericia leve, se utiliza la fototerapia (tratamiento con luz especializada). La inmunoglobulina intravenosa (IVIG) también puede ser útil en algunos casos.
Gracias a los avances en la medicina prenatal y la administración sistemática de inmunoglobulina anti-D, los casos graves de enfermedad hemolítica del recién nacido son hoy en día mucho menos comunes.
Profilaxis Anti-D para Embarazadas con RH negativo. La "Vacuna del Grupo Sanguíneo" en el Embarazo
¿Qué más debe saber?
Si sospecha que está embarazada y no conoce su tipo de sangre, es fundamental iniciar las visitas prenatales lo antes posible. Trabajar estrechamente con su médico es clave para asegurar un seguimiento adecuado y recibir el tratamiento necesario si se detecta alguna incompatibilidad, permitiéndole disfrutar de su embarazo con mayor tranquilidad.
tags: #grupos #sanguineos #incompatibles #para #tener #hijos