¿Qué es la Diabetes Gestacional?
La diabetes gestacional (DG) se define como cualquier intolerancia a la glucosa o nivel alto de azúcar en la sangre (diabetes) que se diagnostica por primera vez o empieza durante el embarazo. Es una alteración metabólica que provoca un aumento de los niveles de glucosa en sangre. A diferencia de otros tipos de diabetes, la gestacional no suele ser causada por la carencia de insulina, sino por un bloqueo en su funcionamiento debido a las hormonas que se generan durante el embarazo.
La prevalencia de la diabetes gestacional varía ampliamente en todo el mundo, generalmente entre el 1% y el 14% de los embarazos, dependiendo de la población analizada y los criterios diagnósticos utilizados. Por suerte, en la mayoría de los casos, suele desaparecer tras el parto, pero es crucial mantenerla bajo control y hacer un seguimiento tanto durante el embarazo como en el posparto.
Glucosuria en el Embarazo: Un Indicador Relevante
La glucosuria, que es la presencia de glucosa en la orina, es más frecuente durante el embarazo debido a una disminución del umbral renal de excreción de glucosa. El aumento de la tasa de filtración glomerular aporta una carga abrumadora de glucosa a los túbulos renales, comprometiendo su reabsorción, que normalmente es completa. Una pérdida de 140 mg/día de glucosa es el límite superior habitual, aunque las pérdidas pueden alcanzar 1 g/día.
Existe una variación diurna en la glucosuria, siendo menos evidente por la mañana y más notoria después de las comidas. Una glucosuria de 2+ o superior en una ocasión o de 1+ o superior en dos o más ocasiones, detectada mediante pruebas con tiras reactivas durante la atención prenatal rutinaria, puede indicar una diabetes gestacional no diagnosticada, lo que justifica la realización de pruebas adicionales para descartarla.
Causas y Fisiopatología
El organismo obtiene la glucosa necesaria como fuente de energía a través de los alimentos ingeridos. La insulina, una hormona producida por el páncreas, ayuda a la glucosa a penetrar en las células del organismo para ser utilizada como combustible.
Durante el embarazo, se producen cambios significativos en el metabolismo materno para favorecer el crecimiento y desarrollo fetal. Un embarazo normal se caracteriza por ser un estado diabetogénico, debido al aumento progresivo de las concentraciones de glucosa posprandiales y la disminución de la sensibilización de las células a la insulina en las etapas tardías de la gestación.
Los principales mecanismos participantes en la generación de la diabetes gestacional son la resistencia a la insulina y el daño en la función de las células beta del páncreas. La resistencia a la insulina ocurre como respuesta a las hormonas placentarias, tales como el lactógeno humano placentario, progesterona, cortisol, hormona del crecimiento y prolactina. Estas hormonas, aunque esenciales para el crecimiento placentario, pueden empeorar el estado metabólico de la paciente a medida que avanza el embarazo, lo que se evidencia en la rápida remisión de la diabetes gestacional tras el alumbramiento placentario.
En mujeres con factores de riesgo, se han descrito defectos posreceptor en la cascada de señales desencadenada por la insulina en las células de los tejidos diana (principalmente musculoesquelético y hepático), lo que favorece la intolerancia a la glucosa o resistencia insulínica. Adicionalmente, se observa que el embarazo está marcado por hipertrofia e hiperplasia de las células beta del páncreas, buscando compensar la disminución de la sensibilidad a la insulina y el aumento de las necesidades de esta hormona.
Diabetes gestacional |Qué es, causas y tratamientos médicos | Hospiten Bávaro
Factores de Riesgo
Diversas situaciones pueden aumentar el riesgo de sufrir diabetes gestacional. Es importante conocer estos factores para un cribado temprano y una prevención efectiva:
- Sobrepeso u obesidad antes del embarazo (IMC superior a 30 kg/m2).
- Aumento excesivo de peso durante la gestación.
- Antecedentes de diabetes gestacional en embarazos previos.
- Antecedentes familiares de diabetes (padre, hermano o hijo con diabetes).
- Edad materna mayor de 25 años o, específicamente, mayor de 30-35 años.
- Grupos étnicos con mayor riesgo, como hispanoamericano, afroamericano, nativo americano, del sudeste asiático o de las islas del Pacífico.
- Parto anterior de un bebé macrosómico (de 4,5 kg o más) o con alteraciones genéticas.
- Hipertensión arterial.
- Polihidramnios (exceso de líquido amniótico).
- Haber tenido un aborto espontáneo o muerte fetal intrauterina sin causa aparente.
- Padecer el síndrome de ovarios poliquísticos (SOP).
- Antecedente de intolerancia a la glucosa o exámenes previos que mostraran glucosa en sangre más alta de lo normal.
- Glucosuria detectada en pruebas prenatales rutinarias.
- Glucemia al azar >120 mg/dL.
Diagnóstico y Cribado
El diagnóstico de la diabetes gestacional se realiza mediante pruebas específicas, que se efectúan en la mayoría de las mujeres embarazadas entre las semanas 24 y 28 de gestación. En casos de alto riesgo o glucosuria, el cribado puede realizarse antes, incluso en el primer trimestre.
Cribado Inicial: El Test de O'Sullivan
El Test de O'Sullivan es una prueba de cribado que se realiza a todas las gestantes. Consiste en la administración por vía oral de 50 gramos de glucosa, disuelta en 250-300 cc de agua destilada, seguida de la determinación de la glucemia plasmática 1 hora más tarde. No requiere preparación previa de ayuno ni dieta especial.
Si el valor de la glucemia plasmática al cabo de una hora es igual o superior a 140 mg/dL, el test se considera positivo y se debe proceder a una prueba de tolerancia oral a la glucosa (PTGO o SOG) para confirmar el diagnóstico.
Prueba de Tolerancia Oral a la Glucosa (PTGO/SOG)
Esta prueba confirmatoria requiere una preparación específica: no se debe comer ni beber nada (excepto sorbos de agua) durante 8 a 14 horas antes de la prueba. En los tres días previos, se recomienda una dieta con al menos 150 g/día de hidratos de carbono y una actividad física normal.
Prueba de Dos Pasos (100 gramos de glucosa)
Este enfoque implica una primera prueba de glucemia de 1 hora (similar al O'Sullivan, pero si se supera el umbral, se continúa con la siguiente). Si el nivel de glucosa en sangre es superior a 140 mg/dL (7.8 mmol/L), se realiza una prueba de tolerancia a la glucosa de 3 horas:
- Se toma una muestra de sangre en ayunas.
- Se ingiere un líquido que contiene 100 gramos de glucosa.
- Se toman muestras de sangre nuevamente cada 60 minutos (a la 1, 2 y 3 horas después de la ingesta).
Esta prueba requiere reservar al menos 3 horas. El diagnóstico de diabetes gestacional se establece si más de uno de los siguientes valores es igual o superior al umbral:
| Tiempo | Valor anormal (mg/dL) | Valor anormal (mmol/L) |
|---|---|---|
| En ayunas | ≥ 95 | ≥ 5.3 |
| 1 hora | ≥ 180 | ≥ 10.0 |
| 2 horas | ≥ 155 | ≥ 8.6 |
| 3 horas | ≥ 140 | ≥ 7.8 |
Prueba de Un Paso (75 gramos de glucosa)
Este método requiere una única visita al laboratorio para una prueba de tolerancia a la glucosa de 2 horas:
- Se toma una muestra de sangre en ayunas.
- Se ingiere un líquido que contiene 75 gramos de glucosa.
- Se toman muestras de sangre nuevamente cada 60 minutos (a la 1 y 2 horas después de la ingesta).
Esta prueba requiere reservar al menos 2 horas. El diagnóstico de diabetes gestacional se establece si al menos uno de los siguientes valores es igual o superior al umbral:
| Tiempo | Valor anormal (mg/dL) | Valor anormal (mmol/L) |
|---|---|---|
| En ayunas | ≥ 92 | ≥ 5.1 |
| 1 hora | ≥ 180 | ≥ 10.0 |
| 2 horas | ≥ 153 | ≥ 8.5 |
Además, la diabetes pregestacional o una diabetes gestacional temprana pueden identificarse si la glucemia en ayunas es ≥126 mg/dL (7 mmol/L) o una glucemia plasmática casual >200 mg/dL (11 mmol/L). Para la diabetes gestacional antes de la semana 24 de gestación, un valor en ayunas de 92 a 126 mg/dL ya puede indicar el inicio de la condición, sin necesidad de una prueba confirmatoria adicional en ese momento.
Síntomas y Consecuencias
En la mayoría de los casos, las mujeres no experimentan síntomas perceptibles de diabetes gestacional, descubriéndola solo a través de las pruebas diagnósticas. Sin embargo, en algunos casos, pueden presentarse síntomas como aumento de la sed y micción más frecuente.
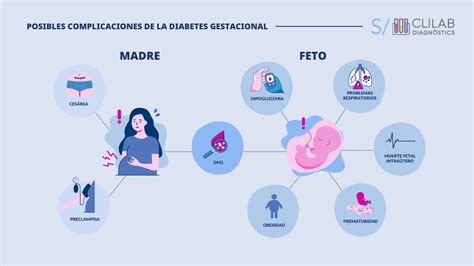
La diabetes gestacional no controlada cuidadosamente puede llevar a altos niveles de glucosa en sangre, lo que se asocia con diversas complicaciones para la madre y el bebé:
Complicaciones para el Bebé:
- Macrosomía o sobrepeso al nacer: El bebé crece demasiado, lo que dificulta el parto y aumenta el riesgo de lesiones de nacimiento, como la distocia de hombros.
- Nacimiento prematuro: Mayor riesgo de trabajo de parto antes de la fecha prevista.
- Síndrome de dificultad respiratoria: Dificultad para respirar en bebés prematuros.
- Hipoglucemia: Bajo nivel de glucosa en sangre poco después del nacimiento, que puede causar convulsiones.
- Mayor riesgo de obesidad y diabetes tipo 2 en la edad adulta.
- Mortalidad intrauterina.
- Aumento del líquido amniótico (polihidramnios).
Complicaciones para la Madre:
- Mayor riesgo de desarrollar hipertensión y preeclampsia, una complicación grave del embarazo.
- Mayor probabilidad de necesitar un parto por cesárea.
- Mayor riesgo de desarrollar diabetes tipo 2 en el futuro o en embarazos posteriores.
Es fundamental destacar que si la diabetes gestacional se diagnostica y controla a tiempo, la mayoría de las mujeres y sus bebés pueden evitar estas complicaciones.
Manejo y Tratamiento
El objetivo principal del tratamiento de la diabetes gestacional es mantener los niveles de azúcar en sangre dentro de los rangos normales para reducir la morbilidad y mortalidad materno-fetal. El manejo se basa en cambios en el estilo de vida y, si es necesario, medicamentos.
Dieta Saludable
Un plan de alimentación saludable es crucial. Se recomienda un seguimiento con un nutricionista especializado. Las principales directrices incluyen:
- Fraccionar las comidas: Realizar unas 6 comidas al día con intervalos de aproximadamente 3 horas para evitar ayunos prolongados y mantener los niveles de glucosa estables.
- Controlar los carbohidratos: Disminuir el consumo de hidratos de carbono simples y controlar las cantidades de los complejos.
- Aumentar la fibra: Consumir alimentos ricos en fibra como verduras, hortalizas, frutas, cereales integrales y legumbres en las cantidades recomendadas.
- Evitar azúcares y ultraprocesados: Eliminar bollería, refrescos, miel, chocolate, golosinas y otros alimentos con alto índice glucémico.
- Preferir cocciones saludables: Cocinar al vapor, al horno o a la plancha, evitando frituras y rebozados.
- Reducir el consumo de sal.
- Edulcorantes permitidos: Aspartamo y acesulfame K (evitar sacarina).
Además, es importante que la mujer reciba el aporte calórico necesario (entre 30-40 kcal por kg de peso y día) para un adecuado aumento de peso durante la gestación.
Actividad Física
El ejercicio moderado ayuda a procesar la glucosa y a mantener los niveles adecuados. Se recomienda intentar hacer 30 minutos de actividad física, 5 días a la semana, como caminar a paso ligero, nadar o andar en bicicleta, a menos que el médico indique lo contrario.
Control de Glucosa y Cetonas
La mujer deberá adquirir un glucómetro para medir la glucemia regularmente (en ayunas y 1 hora después de cada comida principal) y llevar un registro de los resultados. También, el médico podría recomendar pruebas de detección de cetonas en la orina o la sangre, especialmente si los niveles de glucosa son altos, ya que las cetonas indican que el cuerpo está utilizando grasa en lugar de glucosa como energía.
Asimismo, se realiza un seguimiento del estado de salud del bebé mediante un control del crecimiento con ecografías, incluyendo un monitoreo mensual a partir de la semana 28 para detectar la aparición y evolución de macrosomía fetal, y un control del índice de líquido amniótico.
Medicamentos
Si la dieta y el ejercicio no son suficientes para controlar los niveles de glucosa, el médico puede indicar un tratamiento farmacológico. La insulina es generalmente la primera opción de medicación para la diabetes gestacional, ya que no daña al bebé. También se están investigando la seguridad de las píldoras como la metformina y la gliburida para el tratamiento durante el embarazo.
Después del Parto
En la mayoría de las mujeres, los niveles de azúcar en sangre vuelven a la normalidad poco después de dar a luz. Sin embargo, haber tenido diabetes gestacional aumenta significativamente el riesgo de desarrollar diabetes tipo 2, síndrome metabólico o enfermedad cardiovascular en el futuro o en embarazos posteriores. Por ello, se recomiendan controles de seguimiento con el médico después del parto para detectar cualquier cambio en la glucosa sanguínea.
Para reducir el riesgo de desarrollar diabetes tipo 2, se aconseja a la mujer mantener un estilo de vida saludable, seguir con una dieta sana y equilibrada, practicar actividad física regular, evitar el aumento de peso y, si es posible, dar el pecho al bebé, lo que puede ayudar en la pérdida de peso postparto.
Prevención
Aunque no hay garantías absolutas para prevenir la diabetes gestacional, la adopción de hábitos saludables antes y durante el embarazo puede reducir considerablemente el riesgo:
- Comer alimentos saludables: Elegir una dieta rica en fibra, baja en grasas y calorías, enfocándose en frutas, verduras y granos integrales.
- Mantenerse físicamente activa: Realizar ejercicio moderado regularmente.
- Comenzar el embarazo con un peso saludable: Si se planifica el embarazo, perder el peso extra de antemano puede contribuir a una gestación más saludable.
- Evitar el aumento de peso excesivo durante el embarazo.
tags: #glucosuria #diabetes #gestacional