El embarazo es una etapa de profundas transformaciones biológicas y psicológicas para la mujer. A lo largo de la historia, la relación entre la actividad física y el embarazo ha sido objeto de debate y estudio, evolucionando desde las consideraciones de Aristóteles hasta los programas de ejercicio prenatal modernos. La evidencia científica actual subraya los múltiples beneficios de la actividad física regular para la madre y el feto, si bien su prescripción requiere una cuidadosa individualización y supervisión.
Introducción a la actividad física en el embarazo
Las guías sobre prescripción de ejercicio físico en mujeres embarazadas han experimentado diversas variaciones, influenciadas por la información científica disponible. A pesar de las dificultades inherentes a la investigación en esta población, la relación positiva entre embarazo y actividad física ha sido reconocida desde la antigüedad. Aristóteles ya atribuía los partos difíciles a un estilo de vida sedentario. Estudios posteriores, especialmente a partir de las décadas de 1920 y 1930, comenzaron a desarrollar programas de ejercicios prenatales con el objetivo de facilitar el parto y reducir la necesidad de analgésicos. El Dr. Read, por ejemplo, sentó las bases para un embarazo más activo y ameno mediante ejercicios respiratorios y gimnásticos.
En la década de 1950, se recomendaba una actividad moderada como caminar, mientras que la práctica deportiva se contraindicaba. La revolución del fitness en los años 60 y 70 se extendió a las clases para embarazadas en los 80, impulsada por el American College of Obstetricians and Gynecologists (ACOG), que comenzó a recomendar ejercicio aeróbico, aunque con precaución en actividades de alto impacto. Las recomendaciones iniciales del ACOG fueron consideradas conservadoras. En 1994, se revisó su posicionamiento para adoptar enfoques menos restrictivos, siempre que la embarazada estuviera sana y sin complicaciones.
A pesar de los avances y las recomendaciones de instituciones como el ACOG, se ha observado que una cantidad significativa de mujeres desconocen la información básica sobre ejercicio y embarazo. Además, muchos ginecólogos y obstetras no recomiendan la práctica de ejercicio físico o prescriben entrenamientos más conservadores de lo establecido. Dada la proliferación de estudios que fundamentan los beneficios del ejercicio gestacional, este artículo busca aportar datos relevantes para una adecuada prescripción.
El embarazo: un estado de transformación
El embarazo se define como un estado biológico caracterizado por una secuencia de eventos que abarcan la fertilización, implantación, crecimiento embrionario y fetal, culminando con el nacimiento tras aproximadamente 280 días (40 semanas). Durante este periodo, la mujer experimenta una gran variedad de acontecimientos, en su mayoría bajo influencia hormonal. Estos cambios tienen como objetivo crear un ambiente favorable para el desarrollo fetal y preparar el tracto reproductor y las glándulas mamarias para el parto y la nutrición posterior.
Embarazo y ejercicio físico: una relación beneficiosa
Las mujeres embarazadas sufren importantes modificaciones morfofuncionales que pueden incrementar el riesgo de padecer ciertas patologías, como la preeclampsia y la diabetes gestacional. La evidencia científica actual afirma la reducción del riesgo de complicaciones asociadas al embarazo gracias a la práctica sistemática de actividad física. Específicamente, el ejercicio físico ha demostrado ser útil en la prevención de la preeclampsia, la diabetes gestacional, la ganancia excesiva de peso materno, la mejora del rendimiento del embarazo, la estabilización del humor materno, la reducción del riesgo de várices y trombosis venosas, y la disminución de la disnea y la lumbalgia.
Las comunicaciones científicas publicadas hasta la fecha no han reportado complicaciones asociadas a la práctica de ejercicio físico adecuado, ni para la madre ni para el feto. A pesar de la contundencia científica, muchas mujeres embarazadas no realizan las recomendaciones mínimas de actividad física.
Consideraciones para un programa de ejercicio seguro
Al establecer un programa de ejercicio físico para la mujer embarazada, es fundamental tener en cuenta diversas consideraciones previas:
- Permiso médico: Es esencial contar con la aprobación del médico. El ACOG diferencia entre mujeres previamente sedentarias, activas o atléticas, y aquellas con patologías.
- Diseño del programa: El ejercicio debe diseñarse con precaución y sentido común, basándose en las recomendaciones mínimas.
- Señales de alarma: Es crucial prestar atención a las señales que indiquen la necesidad de detener el ejercicio.
Beneficios del ejercicio físico
Para la madre
Las investigaciones científicas resumen los beneficios del ejercicio físico para la madre de la siguiente manera:
- Prevención del dolor de espalda baja.
- Mejora de las capacidades metabólicas y cardiopulmonares.
- Reducción del riesgo de padecer diabetes gestacional.
- Favorecimiento de los procesos del parto.
- Mantenimiento del estado de condición física, reduciendo la fatiga en actividades cotidianas.
- Control de la ganancia de peso.
- Mejora de la tolerancia a la ansiedad y la depresión.
- Mejora de la imagen corporal.
Para el feto
Las respuestas fetales al ejercicio materno son numerosas y han sido objeto de estudio reciente. En general, se observa que el feto tolera bien el ejercicio materno moderado. Sin embargo, un menor flujo sanguíneo hacia el útero durante o inmediatamente después de una actividad física de alta intensidad puede disminuir el oxígeno fetal. La disminución de la frecuencia cardíaca fetal se ha relacionado con el ejercicio materno, especialmente en embarazadas con bajo acondicionamiento físico. En mujeres sanas que continúan con esfuerzos moderados, no se considera un peligro para la salud fetal.
En cuanto al peso del neonato, el ejercicio intenso (4-7 días/semana) en gestantes de 25 a 35 semanas puede resultar en bebés con menor peso. Sin embargo, mujeres que realizan ejercicio moderado tres veces por semana tienden a tener bebés más grandes, posiblemente debido a un mayor volumen placentario que optimiza el flujo sanguíneo y la nutrición fetal. Estudios han indicado que mujeres que no hacen ejercicio regularmente durante el embarazo son más propensas a dar a luz bebés de muy bajo peso.
La frecuencia cardíaca fetal (FCF) normal se sitúa entre 120-160 pulsaciones por minuto. El ejercicio aeróbico moderado durante el tercer trimestre puede incrementar la FCF sin efectos perjudiciales. Además, en mujeres con buena condición física, se ha observado un mejor desarrollo psicomotor y maduración nerviosa del feto, así como beneficios en los perfiles de humor de los bebés en comparación con los de madres sedentarias.
Seminario sobre la actividad física durante el embarazo 2/2
Cambios morfológicos y funcionales provocados por el embarazo
El prescriptor de ejercicio físico debe ser consciente de que las respuestas al entrenamiento pueden diferir del patrón habitual debido a las alteraciones morfológicas y funcionales del embarazo.
Tronco
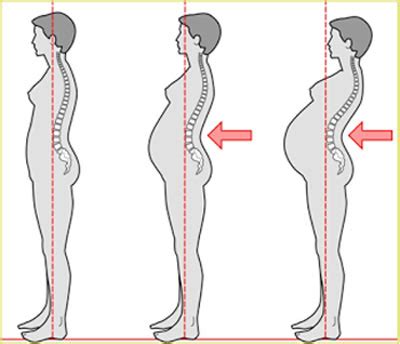
El cuerpo experimenta cambios drásticos para alojar al bebé, afectando la estabilidad y la postura. El aumento de la curvatura lumbar (lordosis lumbar) hasta un 60% es clave para mantener el centro de gravedad sobre las caderas. El crecimiento del útero altera la distribución de órganos, incrementando la hiperlordosis lumbar y la cifosis torácica compensatoria, lo que puede favorecer la hiperextensión de las rodillas. El desarrollo de las glándulas mamarias también puede contribuir a la lordosis lumbar y a la aparición de dolor mamario (mastalgia).
En el último trimestre, el tronco puede rotar hacia la derecha a medida que el útero rota. La diástasis de los rectos del abdomen, definida como una separación mayor a 2 cm, puede potenciar la protrusión del útero y la distensión muscular, dejando una protección fetal reducida. Esta situación puede favorecer lumbalgias debido a la menor capacidad de los músculos abdominales para controlar la pelvis y la columna lumbar. El dolor lumbar es la complicación más frecuente, afectando hasta el 67% de las mujeres en la segunda mitad del embarazo, impactando negativamente en su calidad de vida.
El dolor lumbar puede originarse por compresión del nervio ciático o por el incremento de peso que sobrecarga la columna vertebral. El aumento de hormonas como la progesterona y la relaxina afecta al tejido conectivo de las articulaciones, pudiendo favorecer el dolor y el riesgo de esguinces. Factores como el sedentarismo, el reposo injustificado y la mala higiene postural también contribuyen a la lumbalgia.
Con el aumento de peso y la redistribución de la masa corporal, se producen compensaciones para mantener el equilibrio. La base de sustentación se amplía al caminar, y movimientos como agacharse o levantar pesos se vuelven más difíciles. Hacia el final del segundo y durante el tercer trimestre, el equilibrio y la capacidad de realizar cambios rápidos de dirección se ven alterados debido a la prominencia abdominal, el aumento de la lordosis lumbar y el desplazamiento anterior del centro de gravedad.
Fisioterapia obstétrica y del suelo pélvico
La fisioterapia obstétrica es una especialidad enfocada en la prevención y tratamiento de patologías y disfunciones que pueden surgir durante el embarazo, parto y posparto. Esto incluye problemas musculares y osteoarticulares, circulatorios, linfáticos y disfunciones perineales como la incontinencia urinaria o el dolor pélvico.
¿Cuándo acudir a un fisioterapeuta?
Se recomienda una valoración anual del suelo pélvico para todas las mujeres adultas, independientemente de si tienen alguna patología o están embarazadas. Los músculos pélvicos están sometidos a presiones y cambios que pueden afectar su estado, influenciando la región perineal.
Existen fases de la vida de la mujer en las que es especialmente recomendable la atención de un fisioterapeuta de suelo pélvico:
- Embarazo
- Posparto inmediato (primeras 8 semanas)
- Posparto tardío (primer año)
- Menopausia
- Mujeres con endometriosis, asma o enfermedades respiratorias crónicas, obesidad.
- Deportistas (especialmente de impacto).
- Mujeres con alteraciones del sistema digestivo (diarreas crónicas, estreñimiento, enfermedad de Crohn).
- Mujeres que han tenido cirugías ginecológicas (histerectomías, miomectomías, cirugías abdominales y pélvicas).
Valoración del suelo pélvico
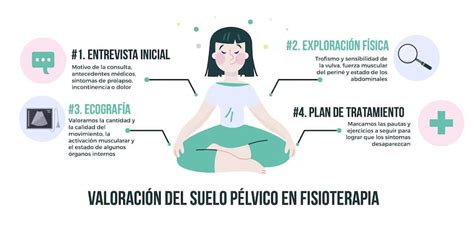
La primera valoración, que suele durar 90 minutos, se divide en tres partes:
- Entrevista clínica: Se recopila información sobre el motivo de consulta, la situación de salud general, antecedentes obstétricos (embarazos, partos, instrumentalización, episiotomía, desgarros), historial posparto, síntomas actuales (incontinencia, dolor, prolapsos) y su impacto en la vida diaria. También se indaga sobre cirugías previas.
- Exploración física: Se valora la postura, la faja abdominal (buscando diástasis de rectos, adherencias en cicatrices, hernias umbilicales, pérdida de tono del transverso abdominal), la caja torácica y el diafragma. La exploración del suelo pélvico se realiza por vía vaginal y/o anal, valorando la parte externa (trofismo, color, tonicidad, distancia ano-vulvar, contracción, sensibilidad, reflejos) y la musculatura interna (fuerza, resistencia, flexibilidad, grado de distensión vaginal, presencia de prolapsos). Se utilizan técnicas como el biofeedback y sondas manométricas para una valoración visual de la fuerza muscular.
- Ejercicios: Se enseña al paciente cómo realizar correctamente los ejercicios de Kegel, localizando la musculatura, memorizando la contracción y coordinándola con la respiración. También se puede instruir en la técnica de ejercicio hipopresivo y posturas básicas.
Contraindicaciones para la exploración vaginal
La exploración intracavitaria está contraindicada en:
- Embarazo con riesgo de parto prematuro (placenta previa, cuello uterino corto, sangrados, abortos previos).
- Infección de orina o infección bacteriana activa.
- Primeros 1-2 días de menstruación.
- Primeras 3 semanas tras parto con episiotomía o desgarro perineal.
- Cáncer de cuello uterino activo.
- Dolor vaginal que impida el tacto.
Objetivos de la fisioterapia durante el embarazo
El objetivo principal es la prevención y/o el tratamiento de problemas de suelo pélvico y dolor lumbo-pélvico, que pueden afectar hasta al 40% de las embarazadas. Además, se busca la preparación física para el parto, fortaleciendo el suelo pélvico para evitar lesiones como desgarros o la necesidad de episiotomía, y preparando la musculatura abdominal para colaborar en los pujos. Una musculatura pélvica en buen estado durante el embarazo facilita un parto con menos complicaciones y una recuperación posparto más rápida.

Pilates terapéutico en el embarazo
El Pilates terapéutico, practicado bajo supervisión de un fisioterapeuta experto, beneficia tanto a la madre como al feto, disminuyendo el riesgo de cesárea y facilitando la fase de expulsivo. Una correcta tonificación de la faja abdominal previene la diástasis de rectos abdominales postparto.
Es crucial diferenciar el Pilates terapéutico de la práctica corriente de Pilates. El Pilates es un concepto que los fisioterapeutas adaptan a las condiciones de salud de sus pacientes. Cada embarazo y cada paciente son únicos.
En centros especializados, el Pilates terapéutico se imparte en grupos muy reducidos (tres personas) para garantizar la atención individualizada del fisioterapeuta, quien debe estar pendiente al 100% de sus pacientes para observar cambios y movimientos al milímetro.
Seminario sobre la actividad física durante el embarazo 2/2
Preparación para el parto: Masaje perineal y Epi-No
A partir de la semana 32 de gestación, se recomienda el masaje perineal para reducir el riesgo de episiotomía o desgarros. El fisioterapeuta puede enseñar la técnica correcta o realizarlo en consulta. Este trabajo previo facilita la respuesta del cuerpo al trauma físico del parto y promueve una recuperación precoz del suelo pélvico y abdomen.
El dispositivo Epi-No, inventado por el ginecólogo Wilhelm Horkel, es una sonda de presión utilizada para estirar y flexibilizar la musculatura del periné, y para practicar los pujos en las últimas semanas de gestación. Su uso, a partir de la semana 37, simula el parto y ayuda a la mujer a identificar el momento y la forma de empujar, actuando como un biofeedback, especialmente útil si se administra epidural. El Epi-No no debe usarse si hay infección vaginal.
Consideraciones finales
La fisioterapia perineal y la práctica de ejercicio físico adaptado durante el embarazo son herramientas fundamentales para promover la salud materna y fetal, prevenir complicaciones y optimizar la experiencia del parto y la recuperación posparto. Es imprescindible la supervisión de profesionales cualificados y la individualización de los tratamientos y programas de ejercicio.
tags: #fisioterapia #perineal #en #placenta #previa