Las hormonas son mensajeros químicos esenciales que orquestan una multitud de funciones corporales, asegurando la homeostasis y el correcto funcionamiento del organismo. Durante el embarazo, su papel se vuelve aún más crítico, regulando procesos vitales desde el ciclo menstrual y la implantación embrionaria hasta el desarrollo fetal, el parto y la lactancia. Aunque a menudo son responsables de las molestias típicas del embarazo, su presencia y equilibrio son imprescindibles para una gestación exitosa.
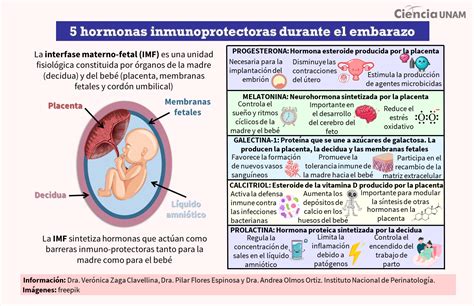
Hormonas Clave Durante el Embarazo
El embarazo desencadena una compleja cascada de cambios hormonales diseñados para sustentar el desarrollo del feto y preparar el cuerpo de la madre para el parto y la lactancia. Algunas hormonas se sintetizan exclusivamente durante este periodo, mientras que otras aumentan o disminuyen sus niveles de forma significativa.
1. Gonadotropina Coriónica Humana (hCG)
Conocida como la hormona del embarazo, la hCG se segrega casi exclusivamente por la placenta tras la implantación del embrión. Sus niveles aumentan rápidamente, siendo detectable en sangre u orina aproximadamente ocho días después de la fecundación, lo que la convierte en el marcador principal de los test de embarazo. Se le atribuyen las náuseas y vómitos del primer trimestre. Sus niveles se duplican cada 48 horas hasta la décima semana, momento en que se estabilizan y comienzan a disminuir. La hCG también es un parámetro crucial en el cribado del primer trimestre (triple screening) para evaluar el riesgo de alteraciones cromosómicas como el síndrome de Down, ya que sus niveles se encuentran elevados en estos casos.
2. Proteína A Asociada al Embarazo (PAPP-A)
Sintetizada en la placenta, la PAPP-A interactúa con factores de crecimiento, desempeñando un papel fundamental en la implantación y el desarrollo de la placenta y el feto. Al igual que la hCG, se utiliza en el triple screening para el cálculo del riesgo de alteraciones cromosómicas fetales.
3. Lactógeno Placentario Humano (hPL)
También llamado somatomamotropina coriónica humana, el hPL se produce en la placenta y tiene una estructura similar a la hormona del crecimiento. Altera el metabolismo materno para restringir el aporte de carbohidratos, poniéndolos a disposición del crecimiento fetal. Sus concentraciones máximas se alcanzan al término de la gestación, y parece participar en la preparación del tejido mamario para la lactancia.
4. Prolactina
Producida por la hipófisis, la prolactina aumenta entre 10 y 20 veces durante el embarazo para estimular la producción de leche materna. Sus niveles se mantienen elevados si se practica la lactancia materna.
5. Estrógenos
Aunque sintetizados principalmente en los ovarios, durante el embarazo la placenta también produce estrógenos. El estradiol, un tipo de estrógeno, es vital para la maduración ósea fetal, la mejora del flujo sanguíneo uterino y el crecimiento del útero. También estimulan el desarrollo mamario y la preparación para la lactancia.
6. Progesterona
Fundamental para la implantación del óvulo fertilizado, la progesterona engrosa las paredes del útero. Si no hay fecundación, sus niveles descienden; si la hay, se mantienen para asegurar la implantación y la continuación del embarazo. A partir de la semana 12, la placenta también la segrega. La progesterona inhibe las contracciones uterinas antes del parto y participa en la preparación de las glándulas mamarias.
7. Oxitocina
Sintetizada por la hipófisis, su concentración aumenta al final del embarazo, induciendo las contracciones del parto y la liberación de leche materna. Tras el parto, ayuda a la contracción uterina para su recuperación.
8. Relaxina
Presente durante el ciclo menstrual y el embarazo, la relaxina aumenta el flujo renal, la elasticidad de las arterias y favorece la relajación de los ligamentos pélvicos, especialmente durante el parto. También ayuda a mantener el músculo uterino relajado para prevenir abortos o partos prematuros.
Cambios Fisiológicos Durante el Embarazo
El embarazo implica adaptaciones significativas en diversos sistemas del cuerpo materno, muchas de ellas mediadas por hormonas.
Sistema Cardiovascular y Hematológico
Se produce un aumento de la masa de hematíes y del volumen sanguíneo, generando una anemia fisiológica necesaria para disminuir la viscosidad sanguínea y aumentar el Flujo Plasmático Renal (FPR) y placentario. El gasto cardíaco aumenta, mientras que la resistencia vascular renal disminuye. El remodelado cardíaco, con aumento del grosor y masa ventricular, es temporal y reversible tras el parto, asociado a un incremento del factor de crecimiento endotelial vascular y la angiogénesis.
Metabolismo Materno
El embarazo impone un coste energético considerable, con un aumento de peso medio de 12-13 kg debido a la retención de sodio y la expansión del volumen extracelular. El metabolismo de la glucosa cambia drásticamente; la resistencia materna a la insulina se desarrolla, disminuyendo la sensibilidad hasta un 80% para priorizar el aporte de glucosa al feto. El consumo de aminoácidos de cadena ramificada disminuye, mientras que la síntesis de proteínas aumenta. Los lípidos séricos se elevan significativamente: los triglicéridos se multiplican por dos o cuatro, el colesterol total aumenta un 25-50%, y el LDL por 50%.
Sistema Renal
El riñón aumenta de tamaño debido al incremento del volumen vascular renal. La hidronefrosis fisiológica del embarazo, una dilatación del sistema colector, es común y se presume debida a una mayor secreción de prostaglandinas. El aumento del Filtrado Glomerular (FG) conlleva una disminución de las tasas plasmáticas de urea y creatinina. La modificación del Sistema Renina-Angiotensina-Aldosterona (SRAA) es clave para mantener la vasodilatación; la renina y el angiotensinógeno aumentan, mientras que la enzima de conversión de la angiotensina (ECA) disminuye. La Angiotensina II (AII), aumentada, incrementa la síntesis de progesterona y prostaglandina PGE2, que a su vez aumenta el FPR, sin acción vasoconstrictora a nivel renal y placentario.
Homeostasis del Calcio y Fósforo
A pesar de que el calcio sérico ionizado permanece constante, las reservas totales de calcio y fósforo disminuyen. El feto recibe 30-35 g de calcio por transporte placentario activo. Las tasas de 1,25-(OH)2D3 están elevadas, posiblemente por la regulación de genes implicados en su metabolismo. Aunque la PTH es clave en la síntesis de 1,25(OH)2D3, su disminución en el embarazo sugiere que otras hormonas como la PTHrP (proteína relacionada con la hormona paratiroidea) juegan un papel principal.
Nutrientes
El consumo de aminoácidos de cadena ramificada disminuye, mientras que la síntesis de proteínas se eleva en el tercer trimestre. Los lípidos séricos aumentan drásticamente. El ácido úrico experimenta una discreta hipouricemia debido a un aumento en su aclaramiento y posible disminución de la reabsorción tubular. Los niveles de vitaminas hidrosolubles no muestran cambios significativos en su excreción urinaria, aunque los de nicotinamida y folato son más altos en embarazadas.
Fisiología del embarazo
Fertilidad y Trastornos Hormonales
El equilibrio hormonal es fundamental para la fertilidad. Diversos trastornos pueden afectar la capacidad de concebir:
Hipotiroidismo
La insuficiencia en la producción de hormonas tiroideas puede causar ciclos menstruales irregulares o amenorrea al alterar la liberación de TSH, LH y FSH, interfiriendo con el desarrollo folicular y la ovulación. En casos de concepción, el hipotiroidismo no tratado aumenta el riesgo de aborto espontáneo.
Insuficiencia Ovárica Prematura (IOP)
La pérdida de función ovárica antes de los 40 años puede provocar infertilidad debido a una ovulación anómala. Los síntomas incluyen sofocos, sequedad vaginal y alteraciones del estado de ánimo. El diagnóstico se basa en niveles elevados de FSH y bajos de estrógenos.
Síndrome de Ovario Poliquístico (SOP)
Este trastorno endocrino se caracteriza por un desequilibrio hormonal que dificulta la ovulación y puede asociarse a síndrome metabólico.
Disfunción Ovulatoria
Engloba trastornos donde la ovulación es irregular o ausente.
Hiperprolactinemia
Niveles elevados de prolactina pueden suprimir la ovulación y complicar las posibilidades de embarazo.
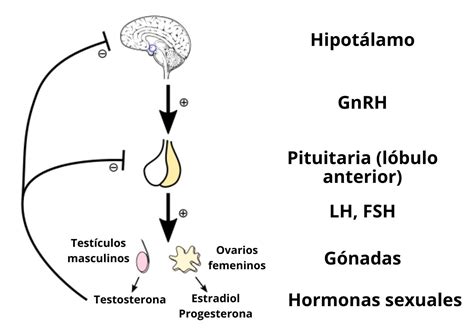
Hormonas y su Papel en la Reproducción Asistida
En el ámbito de la reproducción asistida, el control hormonal es crucial para optimizar los tratamientos:
Hormonas Hipofisarias (FSH y LH)
La FSH estimula el crecimiento folicular, mientras que la LH desencadena la ovulación. Sus niveles al inicio del ciclo se evalúan para valorar la reserva ovárica.
Hormonas Ováricas (Estradiol y Progesterona)
El estradiol es clave para el crecimiento folicular y el engrosamiento endometrial, asegurando un ambiente receptivo para la implantación. La progesterona, producida tras la ovulación, prepara el endometrio para la implantación. Niveles insuficientes pueden llevar a un fallo de implantación.
Hormona Antimülleriana (AMH)
La AMH es un indicador de la reserva ovárica, reflejando la cantidad de folículos en desarrollo. Niveles bajos pueden indicar una menor respuesta a la estimulación ovárica, pero no necesariamente comprometen la fertilidad natural. Es útil para diseñar protocolos de estimulación personalizados.
Beta-hCG
La beta-hCG se utiliza para confirmar el embarazo tras tratamientos de reproducción asistida y monitorizar su evolución. Niveles alterados también pueden ser indicativos de alteraciones genéticas fetales.
Factores de Riesgo para la Preeclampsia (PE)
La preeclampsia es una complicación del embarazo asociada a hipertensión y daño a otros órganos. Los factores de riesgo maternos incluyen:
- Edad
- Nuliparidad
- Preeclampsia previa
- Diabetes
- Enfermedad renal
La prevención primaria de la PE se recomienda con AAS (ácido acetilsalicílico) 100 mg/día por la noche, preferiblemente antes de la semana 16 y hasta la semana 36.
El tratamiento de la PE es el parto. El objetivo terapéutico de la HTA en PE es prevenir el accidente cerebrovascular (ACV) en la madre, con una TA "objetivo" de 130-150/80-100 mmHg.
Consideraciones en Pacientes con Enfermedades Preexistentes
Enfermedad Renal Crónica (ERC)
En la ERC moderada (E1-2) o severa (E3-4), existe un alto riesgo de PE, progresión de la enfermedad renal y riesgo fetal.
Trasplante Renal
Se aconseja retrasar el embarazo al menos un año post-trasplante, asegurando una función renal estable y mínima proteinuria.
Enfermedades Sistémicas
El lupus es un ejemplo representativo, y el embarazo puede ser un factor de reactivación.
COVID-19
El embarazo es una situación de alto riesgo para COVID-19, especialmente en el segundo y tercer trimestre. Los criterios diagnósticos son los mismos que en la población general, y los tests serológicos IgM con PCR aumentan la sensibilidad. No hay contraindicación para pruebas radiológicas (TAC). No se ha documentado transmisión vertical ni por lactancia.

tags: #fertilidad #hormonas #exogenas #papp