Tras un año (o seis meses si la mujer tiene más de 35-38 años) de mantener relaciones sexuales sin protección y sin lograr el embarazo, es posible que la pareja enfrente problemas de fertilidad. En esta situación, se recomienda que ambos miembros de la pareja se sometan a las pruebas de fertilidad necesarias.
El estudio de fertilidad femenino abarca principalmente un análisis hormonal, una ecografía y un cariotipo. Adicionalmente, se pueden realizar otras pruebas como la histerosalpingografía (HSG). Es importante destacar que el protocolo de estudio de fertilidad para la mujer es el mismo, independientemente de si se trata de una pareja de mujeres o de una mujer que busca ser madre en solitario.
Una vez completado el estudio de fertilidad, se podrá determinar el tratamiento de reproducción asistida más adecuado para ayudar a la mujer o pareja a conseguir el embarazo.
¿En qué consiste el estudio de fertilidad?
¿Cuándo Acudir a un Especialista?
Ante la aparición de dificultades para concebir, es fundamental que ambos miembros de la pareja realicen las pruebas de fertilidad correspondientes para identificar la causa subyacente. La infertilidad puede tener un origen masculino, femenino o una combinación de ambos (mixto).
Generalmente, se recomienda la consulta con un especialista y la realización de un estudio de fertilidad cuando la pareja ha mantenido relaciones sexuales sin protección anticonceptiva durante al menos un año sin lograr el embarazo. Sin embargo, este plazo se reduce a seis meses si la mujer tiene más de 35-38 años.
En estos casos, es aconsejable que la pareja acuda a un especialista para un estudio de fertilidad tanto femenino como masculino. Asimismo, las mujeres que buscan la maternidad en solitario y las parejas de mujeres que desean ser madres también deberán someterse a estas pruebas antes de iniciar un tratamiento de reproducción asistida.
Estudio de Fertilidad Básico en la Mujer
Para el diagnóstico de la infertilidad femenina, el ginecólogo inicia con la elaboración de una historia clínica detallada, indagando sobre aspectos relevantes de la vida reproductiva de la mujer, como embarazos previos, abortos, uso de anticonceptivos o cirugías ginecológicas.
Posteriormente, el médico solicitará las pruebas de fertilidad habituales, que generalmente incluyen:
- Análisis hormonal: para evaluar los niveles de hormonas sexuales y otras hormonas implicadas en el ciclo menstrual.
- Ecografía: para valorar la anatomía uterina y el estado de los ovarios.
- Estudio del cariotipo: para detectar posibles alteraciones cromosómicas.
- Histerosalpingografía (HSG): para evaluar las trompas de Falopio y su permeabilidad. Esta prueba se realiza habitualmente si existe la posibilidad de optar por una inseminación artificial.
Si los resultados de alguna de estas pruebas muestran alguna alteración, el médico puede solicitar pruebas complementarias, como una biopsia endometrial o una histeroscopia.

Análisis Hormonal
Este análisis es una de las primeras pruebas para descartar problemas endocrinos que puedan afectar al ciclo menstrual. Los niveles hormonales también proporcionan información crucial sobre la reserva ovárica y la funcionalidad de los ovarios y la hipófisis.
Las hormonas principales que se evalúan son:
- FSH (Hormona Folículo Estimulante): Secretada por la hipófisis, ayuda a evaluar el estado de la reserva ovárica.
- LH (Hormona Luteinizante): Otra gonadotropina hipofisaria que informa sobre el funcionamiento ovárico y la ovulación.
- Prolactina: Hormona hipofisaria que contribuye a valorar el funcionamiento del ciclo menstrual y de la hipófisis.
- Estradiol: Hormona ovárica que sirve para valorar el desarrollo folicular y la reserva ovárica.
- Progesterona: Secretada por el ovario tras la ovulación, indica si el óvulo ha sido liberado o si existen problemas de anovulación.
- Hormona Antimülleriana (AMH): Proporcional a la cantidad de óvulos disponibles, estima la reserva ovárica.
Los análisis de FSH, LH, estradiol y prolactina se realizan como un perfil basal, extrayendo sangre entre el tercer y quinto día del ciclo menstrual, cuando los ovarios están en reposo. La AMH puede cuantificarse en cualquier momento del ciclo, ya que sus niveles son estables. La progesterona, en cambio, se analiza alrededor del día 20 del ciclo para confirmar la ovulación.
Otras hormonas que suelen valorarse incluyen TSH, tiroxina libre, triyodotironina libre y testosterona total. Niveles anormales de estas pueden influir en las hormonas que controlan el ciclo menstrual y la ovulación.
Ecografía Transvaginal
La ecografía transvaginal es una prueba fundamental en el estudio de fertilidad femenina. Permite una visualización detallada del útero y los ovarios con dos objetivos principales:
- Comprobar la existencia de malformaciones uterinas u otras anomalías anatómicas.
- Realizar un recuento de folículos antrales (RFA) para valorar la reserva ovárica, idealmente en los primeros días del ciclo menstrual.
Durante la prueba, el ginecólogo introduce una sonda ecográfica cubierta por un preservativo y lubricada con gel a través de la vagina. Esta sonda emite ondas sonoras que, al rebotar en los órganos, generan imágenes en una pantalla. La paciente puede sentir una leve presión, pero la prueba es indolora.
En la misma consulta, se suele realizar una citología vaginal (Papanicolaou) para detectar infecciones o alteraciones cervicales que puedan afectar la fertilidad. Se obtienen células del cuello uterino mediante un suave raspado para su posterior análisis.
Estudio del Cariotipo
El cariotipo representa el conjunto de cromosomas de una célula, donde se organiza el material genético. En humanos, la dotación cromosómica normal es de 46 cromosomas, divididos en 22 pares de autosomas y 2 cromosomas sexuales (XX en mujeres, XY en hombres).
Este estudio busca identificar posibles alteraciones en el número o la estructura de los cromosomas que puedan ser causa de infertilidad. Se realiza a partir de un análisis de sangre, examinando los glóbulos blancos (linfocitos).
El estudio del cariotipo es una prueba estándar tanto en el estudio de fertilidad femenino como masculino, y es especialmente relevante en casos de abortos de repetición o fallos de implantación.
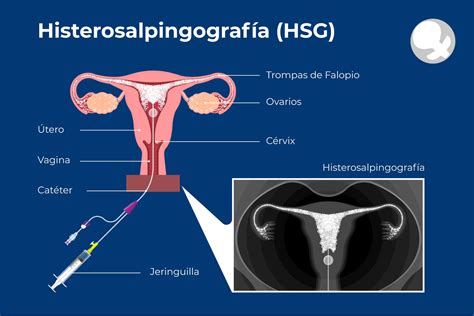
Histerosalpingografía (HSG)
La histerosalpingografía es una prueba diagnóstica que utiliza rayos X y un medio de contraste para visualizar la estructura del útero y las trompas de Falopio, evaluando también la permeabilidad de estas últimas.
La permeabilidad de las trompas es crucial para determinar la técnica de reproducción asistida más adecuada. Si las trompas no son permeables, la fecundación natural y la inseminación artificial no serán posibles, siendo necesaria la Fecundación In Vitro (FIV).
En casos donde la FIV ya está indicada, la histerosalpingografía puede no ser necesaria, ya que este tratamiento no requiere la comprobación de la permeabilidad tubárica.
Durante la prueba, la paciente se coloca en posición ginecológica y se introduce un catéter en el cérvix. A través de este, se inyecta un medio de contraste radiopaco que recorre el cuello uterino, el útero y las trompas, permitiendo la toma de imágenes radiográficas. Si no hay obstrucción, el contraste fluirá hacia la cavidad pélvica.
La HSG ayuda a diagnosticar alteraciones como:
- Malformaciones uterinas estructurales (útero unicorne, septos).
- Formaciones anormales en el útero (miomas, pólipos, adherencias).
- Patologías tubáricas inflamatorias (salpingitis) u obstructivas (hidrosalpinx).
Curiosamente, en algunos casos, la presión del contraste durante la HSG puede lograr la apertura de las trompas, permitiendo el embarazo natural posteriormente.
Otras Pruebas de Fertilidad Complementarias
En ocasiones, se requieren estudios más exhaustivos para determinar o confirmar la causa de la infertilidad femenina.
Histeroscopia (HSC)
La histeroscopia es una prueba endoscópica que permite la visualización directa del interior del útero. Se utiliza para diagnosticar anomalías uterinas como pólipos, miomas o lesiones endometriales que no son claramente visibles mediante ecografía o HSG.
Esta exploración se puede realizar en la consulta ginecológica e implica la introducción de un histeroscopio (un tubo con cámara) a través de la vagina y el cuello del útero para examinar la cavidad uterina. Permite también visualizar los orificios de entrada a las trompas de Falopio, aunque el histeroscopio no puede acceder a ellas debido a su diámetro reducido.
Biopsia Endometrial
Mediante la biopsia endometrial, se extrae una muestra de tejido del revestimiento interno del útero (endometrio) para su análisis microscópico. Esto permite detectar posibles anomalías celulares.
El procedimiento consiste en la inserción de un pequeño tubo a través del cérvix hasta el útero para aspirar una pequeña cantidad de endometrio. Puede realizarse con o sin anestesia local en la consulta del ginecólogo.
El tejido obtenido también puede utilizarse para realizar pruebas complementarias como el Test ERA (evaluación de la receptividad endometrial) o los Tests EMMA y ALICE (evaluación del microbioma uterino). Estas pruebas son útiles en casos de fallos de implantación, al proporcionar una evaluación más completa del endometrio, el sitio de implantación embrionaria.
Preguntas Frecuentes sobre Fertilidad Femenina
¿Cuáles son las pruebas de fertilidad femenina más importantes?
Las pruebas clave para el estudio de la fertilidad en la mujer incluyen análisis de sangre hormonales (FSH, LH, estradiol, AMH, TSH, prolactina, progesterona), la histerosalpingografía para evaluar la permeabilidad tubárica y la ecografía con recuento de folículos antrales (RFA). Adicionalmente, el estudio del cariotipo, la histeroscopia o la biopsia endometrial pueden ser solicitados por el especialista.
¿Cómo saber si soy fértil o infértil?
Para conocer el estado de tu fertilidad, es recomendable realizar un estudio de fertilidad completo. Este incluye ecografía transvaginal, citología, recuento de folículos antrales, analítica hormonal completa, histerosalpingografía e incluso un cariotipo. Un especialista podrá interpretar los resultados y ofrecer un diagnóstico preciso.
¿El hombre también debe realizarse pruebas de fertilidad?
Sí, es fundamental que el hombre también se someta a pruebas de fertilidad. La infertilidad puede tener origen masculino, femenino o mixto. El estudio conjunto de la pareja es esencial para identificar la causa y guiar el tratamiento adecuado. La prueba básica masculina es el seminograma, y según sus hallazgos, se pueden solicitar estudios más profundos del factor masculino.
¿Dónde se realizan las pruebas de fertilidad?
Las pruebas de fertilidad se pueden realizar en clínicas de fertilidad o centros de reproducción asistida, donde suelen llevarse a cabo la mayoría de los estudios. Si el estudio es solicitado por un ginecólogo particular, puede ser necesario acudir a centros de análisis clínicos para la analítica hormonal y el cariotipo, y a centros de diagnóstico por imagen para la histerosalpingografía. La ecografía y la citología pueden realizarse en la consulta ginecológica.
¿Existen pruebas caseras para valorar la fertilidad femenina?
Las pruebas que determinan la fertilidad femenina son específicas y deben ser indicadas y realizadas por un especialista. Las pruebas caseras, como los test de ovulación, pueden ofrecer información orientativa, pero no sustituyen a un estudio médico completo.
¿Cuánto cuesta un estudio de fertilidad para la mujer?
El costo de un estudio de fertilidad femenino básico puede variar entre 150€ y 400€, dependiendo del centro y las pruebas incluidas. Pruebas específicas como la histerosalpingografía pueden costar entre 100€ y 150€, mientras que la ecografía transvaginal, citología y revisión ginecológica suelen rondar los 50€-150€. El análisis hormonal tiene un precio aproximado de 100€-150€.
Consideraciones sobre Radiación en Mujeres en Edad Fértil
Las dosis de radiación utilizadas en radiología diagnóstica, como los rayos X y la tomografía computarizada (TC), son generalmente bajas y consideradas seguras. Sin embargo, toda exposición a radiación ionizante conlleva un riesgo potencial, por lo que se minimiza la exposición.
La dosis absorbida se mide en gray (Gy) o miligray (mGy). La dosis equivalente ajusta la dosis absorbida por un factor de ponderación de la radiación (en sieverts, Sv, o milisieverts, mSv). La dosis efectiva estima las reacciones tisulares, considerando la susceptibilidad del tejido expuesto (en Sv o mSv).
La exposición a la radiación de fondo ambiental (cosmicidad, isótopos naturales) es una fuente adicional. Los vuelos aéreos, por ejemplo, incrementan esta exposición.
Si bien la radiación diagnóstica utiliza dosis bajas, la exposición acumulada de múltiples estudios, especialmente TC, puede ser significativa. Las poblaciones de mayor riesgo incluyen a mujeres embarazadas, niños y adultos jóvenes.
Radiación y Cáncer
El riesgo de cáncer asociado a la radiación diagnóstica se extrapola de estudios con dosis muy altas. La evidencia sugiere que dosis de radiación ionizante por encima de 50-100 mSv (exposición prolongada) o 10-50 mSv (exposición aguda) aumentan el riesgo de ciertos cánceres. Este riesgo es mayor en pacientes jóvenes debido a su mayor esperanza de vida y tasa de crecimiento celular.
El riesgo también depende del tejido irradiado; tejidos como gónadas, médula ósea y sangre son más sensibles a la radiación.
Radiación Durante el Embarazo
Los riesgos de la radiación en el embarazo dependen de la dosis, el tipo de estudio, el área examinada y la edad gestacional. El feto está expuesto a menos radiación que la madre, y la exposición es insignificante en radiografías de cabeza, columna cervical, miembros, mamas (con protección uterina).
El período de mayor riesgo para lesiones por radiación fetal es entre la quinta y décima semana de gestación, coincidiendo con la formación de órganos. La exposición temprana puede causar defectos congénitos o aborto espontáneo. Después de la décima semana, el riesgo disminuye.
Se recomienda que los estudios de diagnóstico por imagen que utilizan radiación ionizante, especialmente la TC, se realicen solo cuando sean claramente necesarios, considerando alternativas cuando sea posible. Antes de realizar estudios en mujeres en edad fértil, se debe considerar la posibilidad de embarazo.
El uso de blindaje pélvico ya no se recomienda sistemáticamente en pacientes embarazadas, ya que la evidencia actual sugiere que puede aumentar la dispersión interna de la radiación. Los avances tecnológicos han reducido significativamente la exposición del paciente.
Endometriosis y Fertilidad
La endometriosis es una afección común en mujeres en edad reproductiva que puede causar dolor pélvico e infertilidad. Un diagnóstico y evaluación precisos de su extensión son cruciales, especialmente antes de un tratamiento quirúrgico.
La resonancia magnética (RM), con una técnica de exploración e interpretación cuidadosas, ofrece un diagnóstico y estadificación más precisos que la ecografía, particularmente en la endometriosis pélvica profunda. La RM puede identificar implantes en localizaciones de difícil acceso para exploraciones endoscópicas o laparoscópicas.
La endometriosis se define como la presencia de tejido glandular y estromal endometrial fuera de la cavidad uterina. Los focos pueden aparecer hasta en un 10% de las mujeres en edad reproductiva, a menudo de forma asintomática. Es una causa principal de infertilidad y dolor pélvico.
La sintomatología es variable, y el diagnóstico puede retrasarse significativamente. Los quistes endometriósicos ováricos (endometriomas) se diagnostican bien por ecografía, pero la RM ofrece una semiología más específica: quistes con contenido hiperintenso en T1 y oscurecimiento ("shading") en T2.
La endometriosis pélvica profunda, definida como afectación de al menos 5 mm por debajo de la superficie peritoneal, se asocia frecuentemente a dolor pélvico y dificultad reproductiva. Los implantes profundos pueden ser sutiles en RM, predominando el componente fibroso.
La técnica de RM para la evaluación de endometriosis pélvica requiere secuencias potenciadas en T2 y T1, con y sin supresión grasa, para detectar implantes y focos hemorrágicos. La exploración puede realizarse en cualquier día del ciclo menstrual, aunque la fase del ciclo puede ayudar en la interpretación.
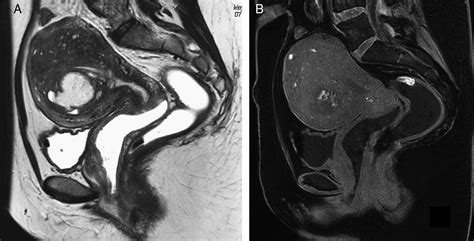
La afectación del útero por endometriosis puede deberse a implantes peritoneales que infiltran el miometrio (adenomiosis). La adenomiosis en RM se manifiesta como un engrosamiento de la zona de unión miometrial, con posibles focos glandulares o hemorrágicos.
La localización más frecuente de la endometriosis es la pelvis, incluyendo el espacio retrouterino, ligamentos uterosacros, cúpula vaginal y tabique rectovaginal. La afectación del recto-sigma requiere especial atención para determinar la profundidad de la infiltración, lo cual es crucial para la planificación quirúrgica.
tags: #estudio #radiologico #mujer #edad #fertil