La baja respuesta a la estimulación ovárica es una preocupación recurrente en tratamientos de fecundación in vitro (FIV), afectando entre el 9% y el 24% de las pacientes. Este porcentaje se incrementa en mujeres mayores de 38 años, principalmente debido al envejecimiento ovárico y la consecuente disminución de la reserva ovárica. Es crucial diferenciar la baja respuesta a los fármacos hormonales de una baja reserva ovárica, ya que son conceptos distintos. Una mujer puede tener una cantidad reducida de óvulos pero responder adecuadamente a la estimulación hormonal.
Baja respuesta a la estimulación ovárica
¿Qué es la Baja Respuesta Ovárica?
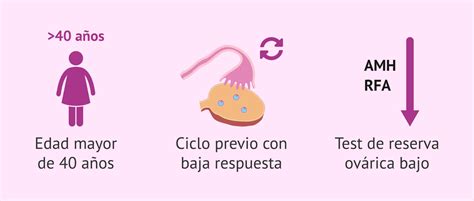
La baja respuesta ovárica se define como la escasa obtención de óvulos maduros tras la estimulación ovárica en un tratamiento de FIV. Aunque no existe un consenso universal entre especialistas para definirla, los Criterios de Bolonia establecen que se considera baja respuesta si se cumplen al menos dos de los siguientes criterios:
- Edad superior a 40 años o algún otro factor de riesgo de baja respuesta.
- Ciclo previo con baja respuesta (3 o menos ovocitos obtenidos tras un protocolo de estimulación ovárica habitual).
- Test de reserva ovárica con resultado disminuido (recuento de folículos antrales (RFA) inferior a 5-7 o hormona antimülleriana (AMH) inferior a 0,5-1,1 ng/ml).
Además, se considera baja respondedora a aquella mujer que, tras someterse a dos ciclos de estimulación ovárica a dosis máximas, obtiene dos respuestas bajas. La posterior Clasificación de POSEIDON mejoró la estratificación de pacientes basándose en la edad (menor o mayor de 35 años) y la reserva ovárica (RFA mayor o menor de 5 y AMH mayor o menor de 1,2 ng/ml).
La prevalencia de la baja respuesta a la estimulación ovárica en tratamientos de fertilidad varía, estimándose entre el 9% y el 24% de las mujeres. Por ello, es fundamental que tanto el tratamiento de fertilidad como la estimulación ovárica sean personalizados desde el inicio.
¿Cómo Predecir una Baja Respuesta Ovárica?
Los casos de baja respuesta se confirman tras la estimulación ovárica. Aunque las causas exactas no se conocen completamente, se han identificado algunos factores que podrían predecir esta condición:
- Edad: Existe una relación inversa entre la edad y la reserva ovárica; a mayor edad, menor número de óvulos y peor respuesta a la estimulación.
- Envejecimiento del ovario.
- Reducción de la masa ovárica: Debido a cirugía, quimioterapia o endometriosis.
- Procesos autoinmunes.
- Alteraciones hormonales.
- Exposición a tóxicos.
- Tabaquismo o alcoholismo.
- Índice de Masa Corporal (IMC) elevado.
- Causas genéticas.
Para más información sobre cómo medir la reserva ovárica, se recomienda consultar el artículo: "Test de reserva ovárica: ¿Cuáles son los valores normales?".
Consecuencias de la Baja Respuesta en un Ciclo de FIV
El objetivo principal de la estimulación ovárica controlada en un tratamiento de FIV es obtener un número suficiente de óvulos para lograr la transferencia de, al menos, un embrión. A diferencia de un ciclo natural, donde se libera un solo óvulo, en la FIV se busca el desarrollo de varios folículos ováricos.
La baja respuesta ovárica tiene consecuencias indeseadas, como la obtención de un bajo número de óvulos para fecundar, lo que disminuye la probabilidad de embarazo y aumenta el riesgo de cancelar la transferencia de embriones. Las mujeres con baja respuesta pueden requerir apoyo emocional continuo debido a la mayor posibilidad de cancelación del ciclo y la necesidad de repetir tratamientos.
Además, puede producirse un empeoramiento de la calidad de los óvulos, especialmente si la causa es la edad, comprometiendo la obtención de blastocistos viables para la transferencia y agravando la situación de estas pacientes.
Soluciones para las Mujeres con Baja Respuesta Ovárica
Actualmente, se están explorando técnicas experimentales como el rejuvenecimiento ovárico. No obstante, existen varias alternativas para las mujeres con baja respuesta ovárica en tratamientos de fertilidad:
Conversión de un Ciclo de FIV en un Ciclo de Inseminación Artificial (IA)
Si se observa el desarrollo de solo 1 o 2 folículos por ecografía, se puede considerar la conversión del ciclo de FIV a un ciclo de inseminación artificial (IA), siempre que se valoren otros factores y no exista un factor masculino severo.
Pretratamiento con Andrógenos
Tras un ciclo de estimulación ovárica con baja respuesta, se puede intentar un pretratamiento con andrógenos (testosterona transdérmica o DHEA) para intentar conseguir un mayor número de folículos en la estimulación, aunque su eficacia no está demostrada en estos casos.
Acumulación de Óvulos con Ciclos de Vitrificación
Para aumentar la probabilidad de obtener embriones de calidad, se realizan varios ciclos de acumulación de óvulos. En cada ciclo, los óvulos obtenidos se vitrifican hasta alcanzar un número óptimo. Posteriormente, se desvitrifican, se unen a los obtenidos en la última punción y se procede a la fecundación mediante ICSI. También es posible realizar una "doble estimulación" en un mismo ciclo para acumular óvulos.
Ovodonación
Cuando varios ciclos de FIV han sido cancelados por baja respuesta ovárica, la ovodonación se presenta como la alternativa con mayor éxito. En este procedimiento, los óvulos donados son fecundados con el esperma de la pareja. Aunque las tasas de éxito son elevadas, implica renunciar a la carga genética de la mujer y supone un coste significativo. Dada la tendencia al retraso de la maternidad, la ovodonación es ampliamente utilizada, especialmente cuando la calidad de los óvulos propios disminuye con la edad.
Preguntas Frecuentes sobre la Baja Respuesta Ovárica
¿Una baja respuesta a la estimulación ovárica es motivo de cancelación de la FIV?
Hasta hace poco, sí. Sin embargo, la capacidad de vitrificar ovocitos permite continuar con la estimulación, realizar la punción folicular, vitrificar los pocos ovocitos obtenidos para un ciclo posterior y acumularlos. Por tanto, la cancelación de un ciclo por baja respuesta ya no es una indicación obligatoria.
¿Qué pasa si no consigo suficientes óvulos para hacer una FIV?
Para una FIV/ICSI, se prefieren alrededor de 10 ovocitos, mientras que para una inseminación artificial se necesitan 1 o 2. Si el ovario no responde adecuadamente y se obtienen menos de 5 ovocitos, se pueden considerar varias estrategias: cancelar el ciclo e intentar un protocolo distinto, vitrificar los ovocitos para acumularlos en varios ciclos, o vitrificar embriones para transferir dos en un nuevo ciclo. La decisión dependerá de la historia de la pareja.
¿Una hormona antimülleriana (AMH) baja es indicativa de baja respuesta?
La AMH informa sobre la cantidad de folículos ováricos disponibles, independientemente del ciclo menstrual y la edad, aunque suele estar relacionada con la edad reproductiva. Una AMH baja indica una disminución en el número de folículos disponibles, lo que generalmente se traduce en una menor respuesta. Sin embargo, es importante considerar también el Recuento de Folículos Antrales (RFA). Cada ciclo menstrual, los ovarios ponen a disposición un número de folículos para su desarrollo, que suele disminuir con la edad. Si bien AMH y RFA suelen estar relacionados, es el RFA el que define realmente la baja respuesta, ya que refleja el número de folículos disponibles en cada ciclo.
¿Cuáles son las posibilidades de embarazo natural con baja respuesta ovárica?
Las posibilidades de embarazo natural en mujeres con baja reserva ovárica son mínimas, aunque no inexistentes. No obstante, la mayoría de estas mujeres logran el embarazo mediante técnicas de reproducción asistida.
¿El Diagnóstico Genético Preimplantacional (DGP) es una solución para la baja respuesta ovárica?
No, el test genético preimplantacional (PGT), anteriormente DGP, no ofrece ventajas para mujeres con baja reserva ovárica. Esta técnica analiza genéticamente los embriones, pero no mejora ni aumenta la cantidad de óvulos disponibles.
¿El Omifin es recomendable para las bajas respondedoras?
Sí. El Omifin (citrato de clomifeno) puede utilizarse como tratamiento adyuvante. Sus ventajas incluyen el crecimiento folicular moderado, la ausencia de bloqueo de la FSH y LH endógenas, el aumento estable y progresivo de los niveles de estradiol, y un menor número de inyecciones. Además, su coste es más económico.
¿El ciclo natural es una buena opción para las bajas respondedoras?
El ciclo natural permite que un folículo ovárico se desarrolle sin medicación hormonal externa, utilizando las propias hormonas de la mujer. Se realiza la punción folicular para recuperar el óvulo. Algunas clínicas prefieren este método para mujeres con baja respuesta, ya que aunque normalmente madura un solo folículo, puede obtenerse un embrión de buena calidad y el endometrio suele prepararse mejor. La principal desventaja es el riesgo elevado de cancelación del ciclo por ovulación espontánea prematura.
¿Es posible quedar embarazada con baja respuesta ovárica?
Sí, es posible lograr un embarazo con baja respuesta ovárica, aunque pueda ser más complicado. Cuando se observa una baja respuesta a la medicación hormonal, existen soluciones como cambiar un ciclo de FIV a una inseminación artificial.
¿Es lo mismo baja reserva que baja respuesta ovárica?
No. La reserva ovárica se refiere a la cantidad de óvulos disponibles en un momento determinado de la vida de una mujer. La baja respuesta ovárica se manifiesta durante un tratamiento de estimulación y se relaciona con la cantidad y calidad de los óvulos que se pueden obtener.
Lecturas Recomendadas
La estimulación ovárica controlada es el paso inicial en los tratamientos de FIV. Para conocer en detalle el proceso, medicamentos y síntomas, se recomienda leer: "Estimulación ovárica: proceso, medicamentos y síntomas".
El caso contrario a la baja respuesta ovárica es el síndrome de hiperestimulación ovárica (SHO). Para más información sobre este síndrome, consulte el artículo: "Síndrome de hiperestimulación ovárica".
Sinusitis y su Relación con la Estimulación Ovárica
Si bien el texto proporcionado se centra en la estimulación ovárica, no aborda directamente la sinusitis. Sin embargo, es importante considerar cómo cualquier condición médica puede afectar un tratamiento de fertilidad. Un resfriado o sinusitis durante la estimulación ovárica, aunque generalmente leve, puede impactar el bienestar general de la paciente. La aparición de fiebre, especialmente en los días previos a la punción ovárica, debe ser comunicada al equipo médico, ya que requiere una valoración clínica para garantizar la seguridad del procedimiento.
La medicación para aliviar los síntomas del resfriado o sinusitis debe ser utilizada con precaución y siempre bajo consulta médica. Algunos antiinflamatorios o antibióticos pueden no ser recomendables o requerir pautas específicas para ser compatibles con los tratamientos de reproducción asistida. La automedicación puede comprometer el desarrollo del ciclo.
En caso de empeoramiento de los síntomas, dificultad respiratoria, fiebre persistente o malestar general significativo, es esencial informar a la clínica. El equipo médico evaluará la situación individualizada y decidirá si es necesario ajustar el tratamiento o posponer alguna fase.
Medidas de autocuidado como una alimentación equilibrada, hidratación adecuada, descanso, evitar ambientes con alta exposición a infecciones y mantener una buena higiene de manos, contribuyen al bienestar general durante el tratamiento.

Síndrome de Hiperestimulación Ovárica (SHO)
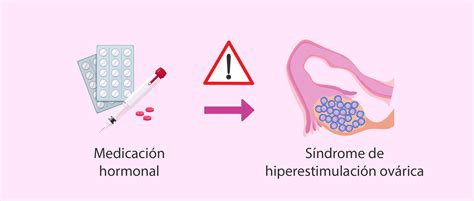
El síndrome de hiperestimulación ovárica (SHO) es una respuesta exagerada al exceso de hormonas, generalmente asociado a medicamentos hormonales inyectables para estimular la formación de óvulos. Puede causar hinchazón y dolor en los ovarios. El SHO puede ocurrir en tratamientos de FIV o inducción de la ovulación con medicamentos inyectables, y menos frecuentemente con medicamentos orales.
Causas del SHO
La introducción de altos niveles de gonadotropina coriónica humana (hCG), hormona producida durante el embarazo, juega un papel importante. Los vasos sanguíneos ováricos reaccionan anormalmente a la hCG, provocando una fuga de líquido que causa hinchazón en los ovarios y, en ocasiones, acumulación de líquido en el abdomen. La hCG puede administrarse como "disparador" para la ovulación. Si se produce un embarazo, el SHO puede empeorar.
Factores de Riesgo del SHO
- Recepción de una inyección de hCG.
- Más de una dosis de hCG después de la ovulación.
- Embarazo durante el ciclo de tratamiento.
- Tratamiento con medicamentos orales (menor riesgo).
- Edad inferior a 35 años.
- Nivel de estrógeno muy alto durante el tratamiento.
- Número inusualmente grande de folículos ováricos.
- Síndrome de ovario poliquístico.
- Bajo peso corporal.
- Quistes ováricos grandes.
Síntomas del SHO
Los síntomas varían de leves a graves:
- Leves: Distensión abdominal, dolor leve en el abdomen, aumento de peso.
- Serios: Aumento rápido de peso (más de 4.5 kg en 3-5 días), dolor intenso o hinchazón abdominal, disminución de la micción, dificultad para respirar, náuseas, vómitos o diarrea.
Prevención y Tratamiento del SHO
Para disminuir el riesgo, se utiliza un plan individualizado de medicamentos para la fertilidad, ajustando dosis, y se pueden administrar medicamentos como aspirina, agonistas de la dopamina o infusiones de calcio. En casos de alto riesgo de SHO, se puede suspender la medicación inyectable y retrasar la inyección de hCG (inhibición de gonadotrofinas) o utilizar agonistas de GnRH como desencadenantes alternativos. Si se está en tratamiento de FIV, se pueden extirpar todos los folículos y congelar los embriones para permitir que los ovarios descansen.
Los casos leves de SHO no suelen requerir tratamiento y pueden desaparecer espontáneamente, a veces asociándose a una mayor posibilidad de embarazo. Medidas como reposo con las piernas elevadas, ingesta de líquidos (1.5-2 litros diarios, preferiblemente con electrolitos), evitar ejercicio intenso y relaciones sexuales, y analgésicos de venta libre pueden aliviar las molestias. En casos graves, puede ser necesaria la hospitalización para administración de líquidos intravenosos, drenaje de líquidos acumulados y monitorización.
Si se desarrolla SHO grave antes de la transferencia de embriones en FIV, la transferencia puede ser cancelada y los embriones congelados. Los síntomas de SHO leve suelen desaparecer con la menstruación, mientras que los casos más severos pueden tardar días o semanas en mejorar. Si hay embarazo, los síntomas pueden empeorar y prolongarse.
Complicaciones graves, aunque infrecuentes, pueden incluir coágulos de sangre, insuficiencia renal, desequilibrio de electrolitos y acumulación grave de líquido. Se debe contactar al médico ante síntomas como menor producción de orina, vértigo, aumento excesivo de peso, náuseas intensas, dolor abdominal severo o dificultad para respirar.
Durante la estimulación ovárica, se realizan exámenes de sangre y ultrasonidos pélvicos frecuentes para monitorear la activación ovárica.
tags: #estimulacion #ovarica #y #sunusitis