Introducción a la Evaluación Neonatal
Tras el parto, se llevan a cabo una serie de pruebas para evaluar el estado de salud y la capacidad de reacción del recién nacido. El Test de Apgar es una de estas pruebas, realizada al primer y quinto minuto después del nacimiento. Su objetivo es determinar qué tan bien toleró el bebé el proceso de nacimiento y cómo evoluciona fuera del útero materno, además de medir su respuesta a la reanimación si es necesaria. En casos poco comunes, el examen se realiza 10 minutos después del nacimiento.
El Test de Apgar, ideado por Virginia Apgar, MD, evalúa cinco factores: frecuencia cardíaca, tono muscular, respuesta a la irritabilidad, color de la piel y esfuerzo respiratorio. Cada factor se puntúa de 0 a 2, sumando un total de 0 a 10. Una puntuación de 7, 8 o 9 se considera normal, indicando que el recién nacido está bien de salud. Una puntuación de 10 es muy inusual, ya que es común que las manos y los pies de los bebés permanezcan azulados hasta que entran en calor. Cualquier puntuación inferior a 7 señala la necesidad de atención médica inmediata.
Es importante destacar que un puntaje bajo en el Test de Apgar no predice problemas de salud graves o crónicos a largo plazo. La prueba fue diseñada para ayudar a los profesionales de la salud a evaluar rápidamente el estado físico de un recién nacido y determinar si requiere cuidados médicos inmediatos. La mayoría de los bebés se adaptan bien al nuevo ambiente extrauterino con el tiempo y los cuidados necesarios.
Otras Herramientas de Evaluación Neonatal
Además del Test de Apgar, existen otras pruebas que proporcionan información valiosa sobre las capacidades de percepción y respuesta del recién nacido. Una de ellas es la Escala de Brazelton, una prueba interactiva que evalúa el desarrollo de conductas y la existencia de reflejos. Esta escala consta de 53 ítems, de los cuales 35 analizan el comportamiento del infante y el resto valora la presencia de determinados reflejos. La Escala de Brazelton es útil para identificar déficits o dificultades en las capacidades de los recién nacidos, ofreciendo un perfil de puntuaciones detallado en diversas áreas de salud.
La Escala de Brazelton incluye la evaluación de reflejos y el estado de salud relacionado con el sistema nervioso autónomo. También evalúa el buen estado de los reflejos y la capacidad de movimiento, incluyendo el tono muscular. Otros módulos se centran en la habituación a la estimulación, la organización para activarse y responder, la capacidad de gestión y reacción a la estimulación, y la observación de ítems específicos cuando el menor está en estado de tranquilidad y vigilia. La escala fue creada fundamentalmente para el ámbito clínico, sirviendo como instrumento para detectar posibles anomalías en el desarrollo de los recién nacidos que podrían derivarse de alteraciones durante el desarrollo fetal.
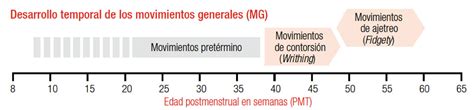
La Importancia de la Observación de Movimientos Generales (MGs)
El poder predictivo de la observación de los Movimientos Generales (MGs) en relación con el pronóstico neurológico es muy alto, superando al del examen neurológico tradicional, especialmente en niños pretérmino. Debido a su carácter no invasivo, este método puede aplicarse incluso en neonatos dentro de la incubadora. La observación de los MGs es una técnica económica, rápida y fácil de realizar.
Los MGs alterados se relacionan de forma específica, aunque no exclusivamente, con patología cerebral. La calidad de los MGs no es estática; puede variar transitoriamente por enfermedad y las alteraciones pueden desaparecer o acentuarse con el tiempo. Estudios relevantes han seguido a niños desde el nacimiento hasta los dos años de edad, observando patrones de movimiento y su correlación con el desarrollo neurológico posterior.
En un estudio que siguió a 130 niños, se observó que un patrón anormal cramped-synchronized (CS) persistente durante varias semanas se asociaba con el desarrollo posterior de parálisis cerebral (PC) espástica. Por otro lado, el patrón caótico es infrecuente y normalmente evoluciona a un patrón CS en las semanas siguientes. Sin embargo, en prematuros con menor riesgo, el riesgo de desarrollar PC en aquellos con MGs anormales en la etapa fidgety es menor. Aquellos que no desarrollan PC pueden presentar otros problemas como disfunción neurológica mínima, TDAH o dificultades cognitivas.
Los movimientos mínimamente alterados (mildly abnormal fidgety) en la etapa fidgety se relacionan con disfunción neurológica mínima, especialmente problemas de coordinación y manipulación fina, TDAH y comportamiento agresivo. No obstante, la capacidad de predecir estos problemas menores es modesta debido a la presencia de numerosos falsos positivos, lo que resulta en una especificidad moderada.
Validación de la Técnica de Evaluación de MGs
Al evaluar la validez de la técnica de observación de MGs, es crucial considerar la sensibilidad y la especificidad.
- Sensibilidad: Se refiere al porcentaje de casos correctamente identificados como neonatos de alto riesgo para desarrollar discapacidad motora futura. La sensibilidad global de los distintos estudios es del 94%, con un 6% de falsos negativos. Un estudio con baja sensibilidad (60%) se diferencia por evaluar al año de vida y considerar como enfermedad la discapacidad objetivada en el examen neurológico.
- Especificidad: Se define como el porcentaje de casos correctamente identificados como sanos. La especificidad en la fase pretérmino y el período writhing es baja (46-93%), ya que un porcentaje de neonatos con MGs anormales en esta etapa temprana evolucionan a un patrón normal antes o durante la etapa fidgety. La especificidad aumenta con la edad, alcanzando el 82-100% al tercer mes, momento en el cual los movimientos fidgety normales predicen un desarrollo neurológico normal.
En un estudio de 130 casos, el 96% de aquellos con movimientos fidgety normales tuvieron un desarrollo neurológico normal, mientras que el 95% de aquellos con movimientos fidgety anormales o ausentes presentaron un desarrollo patológico (92% parálisis cerebral y 13% retraso en el desarrollo y signos neurológicos menores).
La presencia de movimientos cramped-synchronized (CS) que persisten en el tiempo es un predictor de parálisis cerebral futura. En el estudio de 130 niños, todos los casos con CS en exámenes sucesivos desarrollaron PC espástica grave. Otro estudio en 84 pretérminos con lesión cerebral también señaló la correlación entre CS y desarrollo motor patológico. De forma excepcional, la presencia repetida de movimientos con pobre repertorio también puede llevar a PC.
En dicho estudio de Prechtl, solo 3 de los 70 niños con movimientos fidgety normales tuvieron problemas cognitivos o motores futuros, y el 96% fueron normales a los 2 años. Por otro lado, 44 de los 130 que nunca mostraron MGs fidgety desarrollaron PC espástica grave. La presencia mantenida de cramped-synchronized y la ausencia de fidgety son marcadores muy predictivos de parálisis cerebral en etapas muy precoces. La presencia transitoria de cramped-synchronized exige esperar al período fidgety, ya que si estos aparecen, la evolución motora será probablemente normal.
Exploración Física del Recién Nacido en Atención Primaria
La primera visita en Atención Primaria (AP) es fundamental, y el pediatra juega un rol esencial en la promoción de la salud del niño. La exploración física debe realizarse en un ambiente tranquilo, en presencia de los padres, permitiéndoles hacer preguntas y resolver dudas.
Parámetros Antropométricos
- Peso: Se considera adecuado entre 2.500 y 4.000 g para recién nacidos a término. El bajo peso se define por debajo de 2 desviaciones estándar (DS) para la edad gestacional (EG). El peso varía según sexo, constitución familiar, factores tóxicos y enfermedades maternas.
- Longitud: Un RN sano a término mide, en promedio, 50 cm. La talla baja se considera cuando es <2 DS para la EG.
- Perímetro craneal: Medido con cinta métrica inextensible, el promedio es de +/- 35 cm. Su disminución puede orientar a prematuridad, microcefalia o alteraciones en el cierre de suturas.
Examen Físico General
La actitud del recién nacido a término ideal es de confort, con flexión de extremidades y cierto grado de hipertonía fisiológica de la musculatura flexora. En prematuros, se observa mayor grado de extensión e hipotonía.
Piel y Anexos
Las lesiones cutáneas son frecuentes pero raramente patológicas y suelen ser transitorias. La descamación fisiológica, el acné neonatal y el millium facial son motivos de consulta benignos. El eritema tóxico neonatal y la melanosis pustulosa son exantemas vesiculosos que resuelven en las primeras semanas. Las lesiones que alteran la coloración incluyen la melanocitosis dérmica (placas gris pizarra) y los nevos simples o manchas salmón (frente, párpados, nuca), que desaparecen en los primeros dos años.
Cabeza y Cuello
- Cráneo: Se inspecciona la forma, simetría y posible moldeamiento. Se palpan las líneas de sutura y las fontanelas (anterior: romboidea, 0,6-3,6 cm, pulsátil).
- Cuero cabelludo: Se revisa en busca de heridas, cortes o equimosis, y se evalúa el crecimiento del pelo.
- Orejas: Se valora forma, tamaño y posición de implantación.
- Nariz: Puede aparecer deformada por la posición intrauterina.
- Boca: Se revisa la simetría de labios y movimientos. Se inspecciona el interior en busca de fisuras palatinas, anomalías de la úvula o mucoceles sublinguales. Pueden encontrarse perlas de Epstein o dientes congénitos.
- Mamas: Se valora tamaño, signos de infección y pezones supernumerarios. Es común la intumescencia mamaria y, a veces, secreción (galactorrea del RN).
Tórax y Abdomen
- Aparato circulatorio: El RN debe ser sonrosado; las mucosas son el mejor indicador de cianosis en individuos racializados. La coloración rojiza intensa (plétora) o palidez obligan a descartar alteraciones hematológicas.
- Corazón: Se observa el precordio, la calidad de los ruidos, la presencia de arritmias y la frecuencia cardíaca (120-160 lpm). Los soplos deben ser reevaluados, y ante persistencia o soplos diastólicos, se remite a Cardiología Infantil.
- Pulmón: La frecuencia respiratoria oscila entre 40 y 60 rpm, pudiendo ser irregular con pausas breves.
- Abdomen: Se descartan hernias u otras protrusiones. El hígado se localiza hasta 2 cm por debajo del reborde costal.
- Cordón umbilical: Debe estar limpio, seco y sin signos de infección. Si ya ha caído, pueden observarse restos o un pequeño granuloma.
Extremidades y Columna Vertebral
Se inspeccionan buscando malformaciones o deformidades. Algunas, como el metatarso aducto, son transitorias. Otras, como el pie equinovaro, precisan valoración ortopédica. Se revisan todas las articulaciones, prestando especial atención a la cadera para descartar displasia.
Genitales
- Femeninos: Edema de labios mayores, flujo blanquecino y seudomenstruación son efectos de hormonas maternas.
- Masculinos: El pene debe medir al menos 2,5 cm. La fimosis fisiológica es la norma. Se inspecciona la uretra y se descarta criptorquidia testicular.
Se comprueba la alineación e integridad de la columna vertebral, descartando escoliosis o espina bífida. Se examina el área lumbosacra en busca de tumoraciones o estigmas sugestivos de disrafismo espinal oculto.

Recomendaciones sobre Lactancia Materna y Cuidados Generales
La lactancia materna (LM) es fundamental. Se recomienda que sea a demanda, enseñando a los padres a reconocer las señales de hambre antes del llanto. Se debe permitir al RN mamar el tiempo que desee de cada pecho para asegurar un vaciamiento adecuado y la ingesta de leche final, más grasa. Es importante observar una toma para valorar postura, agarre y transferencia eficaz de leche, previniendo problemas como dolor o grietas.
El peso no es el único signo de una LM bien establecida; también se valora el estado general, el número de micciones/deposiciones y los cambios en la mama. Un RN sano alimentado a demanda no necesita otros líquidos hasta la introducción de alimentación complementaria. La mayoría de las dificultades en la LM se resuelven corrigiendo postura y agarre. En caso de suplementación, se prefiere leche materna extraída o de donante antes que fórmulas adaptadas. El uso de suero glucosado no es adecuado.
Para la conservación de la leche materna extraída, se debe mantener una cadena de frío adecuada (3-4 horas a temperatura ambiente, 3 días en refrigerador, 6 meses en congelador). El volumen de suplemento debe ser la menor cantidad posible, administrado idealmente después de la toma al pecho.
Medidas de Seguridad y Prevención
- Sueño seguro: La postura ideal es en decúbito supino hasta el año de edad o hasta que puedan voltearse. No se recomiendan el decúbito prono ni lateral.
- Ambiente de sueño: Evitar arropamiento excesivo. Compartir habitación, pero no cama. La cuna debe estar en la habitación de los padres.
- Tabaquismo: Desaconsejar el tabaquismo de los padres, especialmente de la madre, durante la gestación y después del nacimiento.
- Chupete: Ofrecer el chupete durante el sueño, idealmente durante el primer año de vida.
Higiene del RN
No hay consenso sobre la frecuencia de los baños; si es un momento agradable, puede recomendarse diariamente. La temperatura del agua debe ser de 36-38ºC, usando jabones suaves con pH <7. El cuidado del cordón umbilical implica mantenerlo limpio y seco, sin cubrir la zona con el pañal. La limpieza se realiza con agua y jabón; en países con buenas condiciones higiénicas, no es necesario alcohol u otras soluciones antisépticas.
Para evitar la dermatitis del pañal, se recomiendan cambios frecuentes, limpieza con agua y esponja, y ventilación. En caso de dermatitis, aplicar pomadas con óxido de zinc. Las uñas pueden cortarse cuando se distinga claramente el límite uña-dedo.
Piel y Protección Solar
La piel del RN es vulnerable a la radiación ultravioleta. Se debe evitar la exposición solar directa, sin que esto implique una disminución del tiempo al aire libre. No se recomienda la aplicación de fotoprotectores en menores de seis meses. Se debe iniciar la suplementación con vitamina D en los primeros días de vida y mantenerla durante los primeros 12 meses, incluso en lactantes con lactancia mixta, a menos que consuman más de 1 litro de fórmula enriquecida al día.
Seguridad en el Automóvil
El niño debe viajar en su correspondiente Sistema de Seguridad Infantil (SRI) homologado desde el primer viaje, nunca en brazos. Se recomienda el uso de SRI que cumplan la normativa i-Size. Los SRI del Grupo 0 y 0+ deben colocarse en sentido contrario a la marcha para proteger la región cervical, preferiblemente en la parte trasera del vehículo.
Calentamiento de Biberones
La técnica ideal para calentar el biberón es "al baño María". Si se usa microondas, se debe tener especial cuidado con los calentamientos irregulares para evitar quemaduras.
¡Técnicas de agarre correcto para una lactancia exitosa!
El Test de Apgar: Detalle de la Evaluación
El puntaje de Apgar es un examen rápido realizado al primer y quinto minuto después del nacimiento. Evalúa la tolerancia del bebé al parto y su adaptación al exterior, así como su respuesta a la reanimación.
Factores Evaluados en el Test de Apgar
- Esfuerzo Respiratorio: 0 puntos si no respira; 1 punto si las respiraciones son lentas o irregulares; 2 puntos si llora bien.
- Frecuencia Cardíaca: 0 puntos si no hay latidos; 1 punto si la frecuencia es menor de 100 latidos por minuto; 2 puntos si es superior a 100 latidos por minuto.
- Tono Muscular: 0 puntos si los músculos están flojos; 1 punto si hay algo de tono muscular; 2 puntos si hay movimiento activo.
- Reflejo de Irritabilidad (Respuesta a gesticulaciones): 0 puntos si no hay reacción; 1 punto si hay gesticulaciones o muecas; 2 puntos si hay gesticulaciones y tos, estornudo o llanto vigoroso.
- Color de la Piel: 0 puntos si el color es azul pálido; 1 punto si el cuerpo es rosado y las extremidades azules; 2 puntos si todo el cuerpo es rosado.
Un puntaje de 7 o superior en la Prueba de Apgar indica un buen estado de salud. Una puntuación inferior no significa que el bebé esté enfermo, sino que necesita atención médica inmediata. La mayoría de los bebés con puntuaciones bajas en la primera evaluación mejoran significativamente para los 5 minutos. Los puntajes Apgar usualmente no se toman después de los 5 minutos.
Un puntaje bajo puede ser causado por un parto difícil, cesárea, líquido en la vía respiratoria o necesidad de reanimación. En muchos casos, el puntaje Apgar es como mínimo 9/10 si el bebé está llorando al primer minuto de vida, ya que es improbable que tenga menos de 100 latidos por minuto, respire mal o no responda a estímulos.
El Test de Apgar se realiza idealmente con el recién nacido en contacto piel con piel sobre el abdomen de su madre, a menos que necesite medidas de reanimación. A pesar del tiempo transcurrido desde su implantación en 1953, sigue siendo una herramienta vigente y de gran utilidad clínica para evaluar la adaptación del recién nacido a la vida extrauterina.