El electrocardiograma (ECG) es una herramienta diagnóstica fundamental, fácil y económica, que aporta información valiosa, especialmente en el diagnóstico de arritmias. Aunque los principios de la electrofisiología cardíaca son universales, en la edad pediátrica existen particularidades anatómicas y fisiológicas dependientes de la edad que generan cambios específicos en el trazado electrocardiográfico. Estos cambios, si no se conocen, podrían ser erróneamente interpretados como patológicos.
Este artículo tiene como objetivo revisar de forma sistemática los aspectos más relevantes del ECG pediátrico, proponer un esquema de lectura y repasar los trazados electrocardiográficos más frecuentemente encontrados en la práctica clínica infantil.
Introducción al ECG en Pediatría
En pediatría, el ECG está indicado en diversas situaciones clínicas. Si bien es una herramienta primordial para pediatras y cardiólogos pediátricos, su uso no se limita a estas especialidades. En muchas ocasiones, el médico de familia es el primer contacto con lactantes, niños o adolescentes que presentan síntomas sugestivos de cardiopatía. La solicitud y evaluación inicial del ECG recae sobre ellos en casos de síncope, lipotimia, dolor torácico, palpitaciones, cianosis, historia familiar de muerte súbita, o incluso como parte de un examen de rutina. Un ECG puede ayudar a descartar cardiopatías con alteraciones electrocardiográficas específicas, como el síndrome de QT largo, o inespecíficas, como signos de hipertrofia ventricular o alteraciones del eje eléctrico, que en niños pueden ser indicativas de malformaciones congénitas asociadas.
Bases Electrofisiológicas del Electrocardiograma
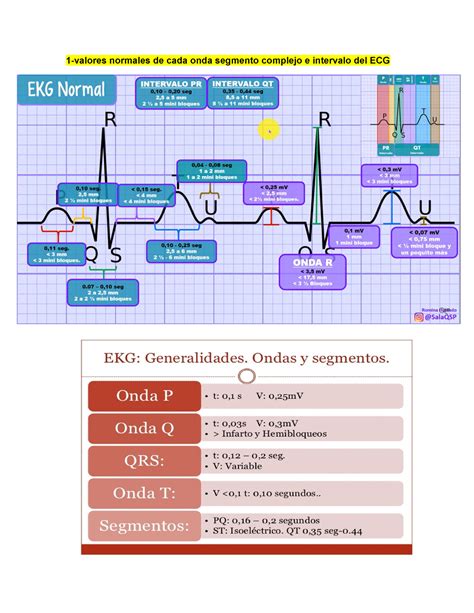
El ECG registra la actividad eléctrica del corazón. Un ciclo cardíaco se representa por una secuencia de ondas: la onda P, el complejo QRS y la onda T, además del segmento ST y los intervalos PR y QT. En el ritmo sinusal, el impulso se origina en el nodo sinusal, despolariza las aurículas (onda P), llega al nodo auriculoventricular (AV) (intervalo PR), viaja por el haz de His y sus ramas hasta las fibras de Purkinje, despolarizando los ventrículos (complejo QRS), y finalmente se repolarizan los ventrículos (onda T).
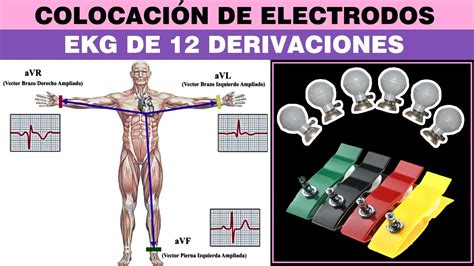
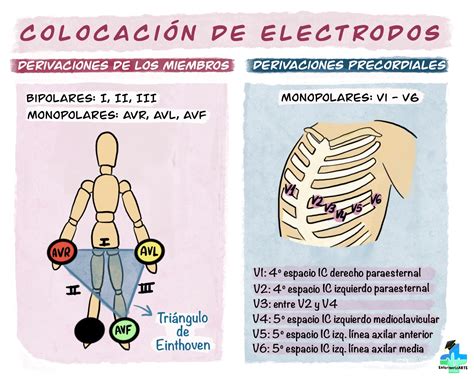
El trazado electrocardiográfico se obtiene a través de 12 derivaciones: 6 en el plano frontal (DI, DII, DIII, aVR, aVL, aVF) y 6 en el plano horizontal (derivaciones precordiales V1 a V6).
Técnica de Electrocardiografía en Niños
La realización de un ECG en niños puede ser un desafío debido a la necesidad de inmovilidad, tarea que padres y cuidadores pueden facilitar mediante estrategias de distracción. En algunos casos, puede ser necesaria la sedación, como con hidrato de cloral. La colocación de los 10 electrodos es similar a la del adulto, aunque los de las extremidades pueden ubicarse en posiciones más proximales para minimizar artefactos de movimiento.
En la edad pediátrica, además de las 12 derivaciones estándar, se pueden utilizar las derivaciones adicionales V3R y V4R, especialmente en recién nacidos y lactantes, para una mejor evaluación del corazón derecho. La técnica de registro es comparable a la del adulto, utilizando papel milimétrico a 25 mm/seg y una amplitud de 10 mm/mV. Es importante destacar que la lectura automática de los electrocardiógrafos no está adaptada a la edad pediátrica, por lo que la interpretación debe ser manual.
Especificidades Electrocardiográficas en la Edad Pediátrica
El ECG normal en niños varía significativamente desde el nacimiento hasta la adolescencia, reflejando las modificaciones anatómicas y fisiológicas del corazón infantil. Hallazgos que serían anómalos en adultos pueden ser normales en niños.
Adaptaciones Cardiovasculares Postnatales
En el ambiente intrauterino, la alta resistencia vascular pulmonar genera una sobrecarga del ventrículo derecho. Tras el nacimiento, con el inicio de la respiración espontánea y la ligadura del cordón umbilical, se producen adaptaciones circulatorias cruciales: el cierre del foramen oval, el ductus venoso y el conducto arterial. Esto conlleva una disminución de la resistencia vascular pulmonar y un aumento de la resistencia vascular sistémica, promoviendo un crecimiento gradual de las cavidades izquierdas. Se estima que al primer mes de vida, la masa de ambos ventrículos es similar, y a los 6 meses, la relación de tamaño entre el corazón izquierdo y derecho es comparable a la del adulto.
Maduración Vagal y Crecimiento Cardíaco
Paralelamente, se produce la maduración de la inervación vagal del nodo sinusal y un crecimiento cardíaco homogéneo y síncrono con el desarrollo general del niño. Desde el punto de vista electrofisiológico, esto se traduce en una disminución de la frecuencia cardíaca y un aumento de los intervalos de conducción en el ECG.
Cambios del ECG Relacionados con la Edad
Los cambios electrofisiológicos más significativos con la edad incluyen:
- Disminución de la frecuencia cardíaca: de 90-160 lpm en el recién nacido a 60-100 lpm en el adolescente.
- Cambio del eje del QRS: de derecha y anterior en el recién nacido (70-180°) a izquierda y posterior en el adolescente (5-110°).
- Amplitud de las ondas R y S: la onda R disminuye en precordiales derechas y aumenta en las izquierdas, mientras que la onda S aumenta en precordiales derechas y disminuye en las izquierdas.
- Alargamiento del intervalo PR: de 80-150 ms en el recién nacido a 100-200 ms en el adolescente.
- Alargamiento de la duración del QRS: de 40-70 ms en el recién nacido a 60-90 ms en el adolescente.
- Polaridad de la onda T en V1: positiva en la primera semana, negativa hasta la adolescencia, y luego positiva como en el adulto.
- Ondas Q profundas: pueden observarse en derivaciones izquierdas hasta los 3-5 años de edad.
Por ello, es fundamental recurrir a tablas de valores de referencia del ECG adaptadas a la edad del paciente.
Interpretación del Electrocardiograma Pediátrico
Una interpretación correcta del ECG requiere un enfoque sistemático. A continuación, se presenta una secuencia de lectura recomendada:

La lectura sistemática permite diagnosticar diversas alteraciones electrocardiográficas, siendo crucial distinguir entre hallazgos normales para la edad y aquellos que son patológicos.
Trazados No Patológicos Frecuentes
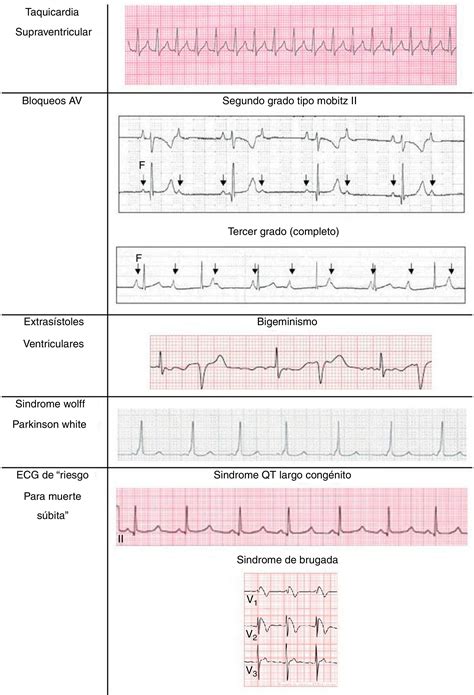
- Arritmia sinusal respiratoria: La arritmia más común en pediatría, caracterizada por cambios en la frecuencia cardíaca con la respiración, manteniendo la relación P-QRS normal.
- Marcapasos auricular migratorio: Alternancia del marcapasos sinusal con focos ectópicos auriculares, manifestándose como ondas P variables en morfología y eje, con intervalo PR variable.
- Extrasístoles supraventriculares: Contracción prematura originada en aurículas o nodo AV, con complejo QRS normal y pausa compensadora incompleta. Se debe diferenciar de las extrasístoles ventriculares.
- Bloqueo AV de primer grado y de segundo grado tipo Mobitz I: El primer grado se caracteriza por un intervalo PR constantemente prolongado. El Mobitz I presenta un alargamiento progresivo del PR hasta la ausencia de conducción de un impulso auricular.
- Síndrome de repolarización precoz: Variante normal en adolescentes sanos, con elevación del segmento ST (menor a 4 mm) y ondas T altas, típicamente en derivaciones precordiales izquierdas e inferiores. Puede confundirse con pericarditis aguda, pero la clínica es distintiva.
Trazados Patológicos Frecuentes
- Taquicardia supraventricular: Arritmia sintomática más frecuente en niños, con taquicardia regular de QRS estrecho. Las ondas P pueden tener diversas morfologías. El tratamiento inicial incluye maniobras vagales y, si fallan, adenosina intravenosa.
- Bloqueo AV de segundo grado tipo Mobitz II y bloqueo AV de tercer grado: El Mobitz II es más grave, con ciclos PR normales intercalados con ausencias de conducción. El bloqueo de tercer grado (completo) presenta disociación completa entre ondas P y complejos QRS.
- Extrasístoles ventriculares: Complejos QRS prematuros, anchos, no precedidos por onda P, con pausa compensadora completa y onda T invertida. Las extrasístoles aisladas suelen ser benignas, pero pueden indicar cardiopatía subyacente si son frecuentes, multifocales, aumentan con el ejercicio o hay antecedentes familiares de síncope o muerte súbita.
- Síndrome de Wolff-Parkinson-White: Se caracteriza por un PR corto, onda delta (inflexión inicial del QRS) y QRS alargado. Aunque muchos niños son asintomáticos, el seguimiento es crucial por el riesgo de arritmias como la taquicardia supraventricular.
- ECG de "riesgo de muerte súbita": En niños con historia familiar de síncope o muerte súbita, el ECG puede ser clave para identificar enfermedades potencialmente mortales asociadas a arritmias ventriculares.
Consideraciones sobre Desfibriladores y Electrodos Pediátricos
Una parada cardiorrespiratoria puede ocurrir a cualquier edad, y el éxito de la desfibrilación depende en gran medida del tipo de parches o electrodos utilizados. Estos parches contienen un gel conductor que facilita la adhesión a la piel y la conducción eléctrica. Los electrodos pediátricos están diseñados específicamente para el tamaño corporal, masa muscular y tolerancia eléctrica de los niños, siendo distintos a los de los adultos.
Colocación de Electrodos en Niños
La posición de los electrodos pediátricos puede variar respecto a la de los adultos. Es fundamental que no se toquen entre sí y que exista una separación adecuada para evitar arcos eléctricos. En niños menores de 8 años o con peso inferior a 25 kg, se recomienda la colocación antero-posterior (un electrodo en el centro del pecho y otro en la espalda, entre los omóplatos), aunque la posición antero-lateral también es viable si se evita el contacto entre las almohadillas.
En lactantes menores de 1 año, se recomienda el uso de electrodos pediátricos solo si el Desfibrilador Externo Automático (DEA) permite disminuir la energía mediante un modo pediátrico. La energía de la descarga debe ser adecuada a la edad y peso del niño, ya que una descarga de adulto puede ser excesiva.
Modo Pediátrico y Compatibilidad de Electrodos
Algunos DEA disponen de un modo pediátrico que ajusta la energía de la descarga o permite el uso de electrodos pediátricos. Es crucial verificar las funciones del DEA y, si no cuenta con modo pediátrico, adquirir un juego de electrodos pediátricos para niños entre 1 y 8 años o con peso inferior a 25 kg. Los electrodos para adultos se utilizan en personas mayores de 8 años o con peso superior a 25 kg. Es importante asegurar la compatibilidad de los electrodos con la marca y modelo del DEA.
El estado de los parches es tan importante como el propio desfibrilador. Deben ser reemplazados periódicamente, ya que pierden calidad adhesiva y de conducción. En bebés prematuros, se requiere especial precaución al retirar los parches para evitar lesiones dérmicas, alternando su posición diariamente e hidratando la piel.
Primeros auxilios : Cómo utilizar un desfibrilador | Primeros auxilios
La desfibrilación requiere que la electricidad fluya de un electrodo a otro a través del corazón. Una colocación incorrecta o una adherencia deficiente pueden resultar en una desfibrilación ineficaz. Un tórax con mucho vello puede aumentar la impedancia transtorácica; en estos casos, un rasurado rápido es necesario, pero sin demorar la desfibrilación. Los parches farmacológicos transdérmicos deben ser retirados y la zona limpiada antes de aplicar los electrodos del DEA.
La correcta colocación de los parches, el uso de electrodos adecuados para la edad y el mantenimiento regular del desfibrilador son esenciales para garantizar su eficacia en situaciones de emergencia cardíaca en pacientes pediátricos.
tags: #electrodos #colocacions #pediatrico #por #que