El nacimiento representa un cambio ambiental obligatorio y fundamental para el recién nacido. Durante este proceso, el neonato experimenta una serie compleja de cambios biológicos, fisiológicos y metabólicos esenciales para su supervivencia en el ambiente extrauterino. Esta transición es un momento de alta vulnerabilidad, por lo que comprender sus etapas y adaptaciones es crucial para proporcionar los cuidados óptimos.
La Transición del Recién Nacido a la Vida Extrauterina
La transición neonatal es una secuencia de eventos que suceden en el recién nacido mientras se recupera del estrés del parto y se adapta a la vida fuera del útero. Estos cambios son el resultado de descargas simpáticas que se manifiestan en la frecuencia cardíaca, el color de la piel, la respiración, la actividad motora, la función gastrointestinal y la temperatura corporal. El conocimiento de los cambios normales que ocurren durante este periodo permite reconocer tempranamente al recién nacido que no está realizando una adaptación extrauterina adecuada.
Contexto Pre-natal: Características Cardiopulmonares del Feto
Antes del nacimiento, los sistemas respiratorio y circulatorio fetal operan de manera muy diferente a la postnatal.
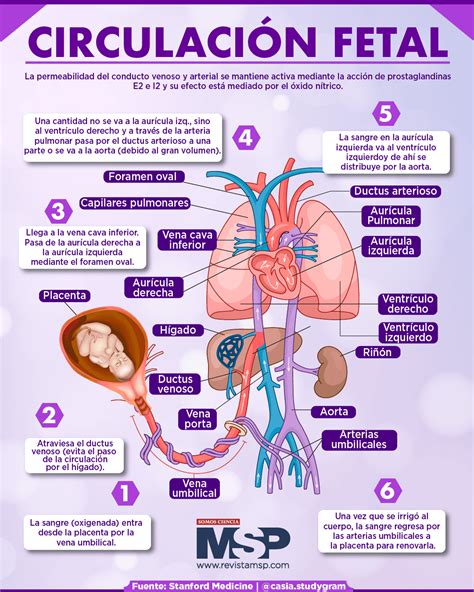
Circulación Placentaria-Fetal
- La placenta es el órgano clave para la oxigenación de la sangre y la eliminación de productos de desecho del metabolismo fetal. Posee una elevada tasa de metabolismo, utilizando aproximadamente un tercio del oxígeno y la glucosa suministrada por la circulación materna, y actúa como un circuito de baja resistencia, recibiendo cerca del 50% del gasto cardíaco fetal.
- El shunt fetal y el flujo sanguíneo se caracterizan por la presencia de vías que desvían la sangre:
- La vena umbilical lleva sangre oxigenada de la placenta al feto (PaO2 = 35 mmHg).
- El ductus venoso permite que la mitad de la sangre de la vena umbilical evite el hígado y pase directamente a la vena cava inferior.
- La sangre de la vena cava inferior (PaO2 = 25-28 mmHg) atraviesa gradualmente de la aurícula derecha a la aurícula izquierda a través del foramen oval.
- La aurícula izquierda recibe esta sangre, que se mezcla con una pequeña cantidad que regresa de los pulmones.
- La sangre del ventrículo izquierdo (PaO2 = 25-28 mmHg) es bombeada hacia la aorta, irrigando el cerebro y la parte superior del arco aórtico.
- La vena cava superior retorna sangre desoxigenada del cerebro y extremidades superiores a la aurícula derecha.
- El ventrículo derecho es el dominante, bombeando cerca de dos tercios del gasto cardíaco total. La sangre fluye directamente de la arteria pulmonar a la aorta descendente a través del ductus arterioso.
- El ductus arterioso comunica la arteria pulmonar con la aorta descendente, permitiendo un flujo de derecha a izquierda debido a la elevada resistencia vascular pulmonar y la baja resistencia en la placenta.
- El flujo sanguíneo pulmonar es bajo (solo 8-10% del gasto ventricular derecho) debido a la resistencia vascular pulmonar elevada.
- La aorta descendente irriga riñones e intestinos y se divide en dos arterias umbilicales que retornan sangre a la placenta para su oxigenación.
Características Pulmonares Fetales
- Los alvéolos del feto están llenos de líquido, lo que impide su función respiratoria activa.
- El flujo sanguíneo pulmonar está disminuido, en parte por la compresión de los capilares pulmonares por el líquido.
- Las arterias pulmonares tienen una capa muscular media gruesa, lo que incrementa la resistencia vascular pulmonar; la baja PaO2 fetal también contribuye a esta resistencia.
- Hay una secreción activa de líquido por los pulmones; el pulmón a término contiene aproximadamente 30 ml/kg de plasma ultrafiltrado.
- Los movimientos respiratorios fetales comienzan alrededor de la 11.ª semana de gestación.
- El surfactante se produce desde la 20.ª semana de gestación, alcanzando una cantidad suficiente para el soporte respiratorio a las 34 semanas de edad gestacional.
Adaptación Postnatal: Cambios Inmediatos al Nacimiento
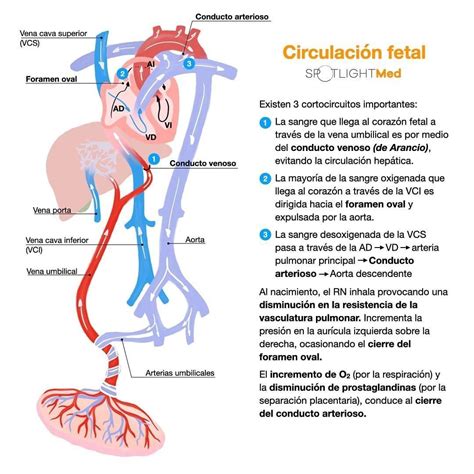
Cambios Circulatorios en la Vida Postnatal
Al nacer, ocurren adaptaciones circulatorias cruciales:
- Cuando el cordón umbilical es pinzado, la placenta se separa de la circulación, y las arterias y vena umbilical se contraen, lo que provoca un incremento en la presión arterial sistémica.
- Los tres shunts fetales se cierran funcionalmente durante la transición:
- El ductus arterioso se cierra debido a la elevación de la PaO2 y la acción de las prostaglandinas.
- El foramen oval se cierra por la disminución de la resistencia vascular pulmonar (RVP), que reduce las presiones en el ventrículo derecho y la aurícula derecha, y el incremento de la resistencia vascular sistémica (RVS), que aumenta las presiones en la aurícula izquierda y el ventrículo izquierdo. El foramen oval es sellado por el depósito de fibrina y productos celulares durante el primer mes de vida. Cualquier factor que aumente la presión en la aurícula derecha puede reabrirlo.
- El ductus venoso se cierra funcionalmente en 2 a 3 días (convirtiéndose en ligamento venoso) debido a la ausencia de retorno venoso umbilical.
Adaptación Pulmonar al Nacimiento
Los pulmones se convierten en el órgano principal para el intercambio de gases:
- La respiración postnatal es una continuación de los movimientos y reflejos establecidos ya intraútero.
- Los factores responsables del inicio de la respiración postnatal incluyen estímulos sensoriales (frío, luz, dolor), estímulos químicos (hipoxemia, hipercarbia y acidosis), y reflejos mecánicos causados por la elasticidad de la caja torácica.
- La inflación inicial del pulmón requiere una presión intratorácica negativa de 30-40 cm de H2O, mientras que las respiraciones siguientes en el recién nacido normal necesitan presiones de 15-20 cm de H2O.
- Dos tercios del líquido pulmonar fetal son eliminados durante el trabajo de parto y el paso a través del canal del parto, reabsorbiéndose a través de la circulación y los linfáticos.
- Los vasos pulmonares responden al incremento de la PaO2 con vasodilatación, y la RVP disminuye progresivamente hasta alcanzar niveles de adulto entre las 2 o 3 semanas de edad.
- Se produce un incremento de la capacidad residual funcional con cada respiración.
- La compliance pulmonar mejora en las horas siguientes, secundario a la circulación de catecolaminas, que también disminuyen la secreción de líquido pulmonar e incrementan su reabsorción.
Períodos de Reactividad Neonatal: La Descripción Clásica de Desmond's
La adaptación del recién nacido se describe clásicamente en tres estadios principales, conocidos como los períodos de reactividad.
Adaptación del Recién nacido: Periodos de Adaptación - Desmond
Primer Período de Reactividad (0 - 30 minutos)
Este estadio inicial se caracteriza por cambios predominantemente simpáticos:
- Un marcado incremento de la frecuencia cardíaca a 160-180 latidos por minuto (x’) durante los primeros 10 a 15 minutos, descendiendo gradualmente a 100-120 x’ a los 30 minutos.
- Respiraciones irregulares, con una frecuencia de 60-80 x’.
- Pueden observarse signos respiratorios como quejido, aleteo nasal, retracciones y crepitantes, así como breves periodos de cese de la respiración (apnea de menos de 10 segundos).
- El recién nacido está alerta, presenta movimientos gustatorios, temblores, llanto y movimientos de la cabeza.
- Se produce una disminución de la temperatura y un incremento generalizado en la actividad motora, con aumento del tono muscular.
- Los ruidos hidroaéreos pueden estar ausentes y la producción de saliva es mínima.
Período de Respuesta Disminuida o Reposo (30 minutos - 2 horas)
Este intervalo sigue al primer periodo de reactividad y se caracteriza por:
- Una tendencia a dormir o una respuesta disminuida en la actividad motora. El tono muscular retorna a la normalidad.
- La respiración es más sincrónica, con una frecuencia de 40-60 x’. Puede presentarse un incremento en el diámetro anteroposterior del tórax.
- La frecuencia cardíaca se mantiene en un rango de 100-120 x’.
- Los ruidos hidroaéreos son audibles y las ondas peristálticas pueden ser visibles; el moco oral está ausente.
Segundo Período de Reactividad (2 - 8 horas)
Este tercer estadio marca un nuevo aumento de la alerta y la actividad en el recién nacido:
- Se presenta taquicardia y cambios súbitos del tono muscular y del color de la piel.
- Pueden observarse períodos breves de respiraciones rápidas.
- Es común la eliminación de meconio durante esta fase.
- Hay una mayor reactividad a estímulos.
- El recién nacido parece estar relativamente estable y en condiciones óptimas para ser alimentado.
Otros Cambios Homeostáticos y Metabólicos en la Transición
Además de los cambios cardiopulmonares, el recién nacido experimenta otras adaptaciones sistémicas cruciales:
- Homeostasis de la Glucosa: Hay una pérdida del transporte de glucosa transplacentaria, lo que lleva a una disminución de la glucosa sérica, acompañada de un incremento en los niveles de glucagón y una disminución de la insulina.
- Termogénesis: La activación del sistema nervioso simpático, causada por el estrés del frío, es vital. Los recién nacidos no utilizan los escalofríos para la termogénesis, sino la grasa parda.
- Hormonal y Metabólico: Se observa un incremento del consumo de oxígeno y un aumento en los niveles de epinefrina y norepinefrina. El calcio sérico disminuye, alcanzando su nadir a las 24 horas, seguido de una subsecuente elevación, con aumento de la hormona paratiroidea, 1-25 OH vitamina D y calcitonina.
- Sistema Nervioso: Se produce una adaptación interactiva con los padres y el ambiente, acompañada de un incremento de la actividad motora.
- Sistema Renal: Hay un incremento en la producción de renina y en la reabsorción del sodio. Se reduce el compartimiento de líquido extracelular (diuresis) y mejora la tasa de filtración glomerular.
- Sistema Hematológico: Se produce una reducción marcada de la eritropoyetina y la eritrogénesis. Hay un incremento postnatal del número de leucocitos y neutrófilos en sangre, y mejora la carboxiglutamilación de los factores de coagulación dependientes de vitamina K.
- Sistema Gastrointestinal: Incluye la evacuación de meconio, la inducción de enzimas intestinales con la alimentación y el establecimiento de una coordinación efectiva entre la succión, deglución y respiración.
Factores que Afectan la Adaptación Neonatal
La capacidad de reconocer tempranamente los factores perinatales que afectan adversamente el periodo de transición es fundamental para la detección precoz y el tratamiento adecuado de problemas significativos. Si la transición es complicada, el recién nacido debe ser transferido a una Unidad de Cuidados Intensivos (UCI).
- Factores Maternos: Incluyen hipertensión crónica, diabetes mellitus, enfermedades renales, infecciones, abuso de alcohol o drogas, toxemia e isoinmunización Rh.
- Factores Obstétricos: Como el retraso de crecimiento intrauterino (RCIU), gestación múltiple, ruptura prematura de membranas (RPM), cesárea, hipertensión inducida por el embarazo (HTT), oligohidramnios o polihidramnios, y sufrimiento fetal agudo (SFA).
- Factores Neonatales: Prematuridad, post-término, pequeño para la edad gestacional (PEG), grande para la edad gestacional (GEG), infección, trauma obstétrico, malformaciones congénitas mayores, una puntuación Apgar igual o inferior a 4 al minuto, la necesidad de reanimación neonatal, anemia, policitemia, entre otros.
- Efectos de Narcóticos, Barbitúricos y Magnesio: Al nacimiento, los recién nacidos expuestos a estos medicamentos pueden o no requerir reanimación neonatal. Después del primer período de reactividad, pueden presentar respiración irregular, temperatura inestable, succión pobre, actividad espontánea disminuida, retardo en la eliminación de meconio y orina, y tono muscular aumentado. El primer período de reactividad puede ser prolongado y sus manifestaciones clínicas más acentuadas, con mayor volumen de líquido pulmonar, lo que puede causar taquipnea, aleteo nasal, quejido, retracciones costales y necesidad de oxígeno durante las primeras horas de vida.
- Manifestaciones de una Transición Complicada: Signos como taquipnea persistente, aleteo nasal, quejido y retracciones; rales difusos y persistentes; cianosis persistente y requerimiento prolongado de oxígeno; episodios de apnea persistente; palidez marcada; inestabilidad en la temperatura; llenado capilar lento; presión arterial inestable y secreciones orales excesivas, pueden sugerir el desarrollo de problemas.
Consideraciones Especiales: El Período de Adaptación en Recién Nacidos de Altura
Las condiciones ambientales de la altura, principalmente la hipoxia hipobárica, pueden influir significativamente en el período de adaptación neonatal, haciendo que los procesos sean distintos en comparación con los recién nacidos en condiciones de normoxia.
Características del Período de Adaptación en Altura
Estudios han demostrado que el período de adaptación de los recién nacidos en la altura es más prolongado que lo observado a bajas altitudes. Esto se manifiesta en:
- La saturación de oxígeno se incrementa progresivamente, estabilizándose a partir de las 6 horas de vida. Los valores promedio observados pueden ir desde un 69,1% a los 5 minutos hasta un 90,5% a los 120 minutos, y alcanzar un 90,8% a las 24 horas.
- La frecuencia cardíaca muestra una disminución progresiva, con un promedio de 167,7 latidos por minuto a los 5 minutos y 162,9 a los 15 minutos, estabilizándose a partir de las 6 horas de ocurrido el parto.
- La frecuencia respiratoria, que puede ser de 68,3 respiraciones por minuto a los 5 minutos, disminuye progresivamente a 60 respiraciones por minuto a los 30 minutos y se estabiliza aproximadamente a las 6 horas con una frecuencia de 54,6 respiraciones por minuto a los 120 minutos.
Estos datos indican que las variaciones en las primeras horas de adaptación del recién nacido en altura son significativas, probablemente debido a la hipoxia que genera mecanismos compensatorios y una mayor variabilidad de las frecuencias respiratoria y cardíaca. Los períodos de transición en recién nacidos de altura muestran diferencias significativas en relación con los referidos en la bibliografía para condiciones de normoxia.