La baja reserva ovárica, un diagnóstico que puede generar preocupación al intentar concebir, se presenta como un desafío cada vez más común, a menudo asociado con el retraso en la maternidad. Esta condición indica que la cantidad de óvulos con potencial para madurar y ser fecundados se encuentra por debajo de los niveles considerados normales, afectando directamente la fertilidad. Sin embargo, es crucial entender que no imposibilita la maternidad.
¿Qué es la Reserva Ovárica y Cómo se Detecta?
La reserva ovárica se refiere a la cantidad de óvulos disponibles en los ovarios de una mujer en un momento determinado. La edad es un factor determinante en esta reserva: a mayor edad, menor es la reserva ovárica. No obstante, mujeres jóvenes también pueden verse afectadas por fallo ovárico prematuro.
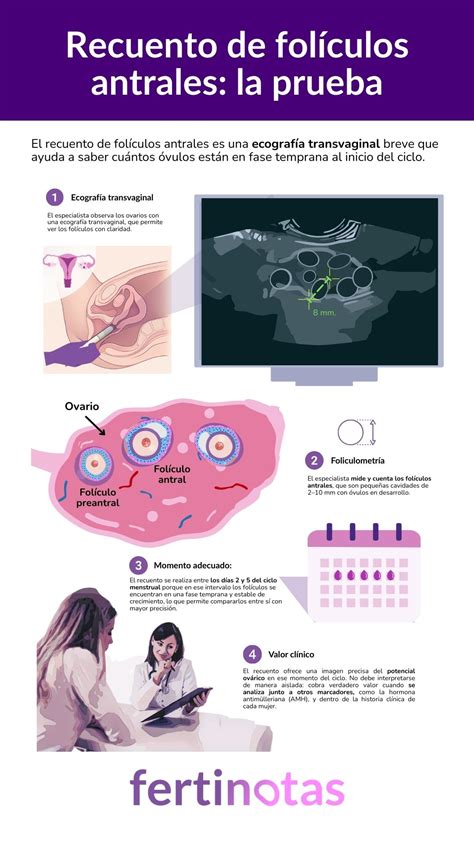
La detección de la reserva ovárica se realiza mediante una ecografía transvaginal, idealmente entre el tercer y quinto día del ciclo menstrual. Este procedimiento permite realizar un recuento de folículos en cada ovario. Complementariamente, se efectúan análisis de sangre para evaluar los niveles de hormonas clave:
- Hormona Folículo Estimulante (FSH): Liberada por la hipófisis, su función es activar los ovarios. Un nivel elevado de FSH puede indicar una baja reserva ovárica, ya que su producción aumenta en respuesta a la detección de pocos óvulos.
- Hormona Antimülleriana (AMH): Producida por el propio folículo ovárico, está relacionada con el desarrollo de los óvulos.
- Estradiol: Otra hormona crucial en el proceso de desarrollo ovárico.
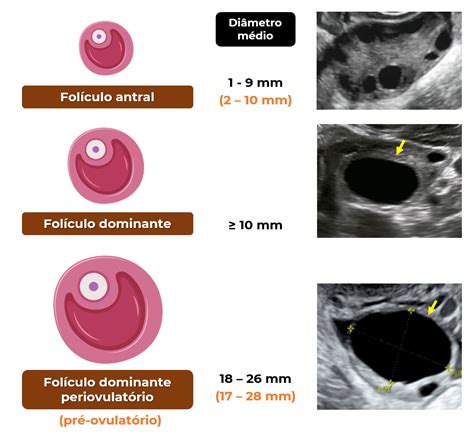
El Folículo Ovárico vs. el Ovocito
Es fundamental distinguir entre el folículo ovárico y el ovocito (óvulo). El ovocito es el gameto femenino, mientras que el folículo es una estructura compleja dentro del ovario que alberga al ovocito en desarrollo. A lo largo del ciclo ovárico, el ovocito madura dentro de una parte de la pared interna del folículo.
La dotación de ovocitos se determina en las primeras semanas de vida embrionaria. A partir de la menarquia, se selecciona un ovocito por ciclo. Los ovocitos de mejor calidad tienden a ser seleccionados primero, lo que implica que la calidad de los óvulos puede disminuir con el tiempo.
Un folículo preovulatorio consta de:
- El ovocito, con su capa externa llamada "zona pelúcida".
- Una cavidad rellena de líquido, visible en la ecografía.
- Una serie de capas concéntricas: células de la granulosa y células de la teca (interna y externa).
Importancia del Recuento y Evolución Folicular
Conocer la reserva ovárica es esencial en el estudio de la fertilidad femenina. El recuento de folículos antrales (observados en los primeros días del ciclo mediante ecografía vaginal) sigue siendo la estimación más fiable de la reserva ovárica.
Los folículos antrales son estructuras en reposo, pequeñas y esféricas, llenas de líquido. La cantidad de estos folículos determina la reserva ovárica:
- Reserva adecuada o normal: 6 a 10 folículos antrales por ovario.
- Baja reserva ovárica: Menos de 6 folículos antrales.
- Alta reserva ovárica: Más de 12 folículos antrales.
Las mujeres con baja reserva tienen un mayor riesgo de no responder adecuadamente al tratamiento, mientras que aquellas con alta reserva pueden experimentar una respuesta exagerada.
Ciclo Natural vs. Ciclo Estimulado
En un ciclo natural, de entre los folículos antrales, se selecciona uno llamado "dominante", que crece más rápidamente y se diferencia de los demás. Los folículos restantes se atresian (desaparecen). El diámetro medio del folículo dominante antes de la ovulación suele ser de 22 a 24 mm (con un rango de 18 a 36 mm).
En un ciclo estimulado (con tratamiento hormonal), generalmente crecen la mayoría de los folículos antrales, aunque a ritmos diferentes. Cuando varios alcanzan un tamaño de aproximadamente 18 mm, se administra hCG (ovitrelle®) para desencadenar la ovulación. La punción ovárica para la recogida de óvulos se programa unas 36 horas después.
FIV y Baja Reserva Ovárica
La baja reserva ovárica puede disminuir las posibilidades de embarazo con óvulos propios. Sin embargo, la edad sigue siendo el factor más influyente; una mujer joven con baja reserva tiene mayores probabilidades que una mayor de 40 años.
En el contexto de la Fecundación In Vitro (FIV), una baja reserva ovárica generalmente implica la obtención de un menor número de ovocitos y embriones viables. No obstante, algunas mujeres con baja reserva responden bien a la estimulación hormonal y producen óvulos de buena calidad.
Actualmente, no existen tratamientos probados que mejoren la reserva ovárica. Los tratamientos de estimulación hormonal buscan aumentar el número de ovocitos recuperables, pero la respuesta varía entre las pacientes.
Síndrome de Folículo Vacío
En un porcentaje bajo de casos (<7%), puede ocurrir el Síndrome de Folículo Vacío, caracterizado por la no recuperación de ovocitos tras una estimulación ovárica en FIV, a pesar de un crecimiento folicular y niveles de estradiol adecuados. Las causas exactas son desconocidas y se barajan diversas posibilidades, como errores en la administración de hCG o anomalías en la maduración folicular. La incidencia aumenta con la edad.
Opciones de Tratamiento
La decisión de optar por la reproducción asistida, incluida la donación de óvulos, depende de la edad de la paciente y la causa subyacente del problema. En casos de fallo ovárico prematuro o tras tratamientos como la quimioterapia, si no se ha preservado la fertilidad, la ovodonación puede ser la única opción.
La donación de óvulos está indicada cuando los ovarios no producen óvulos viables o cuando la calidad de los óvulos obtenidos no es suficiente para la fecundación y el embarazo.
El Proceso de la FIV
Un ciclo de FIV implica:
- Estimulación ovárica: Duración aproximada de 10 días, con 3-4 ecografías de control para monitorizar el crecimiento folicular. Se administra medicación para prevenir la ovulación espontánea.
- Punción ovárica: Extracción de los ovocitos maduros bajo control ecográfico y sedación.
- Fecundación: Generalmente se utiliza la técnica ICSI (Inyección Intracitoplasmática de Espermatozoides).
- Cultivo embrionario: Los embriones se cultivan hasta el día 5.
- Transferencia embrionaria: Los embriones se transfieren al útero. En el Ciclo diferido, los embriones se vitrifican (congelan) para su transferencia en un ciclo posterior.
- Prueba de embarazo y ecografía gestacional.
Fecundación in vitro e ICSI, ¿en qué consisten y que se hace a continuación de ellas?
Ciclo Natural en FIV
El Ciclo Natural de FIV evita la medicación de estimulación, permitiendo que el folículo y el ovocito maduren de forma natural. Ofrece ventajas como la ausencia de medicación y la posibilidad de realizarse sin sedación, aunque generalmente se recupera un único óvulo.
Consideraciones sobre la Edad en la FIV
La edad materna es el factor pronóstico más importante en la FIV. A partir de los 43 años, la probabilidad de anomalías cromosómicas en los embriones supera el 90%, lo que hace menos aconsejable el uso de óvulos propios.
Los Ciclos de FIV Naturales tienen más posibilidades de éxito por debajo de los 35 años, edad a partir de la cual la calidad ovocitaria inicia un declive más pronunciado.
En general, no se recomienda realizar más de 4-5 ciclos de FIV con óvulos propios si no se ha logrado el embarazo.
La Punción Ovárica
La punción ovárica o punción folicular es un procedimiento ambulatorio para extraer los ovocitos maduros. Se realiza bajo control ecográfico y sedación, y dura aproximadamente 15 minutos.
El proceso implica la aspiración del líquido folicular que contiene los ovocitos. Estos tubos se envían al laboratorio para la recuperación y preparación de los ovocitos. Si un ovocito no tiene la madurez suficiente, su cultivo puede prolongarse o ser descartado.
El número de óvulos obtenidos varía, siendo lo habitual entre 6 y 9 por ciclo. En mujeres "bajas respondedoras", se pueden obtener 1 o 2 ovocitos, mientras que en mujeres jóvenes sin problemas de fertilidad se pueden superar los 20.
Diagnóstico y Estrategias para Baja Reserva
Para evaluar la reserva ovárica, se combinan varias pruebas:
- Recuento de Folículos Antrales (RFA): Suma de folículos visibles por ecografía transvaginal en ambos ovarios (días 2-5 del ciclo).
- Hormona Antimülleriana (AMH): Biomarcador estable que refleja la población folicular.
- Edad: Crucial para la calidad ovocitaria y la probabilidad de embriones euploides.
- Historial médico y reproductivo.
Los umbrales orientativos para el RFA son:
- Alta reserva: >15 folículos.
- Normal/adecuada: 10-15 folículos.
- Baja reserva: <6 folículos.
En casos de baja reserva, se pueden considerar estrategias como la estimulación personalizada, ajustes en la medicación, el uso de coadyuvantes (vitaminas, antioxidantes, coenzima Q10) e incluso la doble estimulación o ciclos en fase lútea para acumular ovocitos o embriones.
La farmacogenética estudia cómo la variación genética influye en la respuesta a la medicación hormonal, permitiendo optimizar los tratamientos de estimulación ovárica.
La decisión de recurrir a la ovodonación o adopción de embriones se toma tras un estudio exhaustivo de los antecedentes de la paciente.
En resumen, tener una reserva ovárica baja no impide el embarazo, pero puede requerir estrategias adaptadas para maximizar las posibilidades, como la FIV con protocolos individualizados o, en ciertos casos, la donación de óvulos.