La diabetes gestacional (DG) es un trastorno metabólico que algunas mujeres pueden desarrollar durante el embarazo, sin haber tenido previamente problemas con la regulación de la glucosa en sangre. Es una de las complicaciones más prevalentes durante la gestación, afectando alrededor del 16% de los embarazos, y la diabetes gestacional es responsable en más del 80% de los casos. Esta condición se detecta en el embarazo y se debe principalmente al estado hormonal excepcional de este periodo. Aunque la DG no implica un riesgo directo para la salud de la madre, su diagnóstico y tratamiento durante el embarazo son cruciales por sus potenciales peligros para el desarrollo fetal.
Generalmente, la DG aparece a partir de la segunda mitad del embarazo, típicamente entre las semanas 13 y 28 de gestación. En algunos países, como España, el cribado de la diabetes gestacional es universal, realizándose a todas las mujeres embarazadas, independientemente de la presencia de factores de riesgo, usualmente entre las semanas 24-28, que es cuando comienza el pico de resistencia a la insulina. Por el contrario, en otros países como Reino Unido o Nueva Zelanda, el cribado se basa en la existencia de factores de riesgo. Un diagnóstico correcto es fundamental para evitar falsos positivos y negativos.
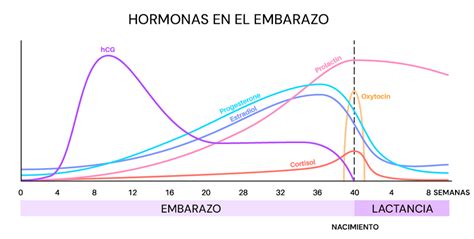
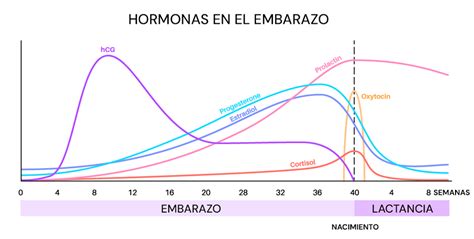
Influencia Hormonal en la Regulación de la Glucosa durante el Embarazo
Durante el embarazo, el cuerpo de la mujer experimenta cambios hormonales significativos que impactan directamente en el metabolismo de la glucosa. Las hormonas del embarazo, como el lactógeno placentario, el cortisol, los estrógenos y la progesterona, se elevan progresivamente a lo largo de toda la gestación, alcanzando niveles no observados en ningún otro momento de la vida. Estas hormonas, de manera conjunta, interfieren en la sensibilidad a la insulina.
Fases de la Regulación Hormonal de la Glucosa
- Primera mitad del embarazo (antes de la semana 20): En esta etapa, gracias a la acción predominante de los estrógenos y la progesterona, se produce un aumento de la sensibilidad a la insulina. Estas hormonas favorecen un incremento en la producción de insulina, lo que ayuda a controlar los niveles de glucosa en sangre.
- Segunda mitad del embarazo (a partir de la semana 20): A partir de este punto, por la acción de hormonas como el lactógeno placentario (una hormona producida por la placenta exclusiva del embarazo), la prolactina y algunas citocinas, aparece la resistencia a la insulina. Aunque los estrógenos y la progesterona continúan elevándose y contribuyendo al estado hormonal general, el lactógeno placentario y otras hormonas interfieren de manera más prominente en la acción de la insulina. Esta situación implica que la insulina no es tan eficaz como debería ser y el hígado incrementa la producción de glucosa, lo que puede elevar los niveles de azúcar en sangre.
Esta resistencia a la insulina es, en esencia, una resistencia a la insulina "fisiológica" del embarazo, un mecanismo que tiene sentido desde una perspectiva evolutiva al asegurar un suministro energético constante para el feto. Como respuesta a esta resistencia, el páncreas incrementa la secreción de insulina. Si el cuerpo no logra una respuesta compensatoria adecuada, los cambios fisiológicos descritos pueden desencadenar el desarrollo de una DG, caracterizada por una hiperglucemia, especialmente postprandial.
Progesterona y Requerimientos de Insulina
La progesterona, una hormona vital en el embarazo, prepara el útero con tejido y sangre extra para la implantación del óvulo fertilizado. Sin embargo, los niveles elevados de progesterona tienen un efecto contrario al de la insulina, lo que significa que pueden contribuir a la resistencia a la insulina.
Cambios en los Requerimientos de Insulina durante el Ciclo Menstrual y el Embarazo
- Ciclo menstrual: Los requerimientos de insulina normalmente se elevan entre el 10 y el 15% durante los últimos 3 a 5 días del ciclo menstrual debido a la progesterona, lo que puede provocar que la glucosa se eleve más de lo habitual.
- Embarazo (para mujeres con diabetes tipo 1 o tipo 2): Los requerimientos de insulina fluctúan significativamente. En el momento de una prueba de embarazo positiva, los niveles de progesterona ya están entre dos y tres veces más altos que en una mujer no embarazada. Los requerimientos de insulina pueden ser un 20% más altos de 5 a 6 semanas después de la última regla, y continúan aumentando de 9 a 11 semanas después, cuando la placenta asume la producción de progesterona. El médico probablemente indicará aumentar cuidadosamente la dosis de insulina para mantener la glucosa en niveles normales. Si el análisis muestra menos de 70 mg/dl, podría considerarse reducir la dosis de insulina por unos 8 a 10 días, tras los cuales los requerimientos se elevarán nuevamente. Al término del embarazo, con el inicio de las contracciones, los requerimientos de insulina se reducen, ya que el útero utiliza glucosa para obtener energía.
Todos estos ajustes son de vital importancia para el desarrollo del bebé y requieren un monitoreo frecuente de los niveles de glucosa en sangre (a menudo de 8 a 10 veces al día) y un registro detallado para el médico.
Requerimientos de Insulina Después del Parto
Una vez que se expulsa la placenta, la progesterona, principal fuente de hormona con efecto contrario a la insulina, desaparece. Como resultado, las hormonas cambian y los requerimientos de insulina se reducen de forma importante. Durante la lactancia materna, los requerimientos de insulina de duración prolongada también disminuyen, ya que una parte considerable de la glucosa se utiliza en la producción de leche materna (lactosa). Sin embargo, las hormonas de la lactancia pueden tener un efecto contrario a la acción de la insulina.
Complicaciones de la Diabetes Gestacional
Si el control glucémico no es adecuado, la hiperglucemia materna puede provocar problemas tanto en la madre como en el feto y el recién nacido.
Complicaciones Fetales y Neonatales
- Fetopatía diabética: Caracterizada por hiperglucemia e hiperinsulinismo fetal. Ocasiona hipertrofia de los tejidos sensibles a la insulina (adipocito, músculo, hígado), crecimiento acelerado y macrosomía (peso al nacimiento superior a 4000 gr). Los fetos macrosómicos presentan partos más dificultosos y un mayor riesgo de lesión durante el parto, como la distocia de hombros, que puede causar lesiones nerviosas.
- Hipoglucemia neonatal: Los bebés de madres con DG producen mucha insulina debido a la exposición a altos niveles de glucosa en el útero, lo que los predispone a bajadas de azúcar severas después del nacimiento.
- Inmadurez de órganos: Se manifiesta como dificultad respiratoria por retraso en la maduración pulmonar (síndrome de dificultad respiratoria) o alteraciones metabólicas (disminución de magnesio y calcio, aumento de bilirrubina causando ictericia).
- Riesgos a largo plazo: La exposición del bebé a niveles de glucosa no fisiológicos en el útero condiciona su desarrollo. El páncreas puede volverse más grande para una mayor producción de insulina, lo que predispone a estos bebés a un mayor riesgo de padecer diabetes tipo 2, resistencia a la insulina y obesidad en el futuro (se calcula hasta 6 veces más riesgo de diabetes a los 13 años).
Es bien conocido que los resultados perinatales tienen una relación continua con el grado de hiperglucemia y que no hay un punto de corte que permita predecir con exactitud el desarrollo de complicaciones.
Complicaciones Maternas a Largo Plazo
La mayoría de las mujeres con DG recuperan la normalidad glucémica de forma inmediata tras el parto. Sin embargo, tienen un riesgo de recurrencia de DG en embarazos posteriores de alrededor del 50%, especialmente aquellas con mayor índice de masa corporal (IMC) y con un hijo previo macrosómico. Además, tienen un riesgo 10 veces superior de presentar diabetes mellitus (DM) tipo 2 a largo plazo, siendo factores de riesgo un mayor IMC antes y después de la gestación, la edad materna, los valores de glucemia basal en la gestación y la necesidad de tratamiento con insulina durante la misma.
Cribado y Diagnóstico de la Diabetes Gestacional
El cribado de la diabetes gestacional se realiza de manera universal en España a todas las gestantes entre las semanas 24-28 de gestación, o en el primer trimestre si existen factores de riesgo. El test de O’Sullivan, que consiste en la ingesta de 50 gr de glucosa y medición de glucemia a la hora, es el primer test de cribado no diagnóstico. Un resultado de más de 140 mg/dl de glucosa a la hora se considera positivo y procede a la realización de la curva larga.
La curva larga implica la ingesta de 100 gr de glucosa con mediciones posteriores. Existe también la alternativa de un test con 75 gr de glucosa y medición a la hora y a las 2 horas, que se considera directamente diagnóstico (diagnóstico en 1 paso).
Criterios Diagnósticos y Valores Objetivo
Los valores límite aceptados generalmente son menos de 95 mg/dl en ayunas y 140 mg/dl a la hora de haber comido. El estudio HAPO, que incluyó a más de 25.000 mujeres, encontró que incluso una DG leve eleva los riesgos asociados, y que una glucosa basal (en ayunas) de menos de 90 mg/dl disminuía significativamente los riesgos. En España, los criterios actuales se mantienen para evitar un aumento excesivo de diagnósticos. Los valores ideales en mujeres embarazadas no diabéticas con plena salud metabólica son por debajo de 90 mg/dl en ayunas y 130 mg/dl a la hora. Si al medir con glucómetro se observan valores siempre cercanos o por encima de los límites establecidos, se puede sospechar la presencia de diabetes gestacional.
Es fundamental evitar el "paternalismo sanitario" y el "regaño", ya que el estrés es un factor clave en el manejo de la glucosa. Un correcto diagnóstico debe ir de la mano de un correcto abordaje, respetando a la mujer y ofreciéndole la información necesaria.

Manejo y Tratamiento de la Diabetes Gestacional
El objetivo principal del tratamiento de la DG es mantener los niveles de azúcar en la sangre dentro de los valores normales para una persona no diabética. Esto requiere un enfoque integral y personalizado.
Modificaciones del Estilo de Vida
La mayoría de los casos pueden controlarse eficazmente mediante cambios en el estilo de vida, incluyendo una dieta adecuada y ejercicio regular diario:
- Dieta: Se recomienda una alimentación basada en "Comida Real", priorizando alimentos de verdad. Es importante incluir abundantes carbohidratos que liberan energía lentamente (como pan y pastas integrales, avena, arroz integral, papas, lentejas y frijoles). Se debe limitar la cantidad de alimentos ricos en azúcar, sal y grasas. Las dietas con excesivas cantidades de hidratos de carbono (175-260 gr diarios) y alimentos procesados son ineficaces y perjudiciales. Es crucial evitar alimentos proinflamatorios como la margarina y ciertos aceites vegetales, ya que la resistencia a la insulina y la hiperglucemia son estados inflamatorios en el cuerpo.
- Ejercicio físico: El ejercicio regular de intensidad moderada, como caminar, ayuda a reducir el nivel de azúcar en la sangre y fomenta el bienestar. Diversos estudios han demostrado que el ejercicio físico, ya sea antes de la gestación o al inicio, puede reducir el riesgo de desarrollar DG entre un 21-30%.
Además de la dieta y el ejercicio, es imprescindible suplementar adecuadamente con vitamina D, magnesio y Omega 3 DHA como mínimo, siempre bajo supervisión médica.
Terapia con Insulina
Hay pacientes que, a pesar de la dieta y el ejercicio, mantienen niveles elevados de azúcar en sangre. En estos casos, es necesario añadir inyecciones de insulina. La insulina es un fármaco totalmente seguro durante el embarazo, ya que no atraviesa la placenta y ha demostrado ser muy eficaz para el control de las glucemias. Los agentes antidiabéticos orales de primera generación, en cambio, cruzan la placenta y pueden afectar al bebé, ocasionando que el feto produzca demasiada insulina y sufra de hipoglucemia severa, por lo que la insulina es la opción preferida.
Es fundamental que las pacientes aprendan a medir regularmente su nivel de azúcar en sangre, siguiendo la frecuencia y los objetivos indicados por su médico o nutricionista.
Riesgo de Hipoglucemia
La hipoglucemia (nivel bajo de azúcar en sangre) puede ocurrir si se toma una dosis excesiva de medicamentos o si se salta una comida. Los síntomas incluyen palidez, temblores, sensación de hambre y sudoración. Es importante reconocer estos síntomas y saber cómo actuar. En casos graves, si la hipoglucemia causa pérdida de conocimiento, se requiere una inyección de glucosa en el hospital. Es importante que familiares y amigos sepan cómo reaccionar ante una situación así.
Implicaciones a Largo Plazo y Prevención
La hiperglucemia durante la gestación puede producir cambios epigenéticos y en la microbiota de la descendencia, que podrían estar implicados en las complicaciones que la DG tendría sobre esta a largo plazo. Un seguimiento de 10-14 años (estudio HAPO FUS) muestra tasas más altas de sobrepeso y obesidad infantil en la descendencia de mujeres con DG, así como un incremento doble del riesgo de síndrome metabólico y 8 veces de DM tipo 2 y prediabetes, y un incremento del riesgo de hipertensión arterial sistólica (sobre todo en varones), dependiente del IMC.
Dado que un tratamiento adecuado de la hiperglucemia durante el embarazo mejora la evolución, pero no siempre tiene implicaciones en el pronóstico a largo plazo para la madre o el niño, otras medidas son necesarias para evitar estas complicaciones. Se recomienda reevaluar la situación metabólica de las pacientes que han presentado DG a partir de las 4-12 semanas posparto mediante la prueba de sobrecarga oral a la glucosa (SOG) de 75 g y utilizando los criterios diagnósticos de la población general.
Medidas Preventivas y Recomendaciones
- Dieta Mediterránea: Un estudio en gestantes españolas concluye que la dieta mediterránea suplementada con aceite de oliva y pistachos reduce el riesgo de aparición de DG.
- Ejercicio físico: El ejercicio físico, ya sea antes de la gestación o al inicio de la misma, puede reducir el riesgo de aparición de DG entre un 21-30%.
- Lactancia Materna: Ha demostrado reducir el riesgo de aparición de DM tipo 2 y otros componentes del síndrome metabólico en mujeres con DG.
- Control de Peso: Mantener una dieta balanceada y saludable y un peso adecuado antes y después del embarazo ayuda a prevenir el desarrollo de DM tipo 2.
Es importante comprender que ser diagnosticada de diabetes gestacional no es un fracaso personal, sino una desregulación metabólica que, con un abordaje integrativo y consciente, puede convertirse en una oportunidad de salud y conocimiento del propio cuerpo, tanto para la madre como para el bebé.
¿Qué implicaciones tiene la diabetes gestacional para mi bebé y para mi?
tags: #diabetes #gestacional #progesterona