El cuerpo de una mujer experimenta cambios asombrosos durante el embarazo, especialmente en su sistema circulatorio. Los problemas venosos son una realidad que muchas futuras mamás enfrentan, manifestándose como varices, arañas vasculares y hinchazón en las piernas. Comprendiendo los problemas venosos en el embarazo, es fundamental entender cómo la gestación transforma el sistema circulatorio para adaptarse a las nuevas demandas del cuerpo, lo que puede generar diversas complicaciones circulatorias.
La Realidad de la Insuficiencia Venosa en el Embarazo
La insuficiencia venosa durante el embarazo ocurre cuando las venas no logran bombear la sangre eficientemente hacia el corazón. Las válvulas venosas se debilitan, provocando acumulación sanguínea en las extremidades inferiores. Aproximadamente el 40% de las mujeres embarazadas experimentan varices, lo que subraya la prevalencia de esta condición.
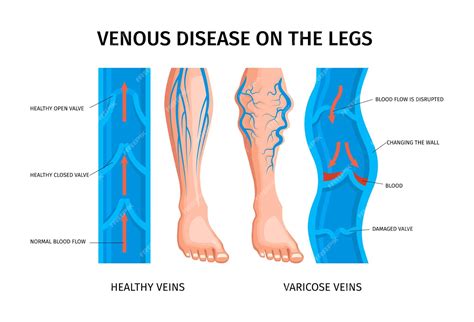
Causas Principales de los Problemas Venosos
Cambios Hormonales: El Gran Protagonista
La progesterona juega un papel crucial en el desarrollo de problemas venosos durante el embarazo. Esta hormona relaja las paredes venosas y debilita las válvulas circulatorias. Los estrógenos también contribuyen, alterando la composición del tejido conectivo venoso.
Presión Uterina y Circulación
El crecimiento del útero genera presión sobre la vena cava inferior, obstaculizando el flujo sanguíneo de retorno. Esto se intensifica cuando la embarazada permanece de pie o sentada por períodos prolongados.
Aumento del Volumen Sanguíneo
Durante el embarazo, el volumen plasmático aumenta cerca de un 50%, lo que supone una carga adicional para el sistema circulatorio.
Síntomas Comunes a Tener en Cuenta
Varices en Piernas: Más que un Problema Estético
Las varices se presentan como venas dilatadas y tortuosas, y generalmente vienen acompañadas de:
- Sensación de pesadez
- Dolor
- Calambres, especialmente al final del día
Edemas: La Hinchazón Incómoda
Los edemas son la acumulación de líquido en tobillos, pies y pantorrillas. Conforme avanza el embarazo, es normal que se acumule algo de líquido, sobre todo durante el tercer trimestre. El líquido se acumula porque las glándulas suprarrenales producen más cantidad de hormonas que provocan retención de líquidos (aldosterona y cortisol), y porque el útero agrandado interfiere en el flujo sanguíneo de retorno desde las piernas al corazón. Como resultado, se almacena líquido en las venas de las piernas, que se filtra hacia los tejidos circundantes.

Síndrome de May-Thurner y Compresión Vascular
El Síndrome de May-Thurner se define como la compresión de la vena ilíaca izquierda entre la arteria ilíaca derecha y la columna lumbo-sacra. Este síndrome puede desencadenar una obstrucción parcial o completa del flujo sanguíneo, dificultando el drenaje de la pierna izquierda y produciendo hinchazón (edema) y varices en dicha extremidad, así como dolor y pesadez fundamentalmente al final del día o tras largos periodos de pie. Otro de los síntomas más comunes de esta compresión es el dolor lumbar de predominio izquierdo.
En los casos más graves, el Síndrome de May-Thurner puede generar una trombosis venosa profunda (TVP), una complicación seria con riesgo de embolia pulmonar.
Consejos en el tratamiento endovascular del síndrome de May-Thurner
Diagnóstico de la Compresión Vascular
El diagnóstico de la compresión vascular en el embarazo se realiza mediante diversas técnicas:
Métodos Diagnósticos No Invasivos e Invasivos
- Eco-Doppler abdominal: Estudio no invasivo e inocuo que permite valorar la anatomía y el flujo de las venas en tiempo real.
- Angio-RMN y Angio-TAC: Exámenes mínimamente invasivos que ofrecen reconstrucciones en 3D y son muy útiles para detectar obstrucciones o estrechamientos y otras anomalías venosas.
- Flebografía ascendente: Estudio efectuado a través de una vena del dorso del pie para obtener imágenes radiológicas precisas de la anatomía venosa y la localización de la compresión.
- Flebografía pélvica: Considerado el "gold standard" para el estudio y tratamiento del Síndrome de May-Thurner. Es un método mínimamente invasivo que permite realizar el tratamiento en el mismo acto. Se efectúa a través de una vena del brazo, introduciendo un catéter hasta la pelvis para obtener imágenes selectivas en 3D y medir el gradiente de presión entre la vena ilíaca izquierda y la vena cava inferior.
- Intravascular Ultrasound (IVUS): Método diagnóstico que proporciona información sobre el tamaño y la localización de la lesión.
La elección de la técnica diagnóstica dependerá de la situación clínica y de la información requerida para un diagnóstico preciso.
Tratamiento de la Compresión Vascular
Descompresión de la Vena Ilíaca
El tratamiento del Síndrome de May-Thurner implica la descompresión de la vena ilíaca izquierda mediante el implante de un stent en la zona estrecha de la vena. Esto asegura su apertura, restaura un flujo sanguíneo adecuado y favorece el drenaje de la pierna izquierda.
En algunos casos, también puede ser necesario ocluir previamente las varices pélvicas secundarias al síndrome compresivo.
Otras Causas de Hinchazón Durante el Embarazo
Aunque la insuficiencia venosa y el Síndrome de May-Thurner son causas importantes de hinchazón, existen otras condiciones que pueden provocarla:
Causas Frecuentes
- Edema relacionado con el embarazo: Retención de líquidos normal debido a cambios hormonales y compresión uterina.
Causas Menos Frecuentes (Trastornos Graves)
- Preeclampsia: Trastorno caracterizado por aumento de la presión arterial y proteínas en la orina, que puede afectar a varios órganos.
- Miocardiopatía periparto: Insuficiencia cardíaca que aparece al final del embarazo o después del parto.
- Trombosis venosa profunda (TVP): Formación de coágulos en venas profundas, con riesgo de embolia pulmonar. El embarazo aumenta el riesgo de TVP debido a cambios en la coagulación y estasis venosa.
Factores de Riesgo
Diversos factores pueden aumentar el riesgo de desarrollar preeclampsia, TVP y miocardiopatía periparto. Entre ellos se incluyen antecedentes personales y familiares de estas condiciones, embarazo múltiple, obesidad, edad materna avanzada, hipertensión arterial preexistente, diabetes, nefropatías, trastornos autoinmunitarios y el uso de técnicas de reproducción asistida.
Evaluación y Signos de Alarma
Antes de establecer un diagnóstico de edema fisiológico, es crucial descartar la presencia de TVP, preeclampsia, cardiopatías y otras causas. Se deben tener en cuenta los siguientes signos de alarma:
- Hinchazón moderada o grave de las manos.
- Hinchazón que aumenta repentinamente.
- Hinchazón en una sola pierna o pantorrilla, especialmente si está caliente, enrojecida o hipersensible, o si hay fiebre.
- Presión arterial de 140/90 mm Hg o superior.
- Dolor de cabeza intenso y persistente, alteraciones visuales, confusión, dolor intenso en la parte superior del abdomen o dificultad para respirar (síntomas de preeclampsia).
- Dolor torácico o dificultad para respirar (síntomas de TVP).
Ante la presencia de cualquiera de estos signos de alarma, es fundamental acudir al hospital de inmediato.
Actuación Médica y Pruebas Complementarias
La evaluación médica incluye una detallada anamnesis y exploración física. Las pruebas complementarias pueden incluir ecografía Doppler, análisis de orina y sangre, y en casos seleccionados, flebografía.
Medidas Generales y Tratamiento Farmacológico
Además del tratamiento específico para la compresión vascular, se recomiendan medidas generales como evitar el aumento excesivo de peso, el sedentarismo y el ortostatismo prolongado. El uso de prendas no apretadas, tacones bajos y la actividad física moderada son beneficiosos. El reposo con elevación de las piernas y el uso de medias de compresión elástica son tratamientos eficaces para la insuficiencia venosa crónica.
En cuanto al tratamiento farmacológico, se deben considerar los riesgos y beneficios, especialmente en el primer trimestre del embarazo. Fármacos como las oxerutinas pueden utilizarse de forma segura en embarazadas si las medidas conservadoras no son suficientes. La escina (castaño de Indias) y la fracción flavonoica purificada y micronizada (diosmina y herperidina) también pueden ser consideradas, siempre bajo supervisión médica.
tags: #compresion #vascular #gestante