La diabetes gestacional (DG) es una condición metabólica caracterizada por niveles elevados de azúcar en sangre (glucemia) en mujeres que no presentaban diabetes previamente al embarazo. Aunque las causas exactas aún no se conocen completamente, se cree que las hormonas del embarazo, producidas por la placenta para el desarrollo fetal, pueden interferir con la acción de la insulina materna, generando resistencia a la insulina. Este fenómeno se acentúa a partir del segundo trimestre de gestación, cuando las demandas metabólicas son mayores.
En mujeres con diabetes pregestacional (diabetes preexistente al embarazo), las hormonas placentarias pueden agravar el control glucémico y causar daño a órganos maternos como la retina y los riñones. Si bien la diabetes gestacional en sí misma no representa un riesgo inmediato para la salud de la madre, su diagnóstico y tratamiento son cruciales debido a los peligros potenciales para el desarrollo fetal.
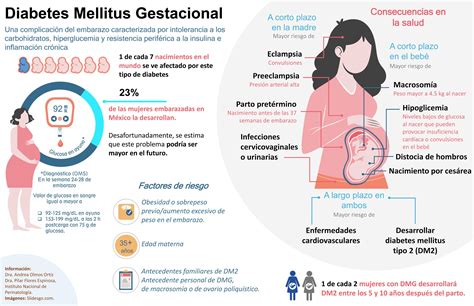
Riesgos Fetales y Neonatales Asociados a la Diabetes Gestacional
El principal riesgo para los hijos de madres diabéticas es el exceso de peso al nacer, conocido como macrosomía. Los fetos macrosómicos enfrentan partos más complicados y un mayor riesgo de lesiones durante el proceso. Otras complicaciones neonatales derivadas de la diabetes gestacional incluyen:
- Hipoglucemias neonatales (bajas concentraciones de azúcar en sangre en el recién nacido).
- Ictericia.
- Distrés respiratorio.
La diabetes pregestacional, además de estos riesgos, incrementa la probabilidad de macrosomía fetal debido a su evolución a lo largo de todo el embarazo. Asimismo, la exposición del embrión a niveles muy elevados de glucosa durante el primer trimestre puede aumentar ligeramente el riesgo de malformaciones congénitas.
Diagnóstico y Síntomas
La diabetes gestacional a menudo no presenta síntomas específicos. El diagnóstico se basa en la monitorización de los niveles de azúcar en sangre. Para la mayoría de las mujeres, un control adecuado se logra mediante:
- Una dieta equilibrada.
- Ejercicio físico regular.
- Controles rutinarios de glucemia.
En casos donde la dieta y el ejercicio no son suficientes para normalizar los niveles de glucosa, se recurre a la administración de insulina. La insulina es considerada un fármaco seguro durante el embarazo, ya que no atraviesa la placenta y ha demostrado ser altamente eficaz para el control glucémico, superando a otros medicamentos.

Manejo y Seguimiento durante el Embarazo
El seguimiento de las embarazadas con diabetes gestacional incluye la realización de ecografías seriadas para evaluar el crecimiento fetal y estimar el peso del bebé. Es importante recordar que estas estimaciones tienen un margen de error del 10-20%.
En el caso de la diabetes pregestacional, se requieren controles analíticos periódicos para monitorizar la función renal y los niveles de hemoglobina glicosilada (HbA1c) a lo largo de los trimestres. También se realiza un rastreo del fondo de ojo para evaluar el estado de la circulación retiniana.
Diagnóstico de la Diabetes Mellitus durante el Embarazo
Las directrices del American College of Obstetricians and Gynecologists (ACOG) recomiendan el cribado para diabetes gestacional entre las 24 y 28 semanas de gestación. El diagnóstico puede realizarse mediante una prueba de tolerancia oral a la glucosa (PTOG) o mediciones únicas de glucosa en plasma en ayunas (superior a 126 mg/dL) o al azar (superior a 200 mg/dL).
El método de cribado recomendado por el ACOG consta de dos pasos: una prueba de detección con 50 g de glucosa oral y una medición de glucosa a la hora. Si los niveles superan los 130-140 mg/dL, se procede a una segunda prueba confirmatoria de 3 horas con una carga de 100 g de glucosa. La mayoría de las organizaciones internacionales prefieren un enfoque de un solo paso de 2 horas.
Tratamiento de la Diabetes Mellitus en el Embarazo
El tratamiento de la diabetes durante el embarazo se enfoca en la monitorización estricta y el control estrecho de la glucosa sanguínea, así como en el manejo de las posibles complicaciones. La consulta previa a la concepción y un control óptimo de la diabetes antes, durante y después del embarazo son fundamentales para minimizar los riesgos.
Se recomienda la intervención de un equipo multidisciplinar (médicos, enfermeros, nutricionistas, trabajadores sociales) y la presencia de un pediatra. Es esencial diagnosticar y tratar las complicaciones del embarazo rápidamente, planificar el parto y asegurar la disponibilidad de una Unidad de Cuidados Intensivos Neonatales.
Manejo durante el Embarazo
Las mujeres con diabetes tipo 1 o 2 deben monitorizar sus niveles de glucosa en casa. Los objetivos terapéuticos generales incluyen:
- Niveles de glucosa en ayunas inferiores a 95 mg/dL (5,3 mmol/L).
- Niveles posprandiales a las 2 horas de hasta 120 mg/dL (6,6 mmol/L).
- Evitar fluctuaciones amplias de la glucosa.
- Niveles de hemoglobina glicosilada (HbA1c) inferiores al 6,5%.
La insulina es el tratamiento de elección, especialmente la insulina humana, para minimizar la formación de anticuerpos. En mujeres con diabetes tipo 1 de larga evolución, es crucial tener preparados de glucagón disponibles y saber cómo usarlos en caso de hipoglucemia grave, ya que la respuesta a la hipoglucemia puede verse alterada.
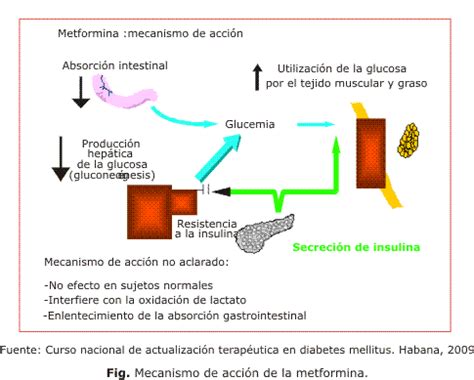
Los agentes hipoglucemiantes orales, como la metformina, se utilizan cada vez más por su facilidad de administración y menor costo. Varios estudios sugieren que la metformina es segura durante el embarazo y proporciona un control glucémico similar al de la insulina en casos de diabetes gestacional. Para la diabetes tipo 2 preexistente, los datos sobre el uso de fármacos orales son más limitados, prefiriéndose a menudo la insulina.
Manejo de Complicaciones Específicas
Aunque la retinopatía, nefropatía y neuropatía diabética leves no son contraindicaciones para el embarazo, requieren un manejo exhaustivo. La retinopatía diabética se vigila trimestralmente con exámenes oftalmológicos, y la fotocoagulación se aplica precozmente si es necesario. La nefropatía, especialmente en casos de trasplante renal, aumenta el riesgo de hipertensión inducida por el embarazo y parto pretérmino.
Un nivel elevado de HbA1c (≥ 8,5%) durante el primer trimestre se asocia con un mayor riesgo de malformaciones congénitas. En estos casos, se realizan ecografías dirigidas y ecocardiogramas fetales en el segundo trimestre para detectar posibles anomalías.
Trabajo de Parto y Parto
El momento del parto se determina por el bienestar fetal. Se recomienda a las embarazadas monitorizar los movimientos fetales y notificar cualquier disminución a su obstetra. Las pruebas prenatales se inician a las 32 semanas, o antes si existen complicaciones preexistentes.
La inducción del parto puede ser necesaria si no se inicia espontáneamente a las 39 semanas, dado el aumento del riesgo de muerte fetal y distocia de hombro cerca del término. La cesárea puede indicarse por trabajo de parto disfuncional, desproporción fetopélvica o riesgo de distocia de hombro.
Durante el trabajo de parto, el control de la glucosa se realiza mediante infusión continua de insulina y ajustes según los niveles capilares. El procedimiento varía ligeramente si se ha administrado insulina de acción intermedia previamente.
Diabetes gestacional
Posparto
Tras el parto, la demanda de insulina disminuye significativamente debido a la ausencia de las hormonas placentarias. Las mujeres con diabetes gestacional y muchas con diabetes tipo 2 no requieren insulina en el posparto. Para las de tipo 1, los requerimientos descienden drásticamente pero aumentan gradualmente después de las 72 horas.
Se recomienda un control estricto de la glucosa durante las primeras 6 semanas posparto. La lactancia materna no está contraindicada, pero puede potenciar la hipoglucemia si se utilizan hipoglucemiantes orales. Se aconseja realizar una prueba de tolerancia oral a la glucosa a las 6-12 semanas posparto para confirmar la resolución de la diabetes gestacional.
Conceptos Clave y Riesgos a Largo Plazo
La diabetes durante el embarazo incrementa el riesgo de macrosomía fetal, distocia de hombros, preeclampsia, parto por cesárea y muerte fetal intrauterina. En casos de diabetes preexistente o mal controlada durante la organogénesis, aumenta el riesgo de malformaciones congénitas mayores y aborto espontáneo.
La diabetes gestacional ocurre en aproximadamente el 4% de los embarazos, con tasas superiores en ciertas etnias. Las mujeres que han padecido DG tienen un riesgo elevado de desarrollarla en futuros embarazos y de presentar diabetes mellitus tipo 2 a largo plazo.
Se recomienda la evaluación sistemática de todas las embarazadas para detectar la diabetes gestacional. El tratamiento busca mantener niveles de glucosa en ayunas < 95 mg/dL y posprandiales a las 2 horas ≤ 120 mg/dL. Las pruebas prenatales se inician a las 32 semanas y el embarazo se finaliza idealmente entre las 38 y 41 semanas, según el control glucémico y el tamaño fetal.
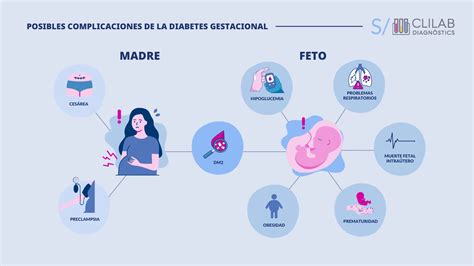
tags: #complicaciones #maternas #fetales #y #neonatales #por